低血糖生成指数膳食干预在妊娠期糖尿病患者血糖控制及妊娠结局的影响
张小琼,杨芳平,肖丽
中国人民解放军陆军第七十三集团军医院(厦门大学附属成功医院)产科,福建厦门 361000
妊娠期糖尿病(gestational diabetes mellitus,GDM)是妊娠期女性常见的一种疾病,由于人们生活水平日益增长,一些妊娠期女性出现缺乏锻炼、营养过剩等现象,导致该病发病率呈上升趋势。妊娠期女性体内往往产生一些生理变化,如胰岛素分泌不足、血糖含量增加等,可导致部分孕妇发生GDM等疾病,严重影响妊娠期女性和胎儿健康。因此,关于如何有效控制妊娠期女性血糖水平对治疗GDM具有重要意义。血糖生成指数(glycemic index,GI)首次在1981年提出,主要是指机体内食用等量碳水化合物食物对餐后2 h血糖变化的一个生理参数,可用来反映人饮食一定量食物后血糖反应的变化[1]。低血糖生成指数(low glycemic index,LGI)膳食主要以控制低血糖食物为饮食结构,当膳食中GI<55称为LGI膳食。既往研究显示,LGI膳食可降低GDM危险性[2]。鉴于此,本研究选择厦门大学附属成功医院2019年1月—2021年6月收治的366例GDM患者作为研究对象,分析LGI膳食干预的临床应用效果。现报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的366例GDM患者,采用随机数表法分为对照组和观察组,每组183例。对照组年龄26~33岁,平均(28.81±2.47)岁;孕周25~32周,平均(28.81±3.47)周;体质量57~81 kg,平均(69.32±12.13)kg;初产妇128例,经产妇55例。观察组年龄26~31岁,平均(29.17±2.18)岁;孕周25~34周,平均(29.46±4.12)周;体 质 量58~79 kg,平 均(68.57±10.09)kg;初产妇130例,经产妇53例。两组患者年龄、孕周、体质量、生育情况比较,差异无统计学意义(P>0.05)。具有可比性。本研究已获得本院伦理委员会批准同意。
1.2 纳入与排除标准
纳入标准:①符合妇产科学妊娠期糖尿病诊断标准,经医生确诊为GDM[3];②单胎妊娠;③肝肾功能无异常者;④在本院进行完整产前检查;⑤自愿参加。
排除标准:①合并糖尿病、先天性心脏病、呼吸系统疾病等者;②胎儿有遗传病或合并畸形;③自动退出或脱落者。
1.3 方法
1.3.1 对照组 对照组给与常规饮食干预进行治疗,首先根据孕妇的年龄、体质指数、病情等情况进行评估,并制订具有针对性的饮食干预,包括每餐及每天的热量摄入。并科学地配置每天饮食结构,碳水化合物占50%左右、脂肪为30%左右、蛋白质20%左右,按照各指标在总热量的占比进行合理搭配饮食,并严格执行。同时补充适量的维生素、谷类及微量元素等食物。
1.3.2 观察组观察组根据中国营养学会最新发布作为基线标准[2],在保证能量常规摄入前提下,征求GDM患者意见后,给予LGI膳食干预,分别从LGI食物选择、烹饪方式、搭配等方面考虑,予患者合理膳食指导,并制订相关膳食方案,GI<55为LGI膳食,55≤GI≤70为中GI膳食,GI>70为高GI膳食。膳食落实:同时在观察期对患者采取培训、讲座等形式宣传饮食健康等,增强患者健康饮食意识,对不规范饮食者及时纠正,督促患者养成良好习惯,并发放记录本,叮嘱患者在保证饮食正常前提下,严格参照LGI膳食方案饮食(均衡食用谷物类、豆类、水果、蔬菜等食物)。注意提醒患者在孕期补充维生素、铁剂、钙剂等。
两组持续干预直至分娩。
1.4 观察指标
①血糖控制:分别取在干预前、干预后30 d静脉血5 mL,检测早餐前空腹血糖(fasting plasma glucose,FPG)、早餐后2 h血糖(2 h plasma glucose after breakfast,2 hPG),用亲和分析法检测糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c)。②血脂 指标:通过发光法检测总胆固醇(total cholesterol,TC)、三酰甘油(triacylglycerol,TG)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C),TC、TG检测试剂盒购于上海科华生物工程股份有限公司,HDL-C、LDL-C试剂盒购于上海科华生物工程股份有限公司。③胰岛素抵抗指数:通过化学发光法检测干预前、30 d后空腹胰岛素,胰岛素抵抗指数=空腹胰岛素×FPG/22.5。④凝血指标:分别取干预前、30 d后静脉血5 mL,检测凝血酶原时间(prothrombin time,PT),纤维蛋白原(fibrinogen,FIB)、D-二聚体差异(D-dimer,D-D)。⑤妊娠结局(包括产后出血、羊水过多、宫缩乏力、胎儿早产、胎儿窒息)。
1.5 统计方法
采用SPSS 19.0统计学软件对数据进行分析,计量资料符合正态分布,以(xˉ±s)表示,组间差异比较采用t检验,计数资料以[n(%)]表示,组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血糖控制水平对比
干预前,两组FPG、2 hPG、HbA1c比较,差异无统计学意义(P>0.05);干预后,观察组FPG、2 hPG、HbA1c均低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者血糖控制水平比较(±s)
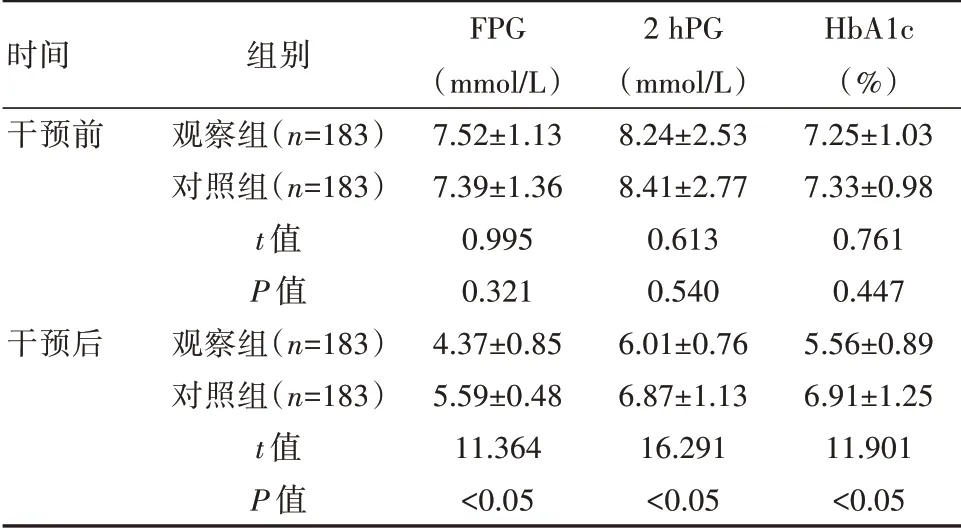
表1 两组患者血糖控制水平比较(±s)
时间干预前干预后组别观察组(n=183)对照组(n=183)t值P值观察组(n=183)对照组(n=183)t值P值FPG(mmol/L)7.52±1.137.39±1.360.9950.3214.37±0.855.59±0.4811.364<0.052 hPG(mmol/L)8.24±2.538.41±2.770.6130.5406.01±0.766.87±1.1316.291<0.05 HbA1c(%)7.25±1.037.33±0.980.7610.4475.56±0.896.91±1.2511.901<0.05
2.2 两组患者血脂指标对比
干预前,两组TC、TG、HDL-C、LDL-C比较,差异无统计学意义(P>0.05);干预后,观察组TC、TG、LDL-C均低于对照组,HDL-C高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者血脂指标比较[(±s),mmol/L]
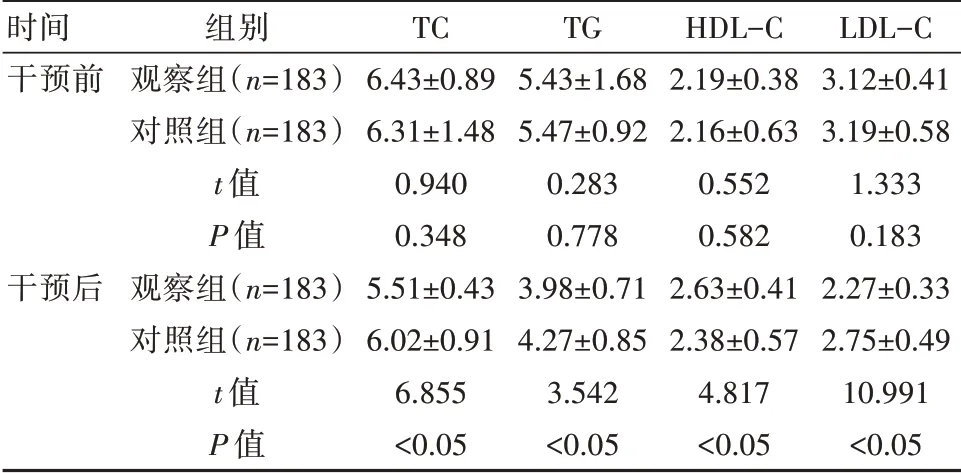
表2 两组患者血脂指标比较[(±s),mmol/L]
时间干预前干预后组别观察组(n=183)对照组(n=183)t值P值观察组(n=183)对照组(n=183)t值P值TC 6.43±0.896.31±1.480.9400.3485.51±0.436.02±0.916.855<0.05 TG 5.43±1.685.47±0.920.2830.7783.98±0.714.27±0.853.542<0.05 HDL-C 2.19±0.382.16±0.630.5520.5822.63±0.412.38±0.574.817<0.05 LDL-C 3.12±0.413.19±0.581.3330.1832.27±0.332.75±0.4910.991<0.05
2.3 两组患者胰岛素抵抗指数对比
干预前,两组胰岛素抵抗指数比较,差异无统计学意义(P>0.05);干预后,观察组胰岛素抵抗指数低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者胰岛素抵抗指数比较(±s)

表3 两组患者胰岛素抵抗指数比较(±s)
时间干预前干预后组别观察组(n=183)对照组(n=183)t值P值观察组(n=183)对照组(n=183)t值P值胰岛素抵抗指数4.85±0.724.79±0.680.8200.4133.36±0.624.05±0.789.368<0.05
2.4 两组患者凝血指标对比
干预前,两组PT、FIB、D-D比较,差异无统计学意义(P>0.05);干预后,观察组PT高于对照组,FIB、D-D均低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者凝血指标比较(±s)

表4 两组患者凝血指标比较(±s)
时间干预前干预后组别观察组(n=183)对照组(n=183)t值P值观察组(n=183)对照组(n=183)t值P值PT(s)12.83±0.8412.71±1.261.0720.28415.69±1.2314.15±0.8713.828<0.05 FIB(g/L)2.11±0.422.07±0.380.9550.3403.25±0.473.84±0.5610.917<0.05 D-D(mg/L)0.79±0.140.81±0.131.4160.1580.26±0.080.48±0.0924.175<0.05
2.5 两组患者妊娠结局对比
观察组产后出血、羊水过多、宫缩乏力、胎儿早产、胎儿窒息发生率均低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组患者妊娠结局比较[n(%)]
3 讨论
GDM女性在孕前无糖尿病史,当妊娠期女性长期处在高糖环境下,会使体内胰岛素分泌减少或胰岛素反应降低,造成脂质代谢功能紊乱,并促进血管损伤,使血液处于高凝状态,导致血管通透性发生改变,引发相应疾病的发生,如GDM、酮症酸中毒病等,严重威胁着妊娠期女性的生命健康。GDM患者发病原因与患者生活习惯、饮食结构等因素息息相关,不良生活习惯、饮食结构是造成GDM高发的诱因之一,然而饮食结构的有效控制和干预对GDM治疗具有重要意义。
饮食干预在GDM中是比较常见的治疗途径,而临床上常规饮食干预治疗效果甚微,方法也比较笼统,营养效果很难达到预期理想,理想饮食结构是保障GDM患者安全的关键,合理进行饮食干预能有效控制血糖水平。GI常用来衡量食物对血糖控制的变化,然而简单地控制食物中碳水化合物占比,对患者餐后2 h血糖水平的控制不甚理想,且还有一些患者易出现血糖紊乱,因此合理控制GI干预GDM患者,能更好地控制患者血糖水平[4-5]。LGI膳食干预一般认为是GI<55,摄入食物停留胃肠道时间越长,而葡萄糖在血液中峰值也越低,使胰岛素含量减少,血糖得到控制。张文艳等[6]研究结果显示,未进行膳食干预前GDM患者的血糖水平和血脂没有得到合理改善,经过LGI膳食干预后能有效改善GDM患者血脂代谢和血糖水平,并能降低不良妊娠结局。TC、TG、HDL-C、LDL-C常用于反映血脂代谢情况,TC是类固醇激素合成的主要原料,也是细胞膜的组成部分;TG是脂肪主要组成部分,与能量储存显著相关;HDL-C、LDL-C与动脉粥样硬化有关,然而HDL-C、LDL-C在正常妊娠期女性体内表达水平高于非妊娠期女性,GDM患者表达水平高于正常妊娠期女性[7-9]。本研究结果显示,LGI膳食干预后,观察组FPG、2 hPG、HbA1c均明显低于对照组(P<0.05);观察组TC、TG、LDL-C均明显低于对照组,而HDL-C明显高于对照组(P<0.05);观察组胰岛素抵抗指数明显低于对照组(P<0.05)。说明LGI膳食干预能有效控制GDM患者血糖水平,并改善血脂水平,可能是因为LGI膳食干预能间接避免葡萄糖过多转化生成脂肪,且通过控制血脂水平,进一步调控机体血脂代谢情况,从而延缓机体中胰岛素抵抗。
PT、FIB、D-D等是常规的凝血功能指标,正常妊娠期的女性血液黏稠度比较高,其中FIB、D-D会随着妊娠周期增加,呈现一定程度升高,而PT等则会出现下降[10]。FIB、D-D水平高低与体内纤溶活性有关,通过促进体内纤溶活性激活,加快纤维蛋白形成及溶解,说明妊娠期女性凝血功能、纤溶活性同时启动。GDM女性凝血功能指标与血糖控制有密切关系,血糖水平越高,血液凝固性也相应升高[11-12]。本研究结果显示,LGI膳食干预后,观察组PT明显高于对照组,FIB、D-D明显低于对照组(P<0.05);观察组妊娠结局(产后出血、羊水过多、宫缩乏力、胎儿早产、胎儿窒息)发生率低于对照组(P<0.05)。说明LGI膳食干预能改善GDM凝血功能和妊娠结局。
综上所述,LGI膳食干预能显著降低GDM患者血糖水平,明显改善凝血功能和妊娠结局,可以为临床妊娠糖尿病的血糖控制方面提供理论参考依据。

