PCT、CRP在新生儿ABO溶血性高胆红素血症中的诊断价值
毛娟娟,胡 芳,刘萌萌,张士发
(皖南医学院第一附属医院 弋矶山医院 儿科,安徽 芜湖 241001)
新生儿溶血病(hemolytic disease of newborn,HDN)主要是因胎儿与母体血型不相容,胎儿血液在出生前越过脐带屏障,发生血液溶血而引起的严重免疫反应以及所致的溶血性高胆红素血症,会危害新生儿的生命安全[1-2]。在我国,因ABO HDN引起的高胆红素血症最常见。目前,该病的诊断传统上行溶血三项试验,用时较长且一些基层医院无法完善或进行相关实验。此外,既往研究[3]表明,Coombs试验在ABO HDN中多为阴性或弱阳性,由此可见,Coombs检验在ABO HDN所致的高胆红素血症的诊断和病情进展的评估中存在一定的不足。近年来,有研究初步发现,炎性细胞因子降钙素原(PCT)和C反应蛋白(CRP)在ABO HDN所致高胆红素症新生儿中呈现异常表达[4]。
本研究回顾性分析ABO HDN所致高胆红素血症足月新生儿的血清PCT和CRP水平,并以单纯高胆红素血症的足月新生儿为对照。以期能为ABO HDN致高胆红素血症的辅助诊断寻找更简便的血清标记物,现将结果报道如下。
1 资料与方法
1.1 一般资料 2018年10月~2020年12月弋矶山医院NICU收治的418例高胆红素血症足月新生儿,胎龄37~42周,出生体质量2 500~4 000 g,入院日龄1~19 d,男199例,女219例,有完整基线资料及入院后24 h内血液检测中血红蛋白(Hb)、血小板(PLT)、红细胞、PCT、CRP等相关指标。均为医嘱出院。
1.2 纳入与排除标准 纳入标准:参考文献[5]ABO HDN的诊断标准,存在母婴血型不合(母亲血型为O型,新生儿血型为A或B型),且直接抗球蛋白试验阳性和(或)抗体释放实验阳性,①胎龄≥37周且<42周,出生体质量≥2 500 g且≤4 000 g;②入院日龄≤28 d。排除标准:①先天性肝胆疾病;②其他类型的溶血(如Rh溶血);③伴母体产前感染或新生儿感染性黄疸;④红细胞酶缺乏、红细胞形态异常及血红蛋白病;⑤先天性肝脏尿苷二磷酸葡萄糖醛酸基转移酶(UDPGT)异常;⑥其他,如21-三体综合征等。
1.3 方法 收集记录符合入选标准的高胆红素血症新生儿的全部基线资料及入院后24 h内Hb、红细胞压积、血小板、红细胞等血液学检查的相关指标资料,根据有无ABO HDN进行分组,分别定义为溶血组(210例)和非溶血组(208例)。全部检测均由本院检验科完成。分析比较两组新生儿的基本情况和入院后24 h内相关血液学检查结果。
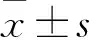
2 结果
2.1 两组一般临床资料比较 两组基线资料(胎龄、出生体质量、性别等)差异均无统计学意义(P>0.05);溶血组患儿的入院日龄、入院24 h内红细胞、血清总胆红素(TB)、直接胆红素(DB)、二氧化碳结合力(CO2CP)及血小板均低于非溶血组(P<0.05);溶血组患儿入院24 h内的PCT、CRP、乳酸脱氢酶(LDH)均高于非溶血组,差异有统计学意义(P<0.05)。见表1。

表1 两组患儿临床资料比较
2.2 溶血性高胆红素血症发生的影响因素的多因素Logistic回归分析 以溶血与非溶血是否发生为自变量,表1中有意义的指标(PCT、CRP、DB、TB、入院日龄、血小板、红细胞、LDH及CO2CP)作为应变量进行多因素Logistic回归分析。结果显示,PCT(OR=11.672,95%CI:1.788~76.618)、CRP(OR=1.305,95%CI:1.033~1.647)增高是溶血性高胆红素血症发生的危险因素(P<0.05),见表2。
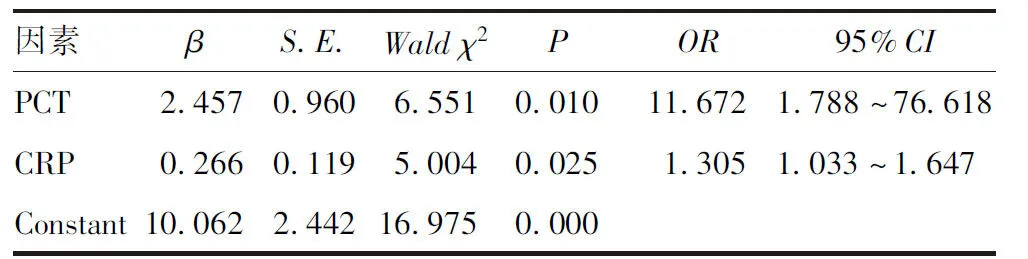
表2 溶血性高胆红素血症发生的影响因素的多因素Logistic回归分析
2.3 PCT、CRP单独及联合诊断溶血性高胆红素血症 如表3及图1所示,在单独诊断溶血性高胆红素血症时,PCT曲线下面积为0.783,PCT的临界值为0.195 ng/mL,CRP曲线下面积为0.639,临界值为0.570 mg/L;联合诊断时,PCT+CRP曲线下面积为0.946。

表3 PCT、CRP诊断溶血性高胆红素血症的价值

图1 PCT、CRP单独及联合诊断溶血性高胆红素血症的ROC曲线
3 讨论
PCT是无激素活性糖蛋白,具有较高的稳定性,在健康人体中,主要由甲状腺C细胞分泌,在其他身体组织和细胞株中也有表达,如肺、脾脏、肾上腺、淋巴细胞等[6]。CRP是一种急性期血浆蛋白,是急性期反应的组成部分,主要由肝脏合成分泌,能够激活补体、促进和调节免疫功能、抵御感染性疾病[7]。和PCT类似,其合成和(或)表达受到细胞因子如IL-6、IL-1β和TNF-ɑ等促炎因子调控[8-9]。本研究结果发现:溶血组PCT、CRP水平高于非溶血组(0.29vs.0.10 ng/mL;2.10vs.1.32 mg/L),提示ABO HDN发生高胆红素血症时PCT、CRP合成和(或)表达可能增高。ABO血型系统是我国最重要的人体输血系统。A、B血型抗原是组织血型抗原,在人体组织器官中广泛存在。这些抗原在内皮细胞表面强烈表达,新生儿发生ABO HDN时抗A和抗B抗体与内皮相关抗原相互结合而引起内皮功能障碍[10-11]。同时,内皮细胞与红细胞一起发生的抗原-抗体反应会导致更为严重和直接的促炎性内皮损伤,可能导致如IL-6、IL-1β等相关促炎细胞因子释放,调控PCT和CRP的合成和(或)表达[12]。因此,我们推测,ABO HDN高胆红素血症时血管内皮损伤可能是导致血清PCT和CRP增高的原因之一。此外,CRP的增高,有可能通过激活补体途径启动宿主防御的液相途径,也可以通过激活补体以及与IgG的Fc受体结合启动细胞介导的途径,导致促炎细胞因子的释放[13],进一步诱导PCT和CRP合成。
ABO HDN发生高胆红素血症出现的时间相对较早,而健康足月新生儿出生后最初3天PCT存在生理性高峰期,以后逐渐恢复到成人水平[14]。CRP同样也存在这种类似规律的生理性变化。本研究单因素分析结果发现:溶血组和非溶血组在入院日龄、PCT、CRP、TB、DB、红细胞、LDH、PLT及CO2CP值差异有统计学意义(均P<0.05)。上述研究结果是否因为入院日龄的影响以及指标间的互相影响?我们进行二元Logistic回归分析,结果发现:PCT和CRP的回归结果依然有统计学意义(P<0.05),提示两组入院日龄、TB、DB、红细胞、LDH、CO2CP及PLT值的差异性不会造成PCT和CRP参数的偏倚,表明两组PCT和CRP的差异性结果是由溶血与否自身造成的,两指标可能为ABO溶血性高胆红素血症的早期诊断提供有效参考。本研究结果还发现:在诊断溶血性高胆红素血症时,PCT的特异度明显优于CRP,且两者联合诊断时曲线下面积大于两者单独诊断时的曲线下面积,同时提高了诊断的灵敏度,从而进一步表明PCT和CRP在早期诊断ABO溶血性高胆红素血症中具有一定临床价值。
综上所述,在早期诊断ABO溶血性高胆红素血症时,血液检测指标中PCT、CRP对早期诊断疾病有一定的参考价值;联合PCT、CRP可以提高HDN早期诊断的灵敏度。本研究也存在不足之处,未进行相关促细胞因子水平检测,PCT、CRP变化的机制有待进一步研究;其次本研究仅分析入院24 h内血液检测结果,未进行动态观察,可能对研究结果产生部分偏倚。

