早期血管内皮生长因子的表达水平对新型支气管肺发育不良的临床意义
李清,刘园,刘瑾,龙运峰,罗勇,廖烘,彭新平
(1.邵阳学院附属第一医院 新生儿重症监护室,湖南 邵阳,422001;2.邵阳学院附属第一医院 儿科,湖南 邵阳,422001)
支气管肺发育不良(bronchopulmonary dysplasia,BPD)是指出生后28 d的新生儿仍需用氧的一种肺部疾病,是早产儿常见的严重并发症之一[1]。不仅导致呼吸或神经系统等后遗症的发生,而且严重影响早产儿的生长发育和生命质量,成为影响早产儿预后、生存质量及增加家庭、社会负担的一大临床难题[2-3]。近年来遗传生殖工程技术的迅猛发展,产前、产后诊疗技术的提升使得极早期的早产儿存活率增加,进而导致旧型BPD转变为新型BPD,即聚焦在肺气血交换的功能减弱是由于肺泡结构简单化和肺微血管发育异常导致的“血管假说”,在胚胎期、胎儿期及出生后肺血管发育中对肺血管发育生长及功能维持发挥最重要的血管内皮生长因子(vascular endothelial growth factor,VEGF)成为研究热点[4-5]。但VEGF与早产儿支气管肺发育不良发病机制、防治手段的研究目前仍处于探索阶段,VEGF在临床BPD相关疾病中的表达水平、作用机制、调节机制等仍是研究的难点和热点[6-8]。为此,本研究希望通过检测出生后1 d内外周血中VEGF的表达水平来探讨VEGF是否能作为预测新型BPD的生物学指标。
1 对象与方法
1.1 对象
入组标准:(1)2019年1月至2020年10月在邵阳学院附属第一医院新生儿重症监护室住院治疗的胎龄小于32周的早产儿;(2)BPD诊断标准,出生后28 d仍需用氧的新生儿(参照《实用新生儿学》第4版)[4];(3)分组标准,观察至患儿出生后28 d,根据BPD诊断标准,将入组患儿分成BPD组和非BPD组。排除标准:(1)住院期间死亡;(2)复杂性先天性心脏病、颅内出血(≥Ⅲ度)、肺部先天性囊性病变、染色体疾病、遗传代谢性疾病等严重并发症;(3)患儿家属不同意参与;(4)出生后超过24 h、转院等导致不能留取血液标本者。本研究已通过邵阳学院附属第一医院伦理学会审核。
1.2 研究方法
1.2.1 入组57例胎龄小于32周的早产儿
因家属不同意参与者2例,转院未留取血标本者1例,出生后超过24 h未留取血标本者1例,住院期间24 h内死亡者11例,共排除15例,最终纳入42例。以是否符合BPD诊断标准分为BPD组(18例)和非BPD组(24例)。所有研究对象均在出生后第1天收集外周血清测定VEGF的表达水平,并记录和观察其在出生时一般资料、住院时间、体重增长速率、呼吸支持时间、抗感染治疗时间、停止使用静脉营养时间。
1.2.2 检测方法
采集研究对象出生后第1天的外周血2 mL,在室温下静置(静置时间≥15 min),静置后于4 ℃冰箱冷藏不超过24 h,以转速为4 000 r/min离心10 min后取上清液,再密封置于-40 ℃低温冰箱中保存。使用人VEGF酶联免疫吸附实验检测试剂盒(北京健平金星医疗器械有限公司),按照其说明书进行检测。以标准品浓度为横坐标、450 nm波长的酶标仪上读取的各孔吸光度(A)值为纵坐标绘制曲线图,并查找样品A值在该曲线图上所对应的浓度范围。
1.3 统计学处理

2 结果
2.1 一般资料的比较
BPD组和非BPD组在孕母年龄、孕母患病情况(如胎膜早破、妊娠高血压、妊娠糖尿病、胎盘早剥、地中海贫血)、是否单胎、胎次、出生地点、是否剖宫产、产前激素使用、胎儿性别、产后肺泡表面活性剂使用方面比较差异均无统计学意义,但两组在出生时窒息史差异有统计学意义(P<0.05)。见表1。

表1 两组窒息史的比较
2.2 生后诊疗过程中临床治疗参数的比较
BPD组和非BPD组住院天数、出生体重、胎龄、体重增长速度、肠外营养时间、呼吸支持时间、抗感染治疗时间差异均有统计学意义(均P<0.05),BPD组比非BPD组具有更长的住院天数、肠外营养时间、呼吸支持时间、抗感染治疗时间,同时具有更小的胎龄、出生体重、体重增长速度。见表2。

表2 两组临床治疗参数的比较
2.3 两组在合并症或并发症方面的比较
两组在新生儿呼吸窘迫综合征、新生儿肺炎、先天性甲状腺功能减退症、Ⅲ度以下颅内出血方面无差异,但早产儿视网膜病变(retinopathy of prematurity,ROP)的发生率有差异(P<0.05),BPD组患儿出生时窒息及ROP的发生率较非BPD组高。见表3。

表3 两组早产儿视网膜病变发生率的比较
2.4 不同组别血清血管内皮生长因子水平的比较
VEGF的表达水平在BPD组和非BPD组、ROP组和非ROP组、窒息组和非窒息组、非极低出生体重组和极低出生体重组、胎龄30周以上组和胎龄30周以下组比较差异有统计学意义(P<0.05),VEGF在胎龄越小和出生体重越轻、有窒息和ROP的早产儿中有更高的表达水平。见表4。

表4 不同组别VEGF水平的比较
2.5 多因素分析
以是否发生BPD为因变量,将单因素分析结果中差异有统计学意义的变量作为自变量,进行逐步logistic回归分析。结果显示:ROP、住院天数、出生体重、增长速度、肠外营养时间、胎龄、总呼吸支持时间及VEGF表达水平是早产儿BPD发生的危险因素(均P<0.05)。各自变量的赋值见表5,多因素分析结果见表6。

表5 研究因素及其赋值说明
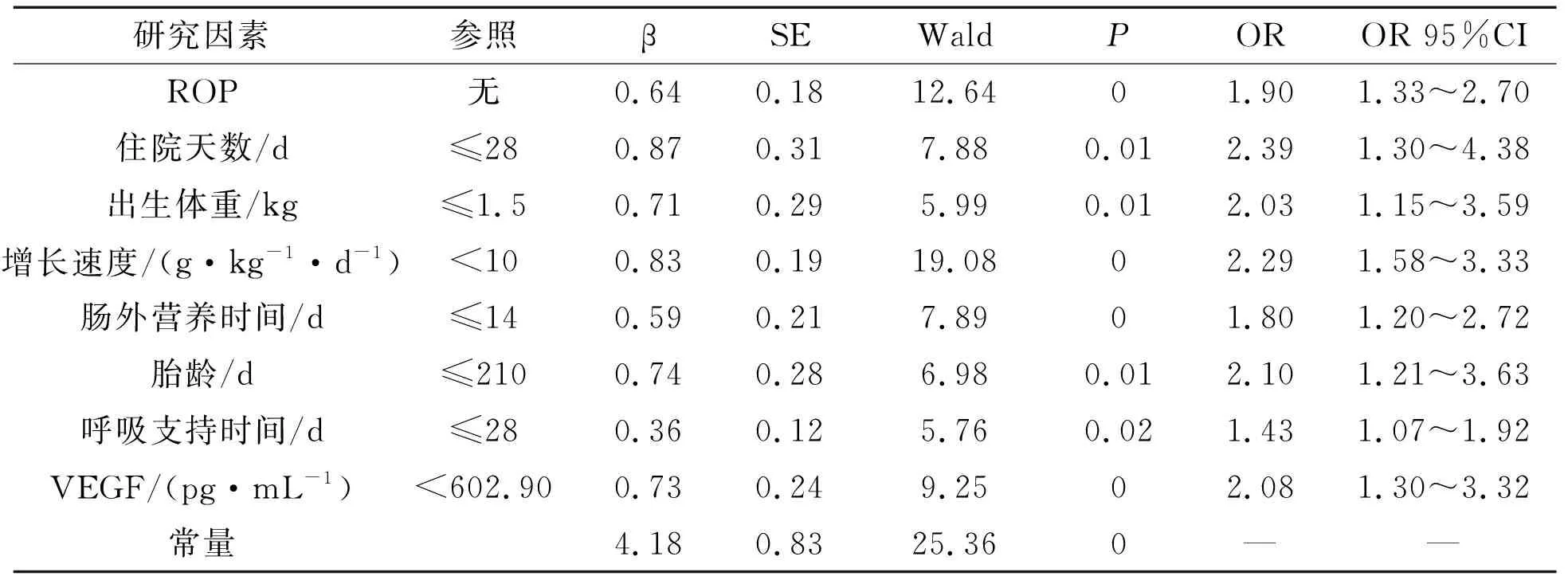
表6 多因素logistics回归分析
3 讨论
本研究总结了医治的18例BPD早产儿和24例非BPD早产儿的一般资料和临床指标,发现BPD组比非BPD组具有更高的血清血管内皮生长因子水平、更高的早产儿视网膜病变发生率、更长的住院天数、肠外营养时间、呼吸支持时间、更小的出生胎龄、更低的出生体重、更慢的增长速度,换言之,血清血管内皮生长因子表达水平增高的早产儿发生BPD、早产儿视网膜病变、窒息的概率增加,并预示出生胎龄越小、出生体重越轻,进一步导致临床治疗相关参数包括住院天数、呼吸支持时间、肠外营养时间延长。
随着极早期早产儿(extremely preterm,EPT)救治成功率的提升,BPD的发生率也随之增加,并进一步导致BPD的胎龄、体重构成和BPD的类型发生了变化。早产、低体重是BPD的独立高危因素,且胎龄、低体重与BPD呈负相关(即胎龄越小、体重越轻,BPD发生率越高)[8]。肺发育过程经过胚胎期、腺体期、小管期、囊泡期及肺泡期5个时期[9],而胎龄24~35周正态分布的早产儿处于肺泡表面活性物质(pulmonary surfactant,PS)相对不足、肺泡结构简单、肺微血管发育不良的小管期或囊泡期,导致以肺泡发育障碍和血管生长受阻为特征的“新型BPD”的发生率逐年增加,使得血管发生发展中的核心因子VEGF成为BPD发病机制研究的热点[4-5]。研究表明,VEGF在高氧肺损伤BPD模型动物体内的表达水平下降,可导致辐射状肺泡的计数下降、肺血管的数量减少,呈现BPD样的结构改变;将适量外源性VEGF应用于高氧肺损伤BPD模型动物的体内后辐射状肺泡计数可增加、肺血管的发育改善,但VEGF的过度表达则可引起肺水肿、肺出血等不良反应[10];也有研究发现,VEGF的表达受到缺血和缺氧的影响,VEGF mRNA表达水平在培养的细胞或组织缺氧、缺血的几小时内即明显升高,恢复供氧、供血后则很快降至正常水平[11]。同时,VEGF也是诱导早产儿ROP病理性新生血管形成的重要调节因素,早产儿因外周无血管区视网膜的相对缺氧诱导局部玻璃体腔内的VEGF表达增多,高浓度VEGF促使新生血管形成后破坏患儿血-视网膜屏障,而在玻璃体腔内注射VEGF抑制剂中和局部过高浓度的VEGF后可阻断VEGF的致病作用,阻断ROP患儿视网膜血管的病理性进展[12]。
研究发现,BPD组的平均胎龄、出生体重分别为29+3周(最小胎龄为27+2周,最大胎龄为31+5周)和1.31 kg,非BPD组的平均胎龄、出生体重分别为31+1周(最小胎龄为29+1周,最大胎龄为31+6周)和1.65 kg,胎龄、出生体重与BPD的发生呈负相关,窒息、ROP、VEGF表达水平与BPD的发生呈正相关,从而推断,BPD患儿因为胎龄小导致肺部发育不成熟,出生后窒息发生率增高,缺氧刺激肺部、眼部甚至全身血管生长因子的分泌,使得出生后第1天外周血VEGF的表达水平增高[1,9,12-13]。因此,VEGF的表达水平对组织器官功能的正常发挥有重要的影响,低表达或过表达都会引起组织器官功能的异常,因此控制VEGF的表达水平在适度范围内对改善BPD至关重要。另外,有研究表明,血浆中VEGF的表达水平还受到VEGF+405基因多态性的影响,提示VEGF在不同个体、组织器官中的表达存在差异性[12-14]。后续需进一步探究VEGF的个体(包括母亲与胎儿之间)遗传易感性差异、不同组织器官的易感性差异,以及探讨机体局部和全身VEGF的表达水平是否存在负反馈、影响VEGF调节机制的其他细胞因子、相关疾病(如BPD)治疗和转归对VEGF的影响等。
综上所述,在肺发育的过程中肺泡的分化需要血管的新生,又同时反作用于肺血管网使之同步扩张,两者的同步协调发育才能形成有效的气血屏障。早产儿出生后因肺部发育不成熟所致的低氧血症,使得外周血中VEGF水平反应性升高,并预示BPD发生概率的增加,同时预示着治疗时间的延长和治疗费用的增加。因此,出生后早期(24 h内)外周血VEGF的表达水平可以作为早期、极早期早产儿新型BPD发生率的预测指标。
本研究为单中心回顾性研究, 样本量偏小, 随访时间较短, 缺少纵向研究结果。后期需要开展大样本、多中心、多时间节点的长期对照研究。

