妊娠11~13+6周子宫动脉多普勒参数对低危人群不良妊娠结局的预测价值
孟凡会 王慧 曾敏 龚晓萍 王海飞 王冠杰 曹云云
子宫动脉多普勒超声检查可间接评估妊娠期子宫、胎盘血液循环的变化。有研究[1-3]报道母体子宫动脉与胎盘的血流灌注密切相关,子宫动脉血流阻力降低越早提示胎盘血液循环形成越好,而子宫动脉血流晚正常化可使子宫、胎盘血液循环仍处于高阻力状态,导致广泛的血管内皮细胞损伤,前列腺素I2、一氧化氮等扩血管物质合成减少,内皮素合成增加,促进血管痉挛,与妊娠期高血压疾病、胎儿生长受限(fetal growth restriction,FGR)等不良妊娠结局的发生发展密切相关。通过多普勒超声检测子宫动脉的相关参数可以评估血管阻力的大小,间接反映子宫、胎盘的血流灌注情况。子宫动脉多普勒参数在不同孕期可作为预测子痫前期、子痫、FGR、胎盘早剥和死产等不良妊娠结局的指标之一[4-6]。本研究建立了低危人群在妊娠11~13+6周子宫动脉多普勒参数的正常参考值范围,评估其在预测不良妊娠结局中的临床价值,旨在探讨低危人群中子宫动脉多普勒参数与不良妊娠结局的关系。
资料与方法
一、研究对象
前瞻性收集2019年6月至2021年6月于我院建档并于妊娠11~13+6周行产前超声检查的孕妇。纳入标准:①单胎妊娠;②超声检查资料完整;③随访至妊娠结局,孕妇基本临床资料及胎儿出生信息完整。排除标准:①年龄<18岁或>40岁;②体质量指数(body mass index,BMI)>30 kg/m2;③子宫畸形、双胎或多胎妊娠、糖尿病、慢性高血压病史;④有用药史(包括阿司匹林、肝素等)、不良孕产史(包括复发性流产史、妊娠期高血压史、死胎史、FGR、胎儿畸形史);⑤新生儿结构畸形。本研究经我院医学伦理委员会批准,入选者均知情同意。
二、仪器与方法
1.超声检查:使用GE Voluson E 8、E 10彩色多普勒超声诊断仪,4C-D和C1-5经腹部探头,频率分别为3~5 MHz和1~5 MHz。受检者取平卧位,常规经腹超声测量胎儿的头臀径、胎心率及颈项透明层厚度,再测量母体两侧子宫动脉多普勒参数。首先获得子宫矢状切面,确定宫颈管,然后横向移动探头直到清晰显示宫颈旁血管丛,打开彩色多普勒模式,并在子宫动脉向颅侧转动以上升至子宫体时对其进行识别;于子宫动脉分支到弓状动脉之前的点进行测量。调节声束角度与血流方向尽可能平行,校正角度<30°,以每幅图像至少显示5个心动周期获取血流频谱,计算搏动指数(pulsatility index,PI)、阻力指数(resistance index,RI)及两侧子宫动脉平均搏动指数(mean pulsatility index,mPI)、平均阻力指数(mean resistance index,mRI)[7],观察是否有舒张早期切迹。以上操作均由同一经验丰富的超声医师完成。
2.分组:根据妊娠结局分为正常妊娠结局组和不良妊娠结局组。本研究不良妊娠结局定义为[6,8-10]:妊娠期高血压疾病(包括妊娠期高血压、子痫前期、子痫)、FGR(出生体质量<同胎龄应有体质量的第10百分位数以下)、死胎、胎盘早剥。
3.临床资料收集:包括孕妇年龄、BMI、子宫动脉检测孕周、生育史,以及胎儿出生信息(分娩方式、性别、出生体质量及出生孕周等)。
三、统计学处理
结 果
本研究最终入组800例孕妇,其中正常妊娠结局组740例(92.50%),不良妊娠结局组60例(7.50%),包括死胎2例(0.25%)、妊娠期高血压32例(4.00%)、重度子痫前期14例(1.75%)、子痫前期10例(1.25%)、早发型子痫合并FGR 2例(0.25%)。
一、两组临床资料比较
两组孕妇BMI和胎儿出生孕周、出生体质量比较,差异均有统计学意义(均P<0.05),其余参数比较差异均无统计学意义。见表1。

表1 两组临床资料比较
二、正常妊娠结局孕妇子宫动脉多普勒参数在妊娠11~13+6周的分布趋势
正常妊娠结局孕妇两侧子宫动脉PI、RI及mPI、mRI在妊娠11~13+6周的参考值见表2。随着孕周的增加,PI、RI均呈逐渐下降趋势;妊娠11~11+6周时mPI、mRI分别为1.69、0.76,妊娠12~12+6周时mPI、mRI分别为1.61、0.75,妊娠13~13+6周时mPI、mRI分别为1.56、0.74。见图1。

表2 正常妊娠结局孕妇不同孕周子宫动脉PI及RI的参考值
两侧子宫动脉均无舒张早期切迹的检出率随着孕周的增加逐渐增高,妊娠11~11+6周、12~12+6周、13~13+6周的检出率分别为11.76%、18.91%、31.82%;一侧子宫动脉有舒张早期切迹在妊娠13~13+6周的检出率最高(22.73%),妊娠11~11+6周次之(13.73%),妊娠12~12+6周最低(11.64%);两侧子宫动脉均有舒张早期切迹的检出率随着孕周的增加逐渐降低,妊娠11~11+6周、12~12+6周、13~13+6周的检出率分别为74.51%、69.45%、45.45%。见表3。
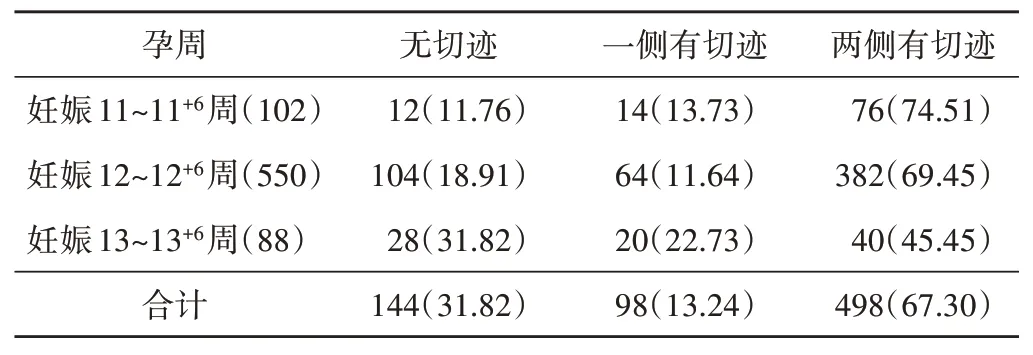
表3 正常妊娠结局孕妇不同孕周子宫动脉舒张早期切迹检出情况 例(%)
三、两组子宫动脉多普勒参数比较
两组mPI、mRI及舒张早期切迹比较,差异均无统计学意义。见表4。
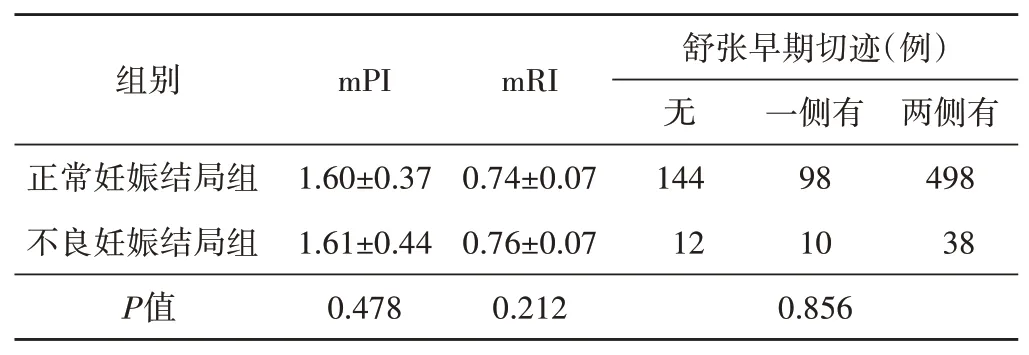
表4 两组子宫动脉多普勒参数比较
四、ROC曲线分析
mPI、mRI及两侧舒张早期切迹单独预测不良妊娠结局的AUC分别为0.542、0.574、0.521,三者联合应用预测妊娠结局的AUC为0.648,BMI、年龄、mPI、mRI及两侧舒张早期切迹联合应用预测妊娠结局的AUC为0.751。见图2,3和表5。
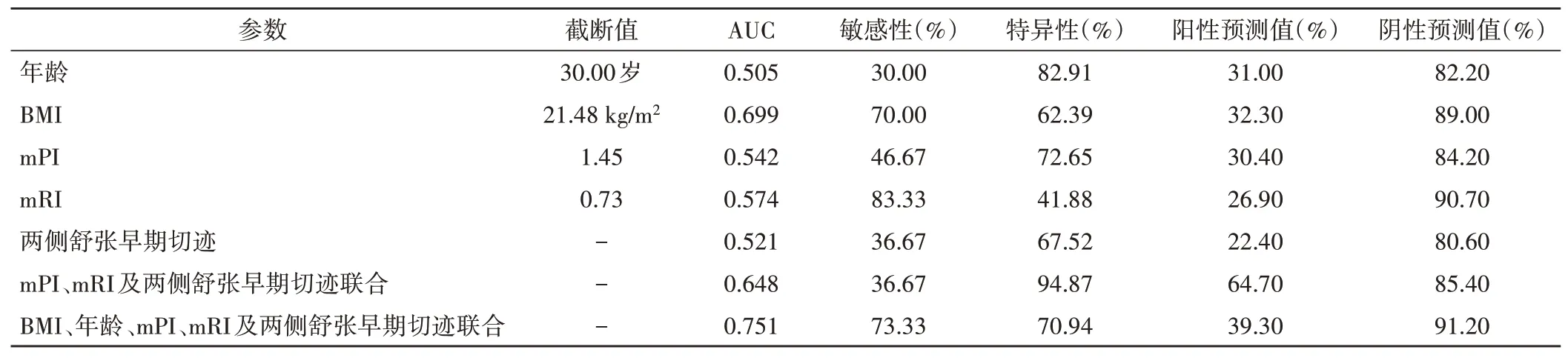
表5 不同参数单独及联合应用预测妊娠结局的诊断效能
讨 论
本研究建立了妊娠11~13+6周低危人群子宫动脉多普勒参数的正常参考值,分析了子宫动脉舒张早期切迹的检出率,结果提示随着孕周的增加,子宫动脉的PI、RI及两侧舒张早期切迹检出率均呈逐渐下降趋势,与文献[9]报道基本相符合。该文献中两侧子宫动脉舒张早期切迹检出率为46.3%,而本研究为67.3%,二者不同的原因可能与超声仪器或检查途径不同有关,本研究所有病例均为经腹超声检查,而上述文献中是经腹和经阴道超声检查相结合。
本研究中妊娠期高血压、子痫前期、重度子痫前期、早发型子痫合并FGR及死胎的发生率分别为4.00%、1.25%、1.75%、0.25%及0.25%,不良妊娠结局发生率为7.50%,ROC曲线分析表明,子宫动脉的单一指标(mPI、mRI及两侧舒张早期切迹)对不良妊娠结局的预测价值均较低(AUC均<0.7),而将孕妇BMI和年龄与子宫动脉多普勒参数联合应用可将AUC提高至0.751。相关研究[10-13]报道子痫前期的发生率约3.40%~8.21%,早发型子痫前期的发生率约1.0%~1.6%,重度子痫前期的发生率约1.8%,妊娠期高血压的发生率约2.2%;Audibert等[13]单独应用mPI在孕早期预测初产妇发生子痫前期、重度子痫和早发型子痫的诊断效能均较低(AUC均<0.7),而联合实验室指标胎盘生长因子、抑制素A、妊娠相关血浆蛋白A预测子痫前期、重度子痫和早发型子痫的AUC为0.81~0.99,敏感性分别为40.0%、54.5%和100%。另有文献[14-15]报道在孕早期(妊娠11~13+6周)或孕中期(妊娠18~24周)单独应用mPI或舒张早期切迹预测FGR的诊断效能均较低(AUC均<0.7),且其预测子痫前期的AUC高于FGR。李晓菲等[16]报道在妊娠11~13+6周子宫动脉舒张早期切迹组和无切迹组中妊娠期高血压疾病的检出率分别为8.3%、5.5%,不良妊娠结局发生率分别为13.1%、8.2%,妊娠期高血压组子宫动脉mPI及mRI均高于正常组(均P<0.05)。李百玲等[17]报道妊娠期高血压疾病组在妊娠11~13+6周中子宫动脉两侧及一侧舒张早期切迹检出率分别为39.47%、28.95%,妊娠期高血压疾病合并FGR组检出率分别为41.18%、44.12%。上述研究报道中对于子宫动脉相关参数联合其他临床指标或实验室指标预测不良妊娠结局的诊断效能均高于子宫动脉单一参数,本研究结果与之基本相符,但关于不良妊娠结局发生率及子宫动脉舒张早期切迹的检出率与本研究结果存在差异,分析其原因可能与子宫动脉检查途径、排除标准、纳入标准、样本量的不同及不良妊娠结局的定义不同等一系列因素有关。
综上所述,本研究建立了低危人群在妊娠11~13+6周子宫动脉多普勒参数的正常参考值范围。在妊娠11~13+6周单纯应用子宫动脉多普勒参数预测不良妊娠结局的价值有限,子宫动脉参数联合临床相关指标可提高对不良妊娠结局的预测价值。但由于本研究不良妊娠结局组的样本量较少,未将子痫、子痫前期、FGR等进行分层研究,同时研究主要针对低危人群,未纳入高危人群,后续将进一步扩大样本量,并对人群及不良妊娠结局进行分层,深入研究子宫动脉多普勒参数对其的预测价值,以期为临床提供更多的参考依据,减少不良妊娠结局的发生。

