腹腔镜在睾丸下降固定术中的应用效果
刘锋,蔡林浩
九江市妇幼保健院儿外科 (江西九江 332000)
隐睾是小儿泌尿生殖系统常见疾病,患儿睾丸在发育过程中出现异常,导致睾丸未正常下降至阴囊位置,主要表现为患侧阴囊空虚、发育差,若不及时采取治疗措施,可能引起睾丸扭转或疝气,严重时可导致生殖能力下降甚至不育[1]。睾丸下降固定术能够游离睾丸和精索,并将睾丸固定于阴囊内,避免睾丸萎缩,但该手术属于侵入性治疗,加之患儿年龄尚小、耐受力差,常出现术后疼痛、感染等并发症[2]。传统开放性手术经腹股沟切口入路,造成的创伤较大,且易损伤精索血管。随着微创技术的发展,腹腔镜下手术逐渐得到广泛应用,其能够在腹腔镜视野下完成手术操作,降低手术难度,节约医疗资源[3]。基于此,本研究通过对60例隐睾患儿进行分析,旨在探讨腹腔镜下睾丸下降固定术对相关临床指标、术后疼痛程度、并发症发生率及睾丸发育情况的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月至2022 年2 月我院收治的60 例隐睾患儿,按照治疗方式的不同分成腹腔镜手术组(30 例)与腹股沟切口组(30 例)。腹腔镜手术组年龄1~9 岁,平均(4.53±1.12)岁;左侧隐睾10 例,右侧隐睾12 例,双侧隐睾8 例。腹股沟切口组年龄1~8 岁,平均(4.43±1.16)岁;左侧隐睾11 例,右侧隐睾13 例,双侧隐睾6 例。在年龄、疾病部位等上述基线资料上,两组比较无明显差异(P>0.05),具有可比性。
纳入标准:符合《隐睾症腹腔镜手术操作指南(2017版)》[4]中隐睾的诊断标准,符合睾丸下降固定术相关手术指征;年龄≤13岁;睾丸大小、质地、活动性正常,性激素水平正常;家长知情同意。排除标准:合并重要脏器功能障碍;合并恶性肿瘤;合并全身性疾病、睾丸回缩、凝血功能障碍;既往有腹部手术史;合并精神疾病、智力障碍或依从性极差。
1.2 方法
腹股沟切口组采取腹股沟切口入路睾丸下降固定术:患儿取仰卧位,行气管插管全身麻醉,常规消毒、铺巾,于腹股沟处做一长约2~3 cm 的切口,逐层切开皮肤、浅筋膜、腹外斜肌腱膜,打开腹股沟管,剥离周边组织,以明确睾丸位置,分离提睾肌,充分暴露精索血管,切断睾丸引带,并将其向着阴囊处牵拉,牵引睾丸直至阴囊底部,缝合阴囊颈部,并将睾丸韧带、肉膜缝合固定,逐层关闭切口。
腹腔镜手术组采取腹腔镜下睾丸下降固定术:患儿取仰卧位,保持头低脚高,行气管插管全身麻醉,常规消毒、铺巾,于脐部下缘做一长约0.5 cm 的切口,置入套管,建立二氧化碳气腹,气腹压力保持在8~10 mmHg(1 mmHg=0.133 kPa),置入腹腔镜(浙江天松医疗器械股份有限公司,国械注准20143062262,型号:FQ),确定睾丸位置,于脐部两侧约0.5 cm 处各做一切口,置入套管和操作钳,在腹腔镜视野下电凝离断睾丸引带,游离精索血管和输精管,在阴囊皮肤做一长约1 cm 的横向切口,游离皮肤与肉膜形成囊袋,将睾丸、精索和输精管牵引至囊袋内,缝合固定,关闭内环口。
1.3 观察指标
相关临床指标:比较两组手术时间、术中出血量、下床活动时间、住院时间。
术后疼痛:分别在术后6、12、24、48 h 采用儿童行为疼痛评估量表(face, legs, activity, cry,consolability,FLACC)评估,总分10分,得分与术后疼痛成正比。
并发症发生率:比较两组阴囊水肿、睾丸回缩、切口感染的发生情况。
睾丸发育情况:患儿睾丸位于阴囊底部,较健侧睾丸小10%~20%,有弹性,超声检查发现血流供应正常,判定为睾丸发育良好;睾丸位于阴囊中部以上,较健侧睾丸小20%以上,无弹性,超声检查发现血流供应差,判定为睾丸发育差。
1.4 统计学处理
2 结果
2.1 两组相关临床指标比较
腹腔镜手术组手术时间、下床活动时间、住院时间均短于腹股沟切口组,术中出血量少于腹股沟切口组,差异有统计学意义(P<0.05),见表1。
表1 两组相关临床指标比较(±s)
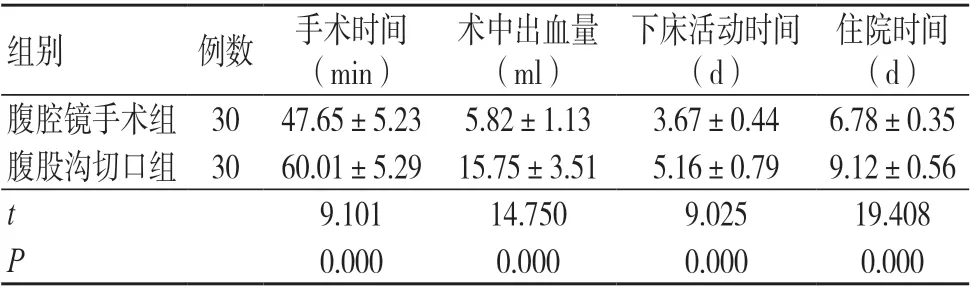
表1 两组相关临床指标比较(±s)
住院时间(d)腹腔镜手术组 30 47.65±5.23 5.82±1.13 3.67±0.44 6.78±0.35腹股沟切口组 30 60.01±5.29 15.75±3.51 5.16±0.79 9.12±0.56 t 9.101 14.750 9.025 19.408 P 0.000 0.000 0.000 0.000组别 例数 手术时间(min)术中出血量(ml)下床活动时间(d)
2.2 两组术后疼痛比较
术后6、12、24、48 h,腹腔镜手术组FLACC评分均低于腹股沟切口组,差异有统计学意义(P<0.05),见表2。
表2 两组FLACC 评分比较(分,±s)
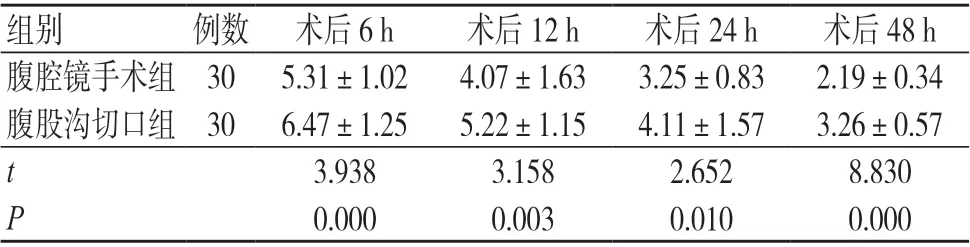
表2 两组FLACC 评分比较(分,±s)
注:FLACC 为儿童行为疼痛评估量表
组别 例数 术后6 h 术后12 h 术后24 h 术后48 h腹腔镜手术组 30 5.31±1.02 4.07±1.63 3.25±0.83 2.19±0.34腹股沟切口组 30 6.47±1.25 5.22±1.15 4.11±1.57 3.26±0.57 t 3.938 3.158 2.652 8.830 P 0.000 0.003 0.010 0.000
2.3 两组并发症发生率比较
腹腔镜手术组并发症发生率低于腹股沟切口组,差异有统计学意义(P<0.05),见表3。
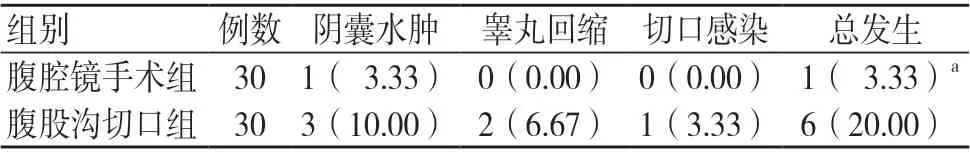
表3 两组并发症发生率比较[例(%)]
2.4 两组睾丸发育情况比较
腹腔镜手术组睾丸发育良好26 例,占86.67%;腹股沟切口组睾丸发育良好23 例,占76.67%。两组睾丸发育情况比较,差异无统计学意义(χ2=1.002,P=0.317)。
3 讨论
目前,业界对隐睾的病因尚不明确,临床上多认为与内分泌失调、遗传、物理机械等因素有关,由于腹腔内温度较阴囊更高,不利于睾丸发育和精子形成,所以为避免患儿不育或睾丸恶变,需及时予以治疗[5-6]。隐睾患儿通常无自觉症状,仅表现为阴囊扁平、腹部包块,导致该病难以及时被察觉,易错失药物治疗最佳时期,待患儿年龄超过1岁后,常需借助手术治疗[7]。
传统腹股沟切口入路睾丸下降固定术创伤较大,需要逐层切开患儿腹股沟,解剖腹股沟管,以保证手术视野清晰暴露,但容易破坏腹股沟神经和侧支循环,患儿疼痛剧烈、术后瘢痕明显[8-9]。腹腔镜下睾丸下降固定术借助腹腔镜探查患儿睾丸情况,能够直观判断精索血管、睾丸位置,减少手术探查造成的创伤,且腹腔镜视野较为清晰,可进一步降低手术难度,提高手术精准度和效率,避免误伤周围组织或腹腔长时间暴露,同时,该手术方式切口较短,借助轻便的塑料套管即可完成器械操作,能够在较大程度上保护患儿薄弱的腹壁组织,避免器械碰撞损伤肠管等部位,促使患儿更快恢复[10-11];此外,腹腔镜下睾丸下降固定术能够更好地保留精索、输精管、睾丸血供,避免周围组织过度剥离,减轻疼痛,保护输精管蠕动功能,避免手术操作影响输精管对精子的运送能力,降低患儿不育风险[12]。
本研究结果显示,腹腔镜手术组手术时间、下床活动时间、住院时间均短于腹股沟切口组,术中出血量少于腹股沟切口组,差异有统计学意义(P<0.05)。究其原因,腹腔镜下睾丸下降固定术在腹腔镜视野下进行,能够降低操作难度,缩短手术时间,且该手术所做切口较小,能够减轻术中操作对患儿身体造成的创伤,减少术中出血量,缩短下床活动时间和住院时间[13]。本研究结果显示,术后6、12、24、48 h,腹腔镜手术组FLACC 评分均低于腹股沟切口组,差异有统计学意义(P<0.05)。究其原因,腹腔镜下睾丸下降固定术能够清晰探查睾丸位置和周围组织,增加操作精准度,避免损伤精索血管、输精管等组织,从而减轻患儿术后疼痛[14]。本研究结果显示,腹腔镜手术组并发症发生率低于腹股沟切口组,差异有统计学意义(P<0.05)。究其原因,腹腔镜下睾丸下降固定术无需破坏腹股沟结构,可准确避开血管和神经,避免相应肌肉萎缩瘫痪,降低阴囊水肿、睾丸回缩等并发症发生风险,且该手术创口小、用时短,能够避免创面长期暴露引发感染[15]。此外,本研究两组睾丸发育情况比较,差异无统计学意义(P>0.05);提示腹股沟切口入路睾丸下降固定术和腹腔镜下睾丸下降固定术均可有效恢复睾丸的解剖位置,使其在适宜环境下生长发育。
综上所述,采用腹腔镜下睾丸下降固定术治疗隐睾患儿能够缩短手术时间及恢复时间,减少术中出血量,减轻术后疼痛,降低并发症发生率,促进睾丸良好发育。

