和中理气汤辅助治疗痰湿中阻证椎-基底动脉供血不足患者的效果
王书圣,秦俊蕾,李文华
(1.民权县中医院 脑血管二科,河南 商丘 476800;2.郑州大学第一附属医院 神经内科,河南 郑州 450000;3.河南省直第三人民医院 神经内科,河南 郑州 450000)
椎-基底动脉供血不足(vertebrobasilar ischemia,VBI)是临床常见病、高发病,多发于中老年人群,若得不到及时治疗,可增加脑卒中发生风险,损伤中枢神经功能。现阶段,西医治疗VBI多采用舒张血管、抗血小板聚集、抗凝等方法,虽起效较快,但会引发一定不良反应,对神经伴随症状疗效差,临床应用具有局限性。中医学辨证施治,兼顾标本,可缓解患者症状,且安全性高,逐渐受到临床关注。痰湿中阻证VBI主要病机在于瘀阻脉络、气血不畅,和中理气汤由黄芪、茯苓、川芎等组成,具有补气、祛湿、活络之作用。本研究选取94例痰湿中阻证VBI患者作为研究对象,探讨和中理气汤辅助治疗效果。
1 资料与方法
1.1 一般资料选取民权县中医院2019年10月至2020年12月收治的94例痰湿中阻证VBI患者作为研究对象,按照治疗药物分为西医组(47例)和中西医联合组(47例)。西医组患者女20例,男27例;年龄52~75岁,平均(62.58±5.19)岁;病程1~7 a,平均(3.69±1.24)a;体质量指数19~26 kg·m-2,平均(23.75±1.08)kg·m-2;合并高血压8例,冠心病10例,糖尿病12例,高脂血症15例。中西医联合组患者女17例,男30例;年龄54~74岁,平均(64.03±4.88)岁;病程1.5~7.5 a,平均(4.02±1.16)a;体质量指数19~26 kg·m-2,平均(23.84±0.97)kg·m-2;合并高血压11例,冠心病7例,糖尿病16例,高脂血症12例。两组患者的一般资料具有均衡可比性(P>0.05)。
1.2 纳入及排除标准(1)纳入标准:同意本研究药物治疗方案,且签署知情同意书;符合2019年版《中国各类主要脑血管病诊断要点》[1]中VBI的诊断标准,且经头颅CT、MRI等检查确诊;符合痰湿中阻证辨证标准,胸闷身困,呕吐、恶心,耳鸣、耳聋,食少、多寐,头重而蒙,舌苔白腻,脉弦滑或濡滑;具有完整的临床病历资料。(2)排除标准:伴有精神疾病、认知障碍、视听障碍,无法正常交流;伴有心、肝、肾功能异常、恶性肿瘤、传染性疾病;近期服用过降脂、降压药;对本研究用药过敏;治疗依从性差或中途退出。
1.3 治疗方法西医组患者接受常规西医治疗,主要包括调控血脂、血糖和血压,改善微循环,抗血小板聚集等治疗。中西医联合组患者在西医组治疗的基础上,接受和中理气汤治疗,组方为黄芪30 g,川芎、天麻各12 g,半夏、黄、高良姜、砂仁各5 g,茯苓15 g,小茴香、桂枝各6 g,白术、菖蒲、泽兰、炙甘草各10 g,以800 mL水煎煮至400 mL,早晚各温服1次。两组均连续治疗14 d。
1.4 疗效评估标准治疗14 d后,评估患者的临床疗效。头痛、眩晕等临床症状消失,中医证候积分降低超过94%,定义为痊愈;头痛、眩晕等临床症状明显改善,中医证候积分降低70%~94%,定义为显效;头痛、眩晕等临床症状有所改善,中医证候积分降低30%~69%,定义为有效;头痛、眩晕等临床症状无改善,中医证候积分降低少于30%,定义为无效[2]。将痊愈、显效、有效计入总有效。
1.5 观察指标(1)治疗总有效率。(2)中医证候积分。治疗前和治疗14 d后,评估患者的中医证候积分,主要包括呕吐痰涎、头痛如裹、视物旋转,依照症状严重程度计0~3分,分值越高,表明患者的症状越严重。(3)血流动力学。治疗前和治疗14 d后使用多普勒检查仪(EMB公司,型号CompanionⅢ)测定右椎动脉、基底动脉、左椎动脉血流速度、血管阻力指数(resistance index,RI)。(4)血液流变学:治疗前和治疗14 d后,采用毛细管黏度计检测两组患者的血浆黏度、全血高切黏度、全血低切黏度,采用血凝仪检测患者的纤维蛋白原水平。
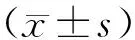
2 结果
2.1 治疗总有效率治疗14 d后,中西医联合组患者的治疗总有效率高于西医组(P<0.05)。见表1。

表1 两组治疗总有效率比较[n(%)]
2.2 中医证候积分治疗前,两组患者的呕吐痰涎、头痛如裹、视物旋转积分比较,差异无统计学意义(P>0.05);治疗14 d后,两组患者的呕吐痰涎、头痛如裹、视物旋转积分较治疗前均下降(P<0.05);治疗14 d后,中西医联合组患者的呕吐痰涎、头痛如裹、视物旋转积分低于西医组(P<0.05)。见表2。

表2 两组中医证候积分比较分)
2.3 血流动力学治疗前,两组患者的右椎动脉、基底动脉、左椎动脉血流速度比较,差异无统计学意义(P>0.05);治疗14 d后,两组患者的右椎动脉、基底动脉、左椎动脉血流速度较治疗前均升高,右椎动脉、基底动脉、左椎动脉RI均降低,中西医联合组患者的右椎动脉、基底动脉、左椎动脉血流速度均高于西医组,右椎动脉、基底动脉、左椎动脉RI均低于西医组(P<0.05)。见表3。
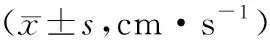
表3 两组血流动力学比较
2.4 血液流变学治疗前,两组患者的血浆黏度、纤维蛋白原、全血高切黏度和低切黏度比较,差异无统计学意义(P>0.05);治疗14 d后,两组患者的血浆黏度、纤维蛋白原、全血高切黏度和低切黏度均低于治疗前,中西医联合组患者的血浆黏度、纤维蛋白原、全血高切黏度和低切黏度均低于西医组(P<0.05)。见表4。

表4 两组血液流变学指标比较
3 讨论
目前西医治疗VBI虽然能不同程度缓解VBI患者的各种临床症状和体征,但难以从根本上预防病情进展,且停药后易复发。中医讲究辨证论治,不仅能控制临床症状体征,还能标本同治,促进病情缓解。
VBI在中医学中属“眩晕”范畴,痰湿中阻证患者气血不畅,痰阻脉络,治疗应以化痰、通络、化瘀、活血益气为原则。本研究所用和中理气汤由半夏、黄连、菖蒲、川芎、茯苓、小茴香、泽兰、桂枝、天麻、白术、高良姜、砂仁、黄芪等组成,其中黄芪味甘,性微温,可益卫固表,补气升阳;川芎味辛,性温和,可止痛祛风,活血益气;泽兰味辛、苦,性微温,具有活血、调经之用;茯苓味淡、甘,性平和,可安神,健脾,渗湿,利水;高良姜味辛,性热,可散寒,止痛,止呕;天麻味甘,性平,可通络,祛风,平抑肝阳。诸药合用,共奏运脾祛湿、疏经活络、补气理气之作用。现代研究指出,天麻可舒张脑血管,减轻脑血管的阻力,扩大脑血管的血流量,白术可改善机体的缺氧状态,加速机体纤维蛋白的溶解,改善脑部微循环[3]。王海洋等[4]研究发现,自拟和中理气汤辅助治疗VBI效果显著,可有效缓解临床症状。本研究结果显示,治疗14 d后,中西医联合组患者的治疗总有效率高于西医组,呕吐痰涎、头痛如裹、视物旋转积分低于西医组,与上述研究结果相似,说明和中理气汤可缓解痰湿中阻证VBI患者临床郑症状。
相关文献报道,VBI患者经多普勒超声检查可见明显血流量变化,表现在椎动脉与基底动脉的血流速度显著下降,大脑动脉RI增加[5-6]。本研究还显示,治疗14 d后,两组患者的血流动力学(右椎动脉、基底动脉、左椎动脉的血流速度和RI)均较治疗前改善,且中西医联合组改善程度高于西医组,提示和中理气汤的应用能更有效改善患者血流动力学。研究表明,VBI患者存在血液流变学的异常,表现为血浆黏度、纤维蛋白原、全血高切黏度和低切黏度升高,使患者的血液黏稠度和红细胞的变形能力变差,血液在血管中流动不畅,携氧功能降低,导致颅脑血供减少[7-8]。本研究显示,和中理气汤辅助西医治疗VBI,能降低患者的血浆黏度、纤维蛋白原、全血高切黏度和低切黏度,改善患者的血液流变学,这是两者发挥疗效的一个机制。
综上所述,在常规西医治疗基础上加用和中理气汤,可改善痰湿中阻证VBI患者血流动力学和血液流变学,促进临床症状缓解。

