基于虚拟现实的双重任务训练对卒中患者跌倒风险的影响
杨倩,王焕,李研
(南开大学附属医院/天津市第四医院 内科,天津 300222)
脑卒中患者经常表现为运动控制缺陷,尽管多数患者在经过治疗后恢复了部分行走能力,但平衡和控制缺陷在整个恢复期持续存在,跌倒风险较高。临床使用了多种方式对患者进行康复训练,如跑步机上行走、功能训练、力量训练等,但这些方法只是促使患者行走的单任务表现,而对于患者的平衡和活动能力训练通常是多任务活动[1-2]。虚拟现实技术通过多方面的虚拟互动,使对视觉刺激的预期移动控制成为可能,具有传统康复手段不具备的优势[3]。本研究旨在探讨基于虚拟现实的双重任务康复训练对卒中患者跌倒风险的效果,为慢性卒中患者的康复训练提供更多选择。
1 资料与方法
1.1 一般资料选取南开大学附属医院2019年3月至2020年3月收治的260例卒中患者,按随机数表法分为对照组和观察组,各130例。对照组男70例,女60例;年龄50~70(58.22±3.12)岁;过去1 a跌倒次数0~3(1.15±0.25)次;发病时间20~35(25.64±2.35)d。观察组男68例,女62例;年龄 51~70(58.35±3.23)岁;过去1 a跌倒次数0~3(1.25±0.21)次;发病时间22~35(25.75±2.41)d。两组患者一般资料均衡可比(P>0.05)。本研究经医院医学伦理委员会审核批准。纳入标准:(1)符合《中国脑卒中早期康复治疗指南》[4]中的脑卒中诊断标准且经颅脑CT或MRI确诊;(2)生命体征平稳、意识清晰;(3)自愿签署知情同意书。排除标准:(1)合并恶性进行性高血压;(2)混合性及感觉性失语;(3)合并帕金森病等其他神经肌肉病变;(4)因颅脑外伤、脊髓、小脑等导致的下肢步行功能障碍。
1.2 干预方法
1.2.1对照组 接受常规康复训练。平衡功能训练、上下楼梯训练、功能性电刺激、牵伸治疗、重心转移训练,每次30 min,每周3次,共训练8周。
1.2.2观察组 接受基于虚拟现实的双重任务康复训练。(1)虚拟健身:患者跟随虚拟教练完成步行训练、上下楼梯、弓步、单双腿下蹲等,每次2组,每组10次。(2)滑雪游戏:患者模拟滑雪姿势,身体重心转移改变滑板行进方向,屈伸双膝改变滑雪速度,训练均在安静空间进行,在治疗师指导和监督下保证安全、独立完成训练。(3)躲避障碍物:观察障碍物出现的方位,速度和规律,预计下一步可能出现的障碍物,计划好身体躲避措施。每次8 min,中间休息1 min,共训练30 min,每日1次,每周3次。(4)球类游戏和清洁窗户:患者使用上肢打击虚拟球,在游戏后期增加一些干扰因素,例如虚拟鞋子从不同方向随机靠近;擦拭覆盖在窗户上的虚拟污垢,每次3 min。中间休息1 min,共训练30 min,每日1次,每周3次,共训练8周。
1.3 观察指标和评价标准(1)平衡功能和下肢功能。使用Berg平衡量表[5]评估平衡功能,该量表包括从坐位到站起的14项功能性运动,每项计0~4分,4分表示可正常完成动作,0分表示无法完成动作,总分0~56分,分数越高表明患者平衡能力越强。使用Fugl-Meyer运动功能量表[6]评估下肢功能,量表总分34分,分数越高表明患者下肢功能恢复越好。(2)步态参数和起立行走测试。患者在椅子上由坐位独立站起,站稳后行走3 m,返回再坐下,使用秒表计时,共测试3次,取平均值。10 m步行测试:记录患者行走10 m的时间。三维步态分析:采集患者步行时各体表标记点的运动轨迹,将红外线摄像机固定到室内墙上,捕捉患者身上反光球的轨迹,患者穿紧身衣和胶布鞋,校正摄像头后患者以常态速度来回步行20次,每侧下肢脚触地到脚离地为研究范围,选取4~5个时间段进行处理。(3)跌倒风险。使用Morse跌倒评估表[7]评估,该量表共包括步态、认知状态、使用肝素、行走辅助工具、医学诊断、跌倒史6个条目,每个条目0~10分,总分0~60分,分数越高表明患者跌倒风险越高。(4)反应能力,使用跳舞机游戏评估,患者跟随跳舞机屏幕上的箭头方向,做出相应的踏步动作,记录1 min内作出正确反应的次数。
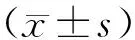
2 结果
2.1 平衡功能和下肢功能干预后两组患者平衡功能评分和下肢功能评分均升高,观察组高于对照组(P<0.05),见表1。

表1 两组患者平衡功能和下肢功能评分比较分)
2.2 步态参数干预后,两组起立行走测试、10 m步行测试降低,且观察组低于对照组;干预后,两组步频、步速增加,且观察组高于对照组(P<0.05)。见表2。

表2 两组患者步态参数比较
2.3 跌倒风险两组患者干预前步态、认知状态、使用肝素、行走辅助工具、医学诊断、跌倒史评分差异无统计学意义(P>0.05),干预后两组患者步态、认知状态、使用肝素、行走辅助工具、医学诊断、跌倒史评分均下降,且观察组低于对照组(P<0.05)。见表3。

表3 干预后两组患者跌倒风险评分比较分)
2.4 反应能力干预前,两组患者反应能力比较,差异无统计学意义(P>0.05),干预后两组患者反应能力均上升,观察组高于对照组(P<0.05)。见表4。

表4 两组患者反应能力比较次·min-1)
3 讨论
脑卒中患者中枢神经系统受损伤后仍存在较强的自我修复能力和可塑性,因此对脑卒中患者实施康复训练十分重要[8]。基于虚拟现实的双重任务康复训练利用计算机和传感技术创造出具有多重感官刺激的虚拟世界,增加游戏感,提高患者的训练积极性,逐渐受到临床关注。
本研究结果显示,干预后观察组平衡功能评分和下肢功能评分高于对照组,起立行走测试、10 m步行测试、步频、步速均改善程度优于对照组,表明基于虚拟现实的双重任务康复训练可有效改善患者平衡功能和下肢功能,改善步态参数,与李豪等[9]研究结果一致。能够诱导神经运动通路的皮质重组,激活感觉运动皮质区,使失去的运动功能得以补偿和发挥。上肢的自由摆动不仅激活了下肢肌群,还可改善步频、步长,促使神经重塑,提高步态参数。本研究结果显示,干预后两组患者步态、认知状态、使用肝素、行走辅助工具、医学诊断、跌倒史评分均下降,观察组低于对照组,干预后两组患者反应能力均有所改善,观察组优于对照组,表明基于虚拟现实的双重任务康复训练可有效降低患者跌倒风险,提高反应能力,与李文锋等[10]研究结果相符。基于虚拟现实的双重任务康复训练可为患者带来真实的感觉反馈,避免传统康复训练的枯燥乏味。前庭觉、视觉、本体感觉等高级中枢感觉机制的损伤会导致患者的平衡能力受损[11]。情境体感互动系统强化了应对策略,患者在训练过程中必须对不断变化的场景做出反应,并在行走时实现多重目标。影像学研究表明,基于虚拟现实的双重任务康复训练可诱导大脑皮质神经运动通路的重组,但其干预的具体机制还有待进一步研究[12]。
综上,基于虚拟现实的双重任务康复训练可有效改善卒中患者平衡功能和下肢功能,降低跌倒风险,提高反应能力,提高了患者康复训练的主动性和积极性。

