急性毛细支气管炎患儿外周血单个核细胞中SIRT1水平表达与预后的相关性研究
叶伟静,杜美容,董文丽,张 双,邱忠君(唐山市妇幼保健院儿科,河北唐山 063000)
毛细支气管炎是一种因病毒或细菌感染引起的急性下呼吸道感染性疾病,随病程进展会引发黏膜上皮细胞脱落堵塞细小支气管,最终导致肺气肿或肺不张[1-2]。毛细支气管炎患儿治疗后多出现喘息等症状,严重影响生活质量[3-4]。因此,预测急性毛细支气管炎治疗后是否出现喘息有着重要意义。沉默信息调节因子1(silent information regulator 1,SIRT1)参与了颗粒物诱导的气道炎症,其激活剂可降低大鼠的中性粒细胞和炎症细胞因子水平[5],此外,呼吸道合胞病毒还可靶向SIRT1促进人支气管上皮细胞的凋亡和炎症细胞因子的分泌[6]。目前,少有研究分析SIRT1与急性支气管炎治疗后喘息的关系,本研究检测外周血单个核细胞中SIRT1水平,分析其与急性支气管炎治疗后喘息的关系,探究其临床价值。
1 材料与方法
1.1 研究对象 选择2019年10月~2021年1月在唐山市妇幼保健院就诊的156例急性毛细支气管炎患儿作为研究对象。纳入标准:①临床诊断为毛细支气管炎,且处于急性期;②患病3天内入院;③临床资料完整。排除标准:①支气管发育不良;②伴呼吸衰竭或喉气管软化等呼吸系统疾病;③伴心、肝、肾等脏器疾病;④入院前2周内接受类固醇激素治疗。本研究患儿家属均签署知情同意书,符合《世界医学协会赫尔辛基宣言》,经唐山市妇幼保健院医学伦理委员会批准(编号:2019-030-001)。
156例急性毛细支气管炎患儿出院后6个月内共有51例(32.69%)出现喘息。根据急性毛细支气管炎患儿出院后6个月是否发生喘息分为喘息组(n=51)和非喘息组(n=105)。喘息组男性25例,女性26例,年龄6.18±1.23月,病程2.18±0.71天;13例有过敏史,3例有湿疹史;非喘息组男性52例,女性53例,年龄6.13±1.23月,病程2.11±0.71天;7例有过敏史,6例有湿疹史。两组的年龄、性别构成、病程、湿疹史构成比较差异均无统计学意义(均P>0.05)。喘息组的过敏史占比高于非喘息组[25.49%(13/51)比6.67%(7/105)],差异有统计学意义(χ2=10.882,P=0.001)。
1.2 仪器与试剂 GSWD-10型超短波电疗仪(上海伊沐医疗器械有限公司),DYCZ-25D型双垂直电泳仪(北京六一仪器厂),TDL5M型低温离心机(杭州川一实验仪器有限公司),FICOLL分离液(武汉华联科生物技术有限公司),RIPA裂解缓冲液(北京百奥莱博科技有限公司),BCA蛋白定量试剂盒(北京伊塔生物科技有限公司),兔抗人SIRT1多克隆抗体、兔抗人GAPDH多克隆抗体、山羊抗兔二抗(武汉菲恩生物科技有限公司)。
1.3 方法
1.3.1 治疗方案:在止咳化痰、抗炎、退热、扣背排痰及吸氧等常规干预方案基础上给予超短波联合推拿干预。超短波干预波长为7.37m,频率为40.68 mHz,最大输出功率为200 W,每次干预15 min,每日干预1次,共干预7天。推拿选穴肺俞、列缺、合谷、膻中和天突,将拇指指腹置于穴位上做环形运动,每个穴位按摩3 min,频率控制为120~160次/min,共按摩15 min,共干预7天。
1.3.2 Ficoll密度梯度离心法分离外周血中单个核细胞:抽取患儿入院后(治疗前)及治疗第8天的空腹外周静脉血10 ml,滴加磷酸盐缓冲溶液和Ficoll分离液,4℃ 2 000 r/min离心20 min,用吸管吸取单个核细胞层细胞;再次滴加磷酸盐缓冲溶液,4℃ 1 500 r/min离心10 min,吸取单个核细胞层细胞,重复该操作2次[7]。
1.3.3 蛋白质免疫印迹法检测单个核细胞中SIRT1水平:用RIPA裂解缓冲液裂解单个核细胞,分离细胞内总蛋白;用BCA法对蛋白进行定量;用10g/dl的SDS-PAGE分离胶电泳,电压由80 V增加到120 V,溴酚蓝跑出胶面后开始转膜,用5g/dl的脱脂牛奶室温下封闭1 h;滴加兔抗人SIRT1多克隆抗体和兔抗人GAPDH多克隆抗体(4℃孵育过夜),再次滴加山羊抗兔二抗(室温孵育1 h);用化学底物发光液曝光显影,用Image J软件处理蛋白质免疫印迹条带图像,获取SIRT1相对水平[8]。
1.3.4 随访:采用电话及复诊方式了解患儿出院后6个月内有无出现喘息,随访内容包括出现次数、喘息程度等内容,每3个月随访1次,末次随访时间为2021年7月28日。随访终点为随访过程中出现喘息或至末次随访结束。本研究共随访了167例患儿家属,随访过程中11例随访失联(未纳入研究),随访率为93.41%。
1.4 统计学分析 用R 4.1.0软件进行统计分析。用Shapiro-Wilk法检查计量资料的正态性,正态分布的计量资料用均数±标准差(±s)表示,两组间比较采用独立样本t检验,组内比较用配对样本t检验。计数资料用n(%)表示,组间比较用χ2检验。用受试者工作特征(receiver operating characteristics,ROC)曲线评价治疗前、后的SIRT1判断急性毛细支气管炎治疗后是否出现喘息的价值。用Logistic回归分析SIRT1与急性毛细支气管炎治疗后喘息的关系。用限制性立方样条拟合Logistic回归分析治疗前SIRT1与急性毛细支气管炎治疗后出现喘息的剂量-效应关系。P<0.05为差异有统计学意义。
2 结果
2.1 两组的SIRT1水平比较 喘息组治疗前、治疗后的SIRT1水平均低于非喘息组(0.13±0.03 vs 0.18±0.05,0.31±0.06 vs 0.37±0.08),差异有统计学意义(t=7.703,5.814,均P=0.000)。喘息组和非喘息组的治疗后SIRT1水平均高于治疗前,差异有统计学意义(t=18.347,21.279,均P=0.000)。喘息组和非喘息组治疗前、后的SIRT1水平变化值(0.17±0.07 vs 0.19±0.09),差异无统计学意义(t=1.597,P=0.113)。
2.2 SIRT1判断急性毛细支气管炎治疗后是否出现喘息的价值 治疗前SIRT1判断急性毛细支气管炎患儿治疗后发生喘息的ROC曲线下面积、最佳截断点、灵敏度和特异度分别为0.814(95%CI:0.748~0.881),0.15,80.39%和68.57%;治 疗后SIRT1判断急性毛细支气管炎患儿治疗后发生喘息的ROC曲线下面积、最佳截断点、灵敏度和特异度分别为0.734(95%CI:0.658~0.811),0.37,86.27%和54.29%。治疗前SIRT1判断急性毛细支气管炎患儿发生喘息的ROC曲线下面积高于治疗后SIRT1,但差异无统计学意义(Z=1.498,P=0.134),见图1。
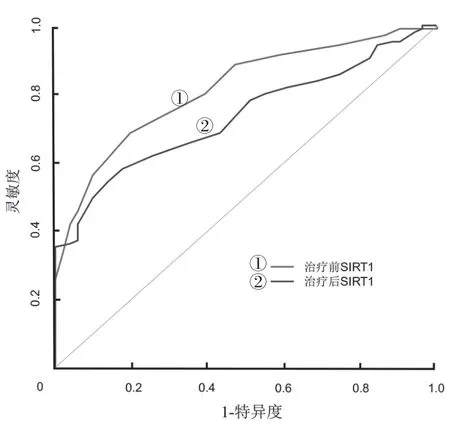
图1 SIRT1判断急性毛细支气管炎治疗后是否出现喘息的ROC曲线
2.3 SIRT1与急性毛细支气管炎治疗后喘息的关系 见表1。将急性毛细支气管炎患儿治疗后是否出现喘息(不出现=0,出现=1)作为因变量,将过敏史(无=0,有=1)和治疗前SIRT1(≤0.15=0,>0.15=1)作为自变量,纳入多因素Logistic回归分析,结果显示有过敏史是急性毛细支气管炎患儿治疗后出现喘息的独立危险因素(P<0.05),治疗前SIRT1>0.15是急性毛细支气管炎患儿治疗后出现喘息的独立保护因素(P<0.05)。

表1 SIRT1与急性毛细支气管炎治疗后喘息的Logistic回归分析结果
2.4 SIRT1与急性毛细支气管炎治疗后喘息的剂量-效应关系 见图2。用限制性立方样条拟合Logistic回归分析治疗前SIRT1与急性毛细支气管炎治疗后出现喘息的剂量-效应关系,当节点个数为3时,赤池信息准则(akaike information criterion,AIC)值最小(AIC=157.00),结果显示治疗前SIRT1与急性毛细支气管炎治疗后出现喘息有关(χ2=19.58,P=0.000),呈线性关系(非线性检验χ2=2.36,P=0.125)。以治疗前SIRT1判断急性毛细支气管炎治疗后出现喘息的最佳截断点作为参考点,当治疗前SIRT1<0.15时,急性毛细支气管炎治疗后出现喘息的风险高;当治疗前SIRT1>0.15时,急性毛细支气管炎治疗后出现喘息的风险低。

图2 SIRT1与急性毛细支气管炎治疗后喘息的剂量-效应关系图
3 讨论
急性毛细支气管炎患儿治疗后易出现反复喘息,甚至发生哮喘[9-11]。急性毛细支气管炎发病后气道上皮细胞肿胀,进而坏死并脱落,伴随该过程释放大量的炎性细胞因子,随病程进展导致气道上皮结构和功能的缺失,最终引发反复的喘息,甚至是哮喘[12]。本研究主要分析给予急性毛细支气管炎患儿超短波联合推拿干预后,外周血单个核细胞中SIRT1水平变化及其与急性支气管炎治疗后喘息的关系。
谢楚杏等[13]研究结果显示有31.87%的急性毛细支气管炎患儿治疗后6个月内出现喘息,本研究结果显示有32.69%的急性毛细支气管炎患儿出院后6个月内出现喘息,与上述研究结果接近。本研究比较了喘息组和非喘息组治疗前、治疗后的SIRT1水平,结果显示喘息组治疗前、后的SIRT1水平均低于非喘息组,该结果提示治疗前、治疗后的SIRT1水平与急性毛细支气管炎患儿治疗后6个月内出现喘息有关,或可作为喘息的预警指标。采用ROC曲线评价SIRT1判断急性毛细支气管炎患儿治疗后发生喘息的价值,结果显示治疗前SIRT1判断急性毛细支气管炎患儿治疗后发生喘息的ROC曲线下面积高于治疗后SIRT1,上述结果提示治疗前SIRT1判断急性毛细支气管炎患儿治疗后发生喘息的价值更高,因此将其纳入Logistic回归分析。
SIRT1参与了气道炎症反应过程,SIRT1在颗粒物诱导的人支气管上皮细胞中表达水平降低;SIRT1沉默可促进颗粒物诱导的人支气管上皮细胞分泌更多的白细胞介素-6、白细胞介素-8、白细胞介素-17A和黏蛋白5AC[5]。人支气管上皮细胞感染呼吸道合胞病毒后,SIRT1表达水平降低;SIRT1过表达可促进呼吸道合胞病毒感染的人支气管上皮细胞增殖,抑制细胞凋亡,同时降低白细胞介素-6和肿瘤坏死因子-α水平[6]。本研究采用Logistic回归分析SIRT1与急性毛细支气管炎患儿治疗后出现喘息关系,结果显示治疗前SIRT1>0.15是急性毛细支气管炎患儿治疗后出现喘息的独立保护因素,此外,治疗前SIRT1与急性毛细支气管炎治疗后出现喘息呈线性关系,随治疗前SIRT1水平升高,急性毛细支气管炎治疗后出现喘息的风险比值比(OR)降低。治疗前外周血单个核细胞中SIRT1水平低与急性毛细支气管炎患儿治疗后出现喘息有关,其原因可能是治疗前SIRT1水平与人支气管上皮细胞的炎症状态、增殖及凋亡等有关,其可反映患儿的支气管上皮结构和功能的缺失情况,进而反映治疗后是否出现喘息。朱连海等[14]研究表明过敏史是毛细支气管炎患者预后不良的独立危险因素,谢楚杏等[13]研究则表明过敏史与毛细支气管炎患者出现喘息无关。本研究结果还显示有过敏史是急性毛细支气管炎患儿治疗后出现喘息的独立危险因素,该结果与上述研究结果存在异同,推测与样本量大小有关,还需开展大样本研究进行验证。
本研究结果还显示喘息组和非喘息组的治疗后SIRT1水平均高于治疗前,该结果提示超短波联合推拿干预可上调SIRT1水平,其原因可能与超短波联合推拿干预改善急性毛细支气管炎患儿气道炎症有关,进而影响SIRT1水平,但关于急性毛细支气管炎患儿治疗前、后的SIRT1水平变化具体是与超短波有关,还是与推拿有关,亦或是与二者均有关,还需开展研究进一步分析。此外,本研究还存在一定不足,如SIRT1是否可用于判断除接受超短波联合推拿治疗之外的急性支气管炎患儿出现喘息。本课题组将针对以上不足开展后续研究。
综上所述,治疗前外周血单个核细胞中SIRT1水平低与急性毛细支气管炎患儿治疗后出现喘息有关。

