特发性肺动脉高压患儿血清miR-182和ICAM-1表达水平及其与预后相关性分析
杨春光,刘海红,王凤东,王晓静,张学郁,张海波
(承德市妇幼保健院 a.新生儿科;b.检验科;c.儿科,河北承德 067020)
特发性肺动脉高压(idiopathic pulmonary arterial hypertension,IPAH)成人发病率为15~50例/100万人/年,无特异性临床症状,易引起右心功能衰竭甚至死亡[1-2]。相较于成人,儿童处于生长发育状态,肺血管生理和病理改变更加特殊,IPAH患儿的肺动脉压力、肺血管阻力和心脏指数升高更明显,预后更差,未经治疗者平均存活时间仅为10个月,1,3,5年生存率分别为89%,84%和75%[3]。目前认为IPAH可能与遗传多态性、多基因缺陷、细胞因子和生长因子分泌异常有关[4-5]。微小核糖核酸(micro RNA,miR)-182对细胞增殖、分化和凋亡等生物效应具有关键的调控作用,与肺癌关系密切[6]。细胞间黏附分子-1(intercellular adhesion molecule-1,ICAM-1)表达于血管内皮细胞、气道柱状上皮细胞及肺泡上皮细胞表面,主要作用是介导细胞黏附、参与免疫应答和调节炎症反应[7]。既往研究[8]显示,微小核糖核酸(micro RNA)miRNA可能通过某种机制对ICAM-1表达产生影响。本研究旨在探究血清miR-182和ICAM-1在IPAH患儿中的表达及对患儿预后的预测价值,以期为临床诊治、改善IPAH患儿预后提供指导。
1 材料与方法
1.1 研究对象 选取2016年6月~2020年12月就诊于承德市妇幼保健院肺动脉高压中心的76例IPAH患儿为研究对象(观察组),其中男性45例,女性31例;年龄1~10(5.63±4.26)岁。纳入标准:①诊断均符合PAH指南[9];②超声心动图检查估测肺动脉收缩压(systolic pulmonary artery pressure,sPAP)>36 mmHg(1 mmHg=0.133kPa);③静 息状态下右心导管检查肺毛细血管楔压(pulmonary capillary wedge pressure,PCWP)≤15mmHg,肺血管阻力(pulmonary vascular resistance,PVR)>3 Wood·U,肺动脉平均 压(mean pulmonary artery pressure,mPAP)>25 mmHg;④均具备用药指征;⑤患儿监护人对本研究均知情同意并签字确认。排除标准:①诊断为先天性心脏病、结缔组织病相关性PAH者;②由原发肺部疾病或肺栓塞及其他原因引起的PAH者;③并发严重的肝肾功能不全者;④中途转院或放弃治疗者;⑤存在用药禁忌证者。另选取同期在医院进行体检的健康儿童30例作为对照组,其中男性18例,女性12例;年龄1~9(5.27±3.82)岁。两组一般资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审批通过。
1.2 仪器与试剂 SpectraMax M5多功能酶标仪(美国Molecular Devices公司);miR-182,ICAM-1试剂盒(上海江莱生物科技有限公司)。
1.3 方法
1.3.1 治疗方案:参照儿童PAH指南[10]给予治疗。
1.3.2 血清miR-182,ICAM-1检测:抽取健康对照组儿童及IPAH患儿入院24h内的外周静脉血3 ml,离心收集上层血清。以U6为内参,提取血清总RNA,反转录cDNA,PCR共进行40个循环,重复三次,采用2-ΔΔCt法计算血清miR-182相对表达水平。miR-182上游引物:5'-GCGCGTGGTTCTAGA CTTGC-3,下游引物:5'-ATCCAGTGCAGGGTC CGAGG-3';U6上游引物:5'-GCTTCGGCAGCACA TATACTAAAAT-3';下游引物:5'-AACGCTTCACG AATTTGCGT-3',均由上海生工生物工程有限公司合成。采用酶联免疫吸附测定法(enzyme-linked immuno sorbent assay,ELISA)测定血清ICAM-1水平。
1.3.3 随访及预后分组:随访至2021年12月,主要以电话、微信及门诊等形式进行,记录终点事件(随访终点为全因死亡或接受肺移植术)[10],根据终点事件发生与否将所有入组患儿分为存活组和死亡组。
1.3.4 资料收集:收集IPAH患儿的相关临床资料,包括性别、年龄、体重、临床症状(青紫、晕厥、咯血、水肿)、P波高尖、NYHA心功能分级、脑钠肽(brain natriuretic peptide,BNP)、尿酸(uric acid,UA)、总胆红素(total bilirubin,TB)、乳酸脱氢酶(lactate dehydrogenase,LDH)、红细胞分布宽度(red cell volume distribution width,RDW),sPAP,mPAP,全肺阻力(total pulmonary resistance,TPR)、肺血管 阻 力 指 数(pulmonary vascular resistance index,PVRI)、心脏指数(cardiac index,CI)、经皮血氧饱和度、三尖瓣反流速率、左心室舒末径、X线心胸比、治疗方案(单药治疗、双药联合治疗、三药联合治疗)、血清miR-182和ICAM-1水平。
1.4 统计学分析 应用SPSS26.0统计软件处理数据。计数资料以率(%)表示,组间比较采用χ2检验;计量资料经正态分布和方差齐性检验后采用均数±标准差(±s)表示,组间比较采用独立样本t检验,若方差不齐,则采用t'检验;预测效能分析采用ROC曲线,获取曲线下面积、95%可信区间、敏感度、特异度及cut-off值,不同预测方案间曲线下面积(area under curve,AUC)比较采用DeLong检验,联合诊断实施Logistic二元回归拟合,返回预测概率logit(p),将其作为独立检验变量。P<0.05为差异有统计学意义。
2 结果
2.1 观察组与对照组血清miR-182,ICAM-1水平比较 观察组血清miR-182(1.91±0.20),ICAM-1(305.67±32.46 ng/ml)水平均高于对照组(0.15±0.02,203.22±21.51 ng/ml),差异具有统计学意义(t'=-73.624,-33.698,均P<0.001)。
2.2 随访结果 对76例IPAH患儿进行随访,共获得72例随访结果,总体随访率为94.74%,失访4例,失访率为5.26%;获得随访的72例IPAH患儿死亡21例(29.17%),其中因感染、腹泻等所致右心衰竭死亡15例(71.43%),因大咯血窒息死亡6例(28.57%),存活51例(70.83%)。
2.3 存活组与死亡组IPAH患儿临床资料比较 见表1。死亡组NYHA心功能分级(高级)占比、BNP,TB,RDW,sPAP,TPR,miR-182,ICAM-1水平均高于存活组,差异有统计学意义(均P<0.05);两组性别、年龄、体重、临床症状、P波高尖、UA,LDH,mPAP,PVRI,CI,经皮血氧饱和度、三尖瓣反流速率、左心室舒末径、X线心胸比、治疗方案比较差异无统计学意义(均P>0.05)。
表1 存活组与死亡组IPAH患儿临床资料比较[±s, n(%)]
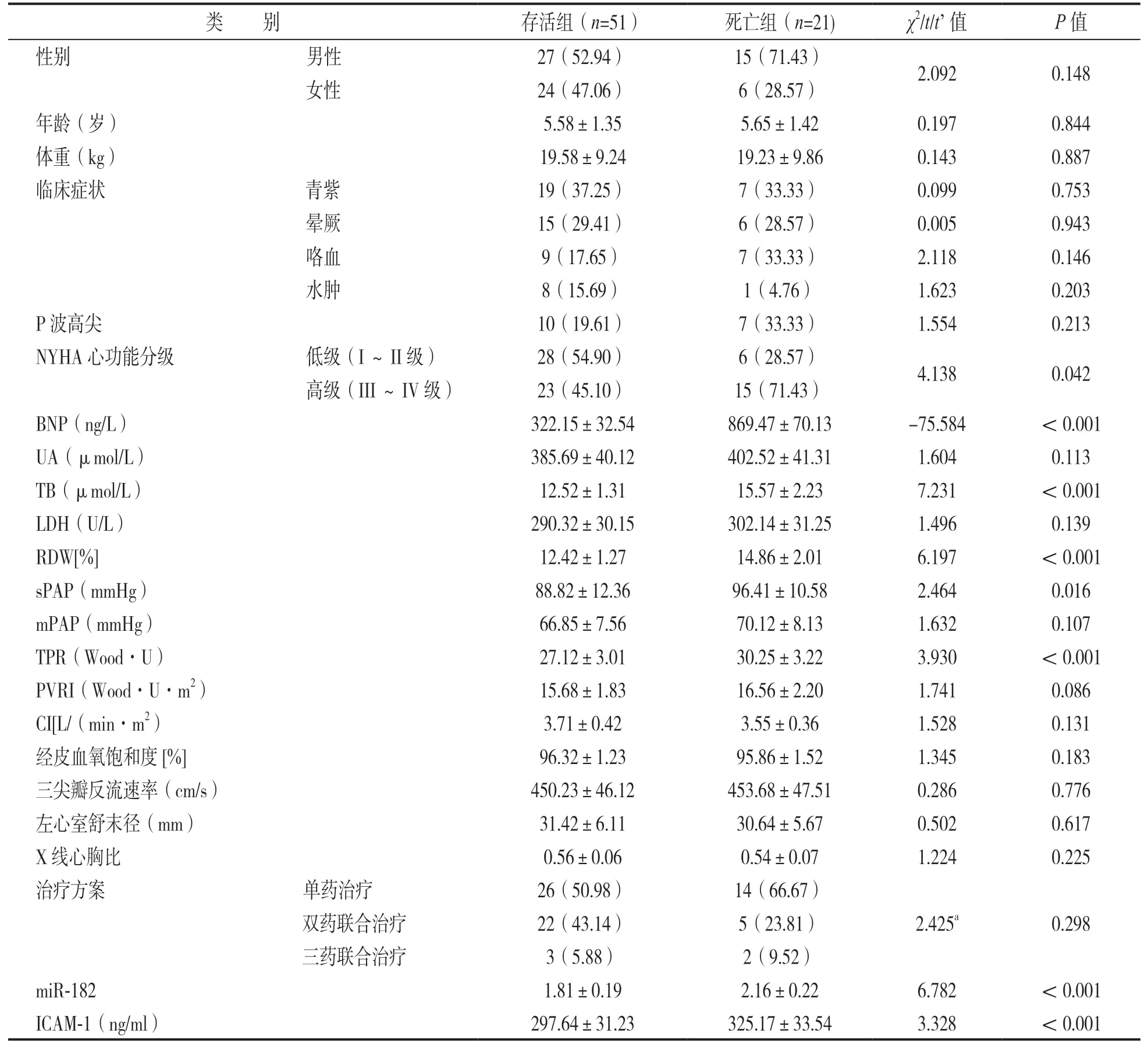
表1 存活组与死亡组IPAH患儿临床资料比较[±s, n(%)]
?
2.4 影响IPAH患儿预后的多因素Logistic回归分析 见表2。多因素Logistic回归分析显示,NYHA心功能分级(高级)、RDW,sPAP,miR-182,ICAM-1是影响IPAH患儿预后的危险因素(P<0.05)。

表2 影响IPAH患儿预后的多因素Logistic回归分析
2.5 血清miR-182,ICAM-1对IPAH患儿预后的预测价值 见表3,图1。血清miR-182,ICAM-1预测IPAH患儿预后有较高的敏感度和特异度,同时联合检测的效能高于独立检测(Z=-3.236,P=0.012;Z=-3.211,P=0.009)。

表3 血清miR-182,ICAM-1对IPAH患儿预后的预测价值

图1 血清miR-182,ICAM-1对IPAH患儿预后的预测价值
3 讨论
目前研究认为特发性肺动脉高压(IPAH)发病机制主要与细胞、体液介质、分子遗传等多个因素有关[11]。肺血管系统较复杂,易受多种血管活性物质影响,如血管紧张素Ⅱ、血栓素A2等能使肺循环微动脉收缩,心房利钠肽、一氧化氮等可使肺血管舒张,上述血管介质一旦失衡就易引发IPAH[12]。相关资料[13]显示,大部分IPAH患者的血清炎症细胞因子呈现异常高表达,且免疫指标(如抗核抗体)为阳性,并具有免疫系统疾病特有的雷诺现象,推测免疫炎症紊乱可能参与了IPAH的发病机制。国外报道儿童IPAH发病率为10例/100万,但该病起病隐匿,患儿症状差异较明显,临床诊断难度较大,极易导致漏诊和误诊[5]。故寻找安全高效的血清学诊断或预后预测指标尤为重要。
在本研究中,IPAH患儿血清miR-182和ICAM-1水平明显高于健康儿童,提示血清miR-182和ICAM-1水平在IPAH患儿中呈现异常高表达,上述指标可能与IPAH发病机制有关,临床诊断或治疗中需要给予重点监测。miR-182通常被认为是原癌基因在肿瘤的高表达,并促进肿瘤细胞增殖,例如miR-182在乳腺癌中高表达,通过靶向叉头蛋白F2促进肿瘤细胞增殖和迁移;在结肠癌中高表达,通过磷脂酰肌醇3激酶/蛋白激酶B信号通路维持肿瘤细胞的干细胞状态;在胶质瘤中高表达,通过靶向果糖-2,6-二磷酸酶2提高肿瘤细胞增殖及侵袭能力[14-16]。近年来大量临床研究或基础研究均表明,miRNA在心血管系统信号网络调控中起到重要作用,参与IPAH中血管收缩和重构中多物质的调控[17-18]。此外,研究者发现还有更多的miRNA在IPAH患者中存在异常表达,但迄今为止,仅有数种miRNA被通过实验证明确实在IPAH的发生、发展中发挥一定的作用。目前研究显示,IPAH患者miRNA表达谱中共有78个差异表达位点,其中62个显示上调,16个下调,包括miR-17-92,miR-143/145,miR-21和miR-124等,在肺血管收缩和重构各个环节中发挥功能,不仅调控血管内皮细胞和成纤维细胞的增殖、凋亡、促进血管新生,还参与血管平滑肌细胞增殖、凋亡及表型转化等过程[19]。如郭天聪等[20]研究发现,miR-182在IPAH患者中上调,并通过调节肌细胞增强因子2C促进平滑肌细胞增殖,参与IPAH发病机制。在IPAH患者中,内皮细胞无序增殖即为肺血管重塑形成,显示为丛状病灶,而肺组织学检查发现该病灶周围存在T细胞、B细胞、巨噬细胞及树突状细胞浸润,提示炎症细胞可能参与IPAH发生发展[21]。ICAM-1是一种细胞表面糖蛋白,参与并介导细胞与细胞、细胞与细胞外基质间的相互黏附,是炎性反应形成的基础,在体外循环肺损伤的炎症反应过程中起重要作用[22]。如钟士杰等[23]研究显示,车前草提取物可通过降低缺氧性肺动脉高压SD大鼠模型泡灌洗液中ICAM-1等炎症因子水平,改善肺动脉及气道重塑。基于上述分析不难发现,miR-182与ICAM-1极有可能参与IPAH发生发展,当然这需要进一步验证。
随着PAH靶向药物的应用,发达国家IPAH患儿的生存率得到了明显改善,但不同国家对这些药物的使用并不完全相同,我国IPAH患儿的预后也尚未完全清楚。在本研究中,获得随访的72例IPAH患儿死亡率为29.17%(21/72),与朱燕等[24]报道的28.9%(11/38)基本一致。死亡组NYHA心功能分级(高级)占比,BNP,TB,RDW,sPAP,TPR,miR-182和ICAM-1水平均高于存活组,Logistic回归分析显示,NYHA心功能分级(高级)、RDW,sPAP,miR-182和ICAM-1是影响IPAH患儿预后的危险因素。上述研究结果再次提示miR-182和ICAM-1在IPAH的发生发展中占据重要地位,两种因子联合预测IPAH患儿预后的AUC为0.883,敏感度和特异度分别为87.10%,62.50%,优于各指标单独预测,提示miR-182,ICAM-1与IPAH患儿预后关系密切,可能是反映IPAH患儿预后的敏感指标,联合检查可在一定程度上提高预测效能,为临床预测IPAH患儿预后提供更准确的数据参考,对该类IPAH预防、控制与治疗具有重要意义。但本研究病例样本有限,可能存在一定的数据偏倚,后续需收集更多病例做更深入研究,以获取更为可靠的数据支持。
综上所述,IPAH患儿血清miR-182和ICAM-1表达水平较高,二者联合检测在预测其预后情况方面具有较高临床应用价值,可为IPAH患儿的诊断、预防及治疗提供参考。

