血清SAA、CysC、Hcy、SF表达与糖尿病周围神经病变的相关性研究
肖俊锐,吴石贵,黄舒婕,吴邦泰,许旭昀,陈子睿
1.汕头市中医医院检验科,广东汕头 515031;2.汕头市中医医院内分泌科,广东汕头 515031
糖尿病周围神经病变是糖尿病患者的常见慢性并发症之一,累及患者的感觉神经、运动神经和自主神经。糖尿病周围神经病变的发生主要是因机体长期代谢紊乱、氧化应激损伤导致血管性缺血缺氧和神经元生长因子不足,进而造成肢体远端出现对称性的功能障碍。据调查显示,糖尿病患者中约有30%~50%伴有不同程度周围神经受损,严重情况下会导致患者残疾,致使其丧失行为能力和劳动能力。糖尿病周围神经病变的起病较为隐匿,并且该病的发病机制较为复杂,如果患者出现了下肢麻木、疼痛、瘙痒、灼烧感等神经性症状时,则说明病情已经发展至终末期[1-3]。因此,对于此类患者,及早发现、及早诊断、及早治疗是改善预后的关键所在,而寻找可以反映早期糖尿病周围神经病变的特异性指标非常重要。通过总结既往研究,除血糖、血脂外,血清淀粉样蛋白A、胱抑素C、同型半胱氨酸、铁蛋白与周围神经病变均有一定相关,为进一步探讨具体的相关性,选取2020年8月—2021年12月汕头市中医医院收治的200例2型糖尿病患者,开展本次研究,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的200例2型糖尿病患者为研究对象,将阈值低于15 V的100例患者归为单纯糖尿病组,其中男54例,女46例;年龄40~78岁,平均(59.56±2.37)岁。将阈值高于15 V的100例患者归为糖尿病周围神经病变组,其中男56例,女44例;年龄42~76岁,平均(59.32±2.18)岁。再选取同期于本院体检的100名健康人群作为对照组,其中男52名,女48名;年龄41~76岁,平均(59.13±2.22)岁。3组一般资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:①糖尿病患者的空腹血糖均≥7.0 mmol/L,口服葡萄糖耐量试验2 h血糖均≥11.1 mmol/L[4];②年龄18~84岁,且有独立的行为能力;③依从性良好,可积极配合完成各项检查,自愿参与,签署知情同意书。
排除标准:①合并恶性肿瘤、系统性红斑狼疮、甲状腺功能异常者;②合并其他神经病变者;③合并糖尿病其他并发症者[5];④既往有脑梗、脑出血病史者。
1.3 方法
抽取3组受检者5 mL清晨空腹肘部浅静脉血,离心15 min,3 500 r/min,分离血清,将血清贮存在-20℃冰箱中待测。使用全血自动分析仪检测空腹血糖、各项血脂、CysC、Hcy,采用高效液相层析法检测糖化血红蛋白,采用电化学发光法测定SF,采用胶体金法检测血清SAA。
1.4 观察指标
对3组的血糖、血脂、血清淀粉样蛋白A(serum amyloid A,SAA)、胱抑素C(cystatin c,CysC)、同型半胱氨酸(homocysteine,Hcy)、铁蛋白(serum ferritin,SF)检测结果进行比较。
1.5 统计方法
采用SPSS 26.0统计学软件处理数据,计量资料符合正态分布,以(±s)表示,组间差异比较采用F检验。相关性采用Pearson相关系数(r)表示。P<0.05为差异有统计学意义。
2 结果
2.1 3组血糖水平比较
糖尿病周围神经病变组和单纯糖尿病组的空腹血糖、糖化血红蛋白均高于对照组,且糖尿病周围神经病变组高于单纯糖尿病组,差异有统计学意义(P<0.05),见表1。
表1 3组血糖水平比较(±s)
?
2.2 3组血脂水平比较
糖尿病周围神经病变组和单纯糖尿病组的总胆固醇、三酰甘油和低密度脂蛋白均高于对照组,且糖尿病周围神经病变组患者的总胆固醇、三酰甘油和低密度脂蛋白均高于单纯糖尿病组,差异有统计学意义(P<0.05)。3组高密度脂蛋白对比差异无统计学意义(P>0.05),见表2。
表2 3组血脂水平比较[(±s),mmol/L]
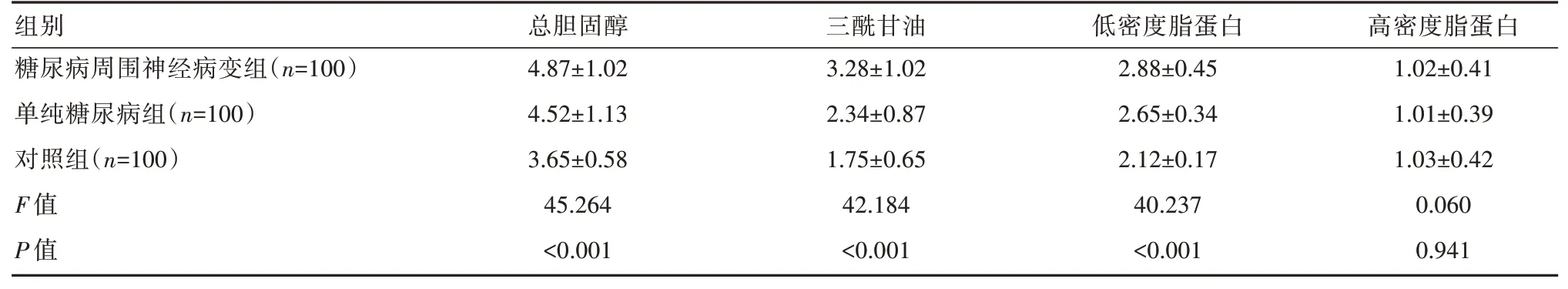
表2 3组血脂水平比较[(±s),mmol/L]
?
2.3 3组血清SAA、CysC、Hcy、SF表达比较
糖尿病周围神经病变组和单纯糖尿病组的血清SAA、CysC、Hcy、SF表达均高于对照组,且糖尿病周围神经病变组高于单纯糖尿病组,差异有统计学意义(P<0.05),见表3。
表3 3组血清SAA、CysC、Hcy、SF表达比较(±s)

表3 3组血清SAA、CysC、Hcy、SF表达比较(±s)
?
2.4 相关性分析
血清SAA、CysC、Hcy、SF与糖化血红蛋白呈正相关(r=25.458、23.261、28.585、16.597,P<0.001)。
3 讨论
糖尿病是临床上非常常见的慢性病,主要是机体胰岛素分泌不足或胰岛素抵抗所致的疾病,2型糖尿病的发生率高,约占糖尿病的90%以上,而2型糖尿病容易引发心脑、眼、肾、皮肤、神经等慢性并发症,这些并发症的发生是导致患者残疾和死亡的主要原因。近年来,随着人们生活方式的改变、饮食结构的调整,2型糖尿病的患病率不断升高,对广大患者的生活质量、身体与心理健康均造成了非常严重的影响[6-8]。
糖尿病周围神经病变是糖尿病患者的常见并发症,是糖尿病发生发展过程中出现的神经结构和周围神经效能受损,从而出现与功能障碍相关的体征和临床症状表现。现阶段临床上运用的筛查手段和诊疗标准存在一定的差异性。糖尿病周围神经病变的患病率也有较大差异,并且该病的发生较为隐匿,缺乏典型的临床症状表现,而一旦患者出现较为明显的症状和体征时则说明患者的病情进入到晚期阶段,最终有截肢、致残的风险。近年来临床上将生化指标运用在糖尿病周围神经病变的临床诊断上,生化指标的变化会导致局部氧化应激损伤程度加剧,进而促进细胞炎症因子对周围神经纤维的浸润,造成患者病情的加重和进展[9-10]。因此,临床上通过检测患者的生化指标,开展生物学研究,可为患者的早期诊断、早期治疗以及预后评估提供科学的参考依据。血糖和血脂检测在临床上应用较为广泛,通过检测患者的血糖水平和血脂水平能够预测其发生并发症的风险,但却不能预测发生周围神经病变的风险,因此单独检测患者血糖和血脂的漏诊风险较高。
本研究除了对比糖尿病、糖尿病周围神经病变与健康人的血糖和血脂水平之外,还对比了3类研究对象的血清SAA、CysC、Hcy、SF表达水平,研究结果显示,糖尿病周围神经病变组和单纯糖尿病组的血清SAA、CysC、Hcy、SF表达均高于对照组,且糖尿病周围神经病变组高于单纯糖尿病组(P<0.05)。血清SAA是一种促炎性脂肪细胞因子,进入血液循环中能够刺激内皮细胞分泌和单核细胞分泌出多种促炎性因子,造成巨噬细胞和单核细胞浸润,从而促进白细胞的黏附作用,诱导血管活性物质产生。通过降低高密度脂蛋白可促进动脉硬化改变,进而导致糖尿病患者出现神经血管血流动力学改变。CysC是碱性非糖化蛋白质,在机体中表达较为稳定。生理状态下的CysC的作用是抑制内源性半胱氨酸蛋白酶活性,而CysC和组织蛋白酶、同型半胱氨酸也会产生相互作用,参与到糖尿病周围神经病变的发生发展过程中[11-12]。Hcy是蛋氨酸代谢的中间产物,在糖尿病周围神经病变的发生和发展过程中Hcy表现为异常升高,可经多种途径产生并诱发血管周围神经病变[13-15]。SF是由肝脏合成的糖蛋白,是铁储存的最主要形式。如果机体内的铁含量增加,则血清SF可摄取铁并存储。糖尿病患者多存在铁高负荷,导致血清铁蛋白升高,而发生周围神经病变的糖尿病患者其血清铁蛋白水平较单纯糖尿病患者更高。
综上所述,糖尿病周围神经病变与血清SAA、CysC、Hcy、SF的表达均有一定相关性,通过检测血清SAA、CysC、Hcy、SF表达水平以评估患者病情和预后,为临床治疗方案的制订提供参考依据。

