阴式病灶清除联合子宫瘢痕修补术治疗剖宫产后子宫切口瘢痕妊娠疗效分析
刘晓娜
河南许昌玛丽医院妇产科 许昌 461000
剖宫产后子宫切口瘢痕妊娠(caesarean scar pregnancy,CSP)是指孕囊着床于剖宫产切口瘢痕处的一种异位妊娠,其发病机制尚不清楚,多认为与剖宫产切口愈合不良及瘢痕愈合缺陷密切相关。由于干预不及时胚囊可不断向子宫肌壁发展,从而与子宫肌层粘连、穿透,导致子宫穿孔、破裂,甚至发生严重大出血而危及患者生命安全。因此,一经确诊宜尽早终止妊娠[1-2]。目前CSP治疗方法较多,临床对采取何种治疗方案尚未达成共识。本研究拟通过病例对照分析,以探讨阴式病灶清除联合子宫瘢痕修补术的治疗效果。
1 资料与方法
1.1一般资料回顾性分析2019-07—2021-01我院妇产科收治的CSP患者的临床资料。纳入标准:(1)年龄≥20岁,有明确子宫下段横切口剖宫产史。(2)阴道超声检查结果(显示绒毛种植于子宫瘢痕部位深肌层)和血人绒毛膜促性腺激素(β-hCG)检测结果均符合CSP的诊断标准和相关治疗指征[3]。排除标准:(1)合并重要脏器严重功能障碍,以及血液系统疾病、恶性肿瘤的患者。(2)患者及其家属坚决继续妊娠。 研究共纳入符合上述标准CSP患者67例,根据不同治疗方案将其分为阴式病灶清除联合子宫瘢痕修补术组(观察组,37例)和肌注甲氨蝶呤(MTX)+超声引导下清宫术组(对照组,30例)。患者及其家属对本研究知情且签署同意书。
1.2方法肌注MTX+超声引导下清宫术:MTX 1.0 mg/kg 静脉滴注,动态监测血β-hCG。待血β-hCG下降且稳定至1 000 IU/L左右,超声显示孕囊血流信号明显减少时,在超声引导下行清宫术(采用负压吸引清除患者绒毛组织以及孕囊)。阴式病灶清除联合子宫瘢痕修补术:腰麻联合硬膜外麻醉或全身麻醉,患者取膀胱截石位,常规消毒、铺巾,排空膀胱。充分暴露阴道、经宫颈后钳夹宫颈上唇并向下方牵拉,暴露阴道前穹隆。经宫颈膀胱间隙注射垂体后叶素稀释液(垂体后叶素6 U+生理盐水10 mL)。膀胱宫颈间隙采取水压分离。于膀胱附着点下方0.5 cm 处将阴道黏膜环形切开,钝锐性分离膀胱宫颈间隙,上推至子宫下段。暴露子宫峡部,观察瘢痕处呈紫蓝色凸起。切开肌层,深入切口处应用弯钳将瘢痕组织及妊娠物清理干净,宫腔应用负压吸引管吸净后修剪瘢痕组织,探针引导下对子宫切口肌层应用2-0可吸收线扣锁缝合,褥式缝合浆膜层,再以2-0可吸收线扣锁缝合阴道黏膜。术后密切监测血β-hCG降低情况,做好常规预防感染等处理。
1.3观察指标(1)手术时间、术中出血量、术后血β-hCG恢复正常时间,月经恢复时间、住院时间。(2)术中及术后严重恶心呕吐不良反应、子宫切除,以及严重感染、膀胱损伤等并发症发生率。(3)术前及术后第3天、第5天的血β-hCG水平。
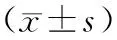
2 结果
2.1患者的基线资料2组患者的基线资料差异无统计学意义(P>0.05),见表1。
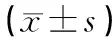
表1 2组患者的基线资料比较
2.2手术情况及术后临床指标2组患者手术进程顺利,术中及术后均未出现严重恶心、呕吐等不良反应及子宫切除,亦未发生膀胱损伤、严重感染等并发症。观察组手术时间长于对照组,术中出血量,以及术后住院时间、β-hCG水平恢复正常时间、月经复潮时间均短(少)于对照组,差异均有统计学意义(P<0.05)。见表2。
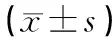
表2 2组患者的手术情况及术后临床指标比较
2.3不同时间点血的β-hCG水平2组患者术前的血β-hCG水平差异无统计学意义(P>0.05)。术后第3天、第5天时2组患者的血β-hCG水平均较术前逐渐显著下降,且观察组患者的水平均低于对照组,差异均有统计学意义(P<0.05)。见表3。

表3 2组患者不同时间点的血β-hCG水平比较
3 讨论
随着我国三孩政策的放开,剖宫产率呈持续上升趋势,CSP作为剖宫产术的远期并发症,其发病率也随之升高。阴道超声是临床诊断CSP的主要手段,不仅为诊断提供依据,同时还能了解妊娠囊的大小、位置、分型等,为制定治疗方案和风险的评估提供准确依据。临床治疗CSP包括药物、手术,以及药物联合手术干预等,其目的是尽早终止妊娠,避免子宫破裂、大出血等严重并发症,并尽最大可能保留患者生育功能。单纯子宫动脉栓塞或单一MTX化疗的治疗周期较长,而且患者恢复慢、血β-hCG降至正常水平时间较长,容易出现月经淋漓不尽和化疗引发的严重副反应,不利于患者康复[4-5]。
本研究对收治的67例CSP患者分别予以阴式病灶清除联合子宫瘢痕修补术和MTX +超声引导下清宫术治疗。经病例对照分析,结果显示,2组治疗方式均有良好的效果和安全性,但阴式病灶清除联合子宫瘢痕修补术的术中出血量,以及术后住院时间、β-hCG水平恢复正常时间、月经复潮时间均短(少)于对照组,差异均有统计学意义。充分表明了阴式病灶清除联合子宫瘢痕修补术的良好效果和安全性。其原因在于:(1)MTX肌注联合超声引导下清宫术治疗CSA,MTX肌注能够降低孕囊周边的血供和手术出血风险。在超声引导下实施清宫术,能在有效清除病灶、降低子宫穿孔及大出血等并发症风险的同时,提高清宫术的安全性。由于超声引导下清宫术的操作比较繁琐,彻底清除病灶有一定难度,加之未对薄弱的子宫前壁肌层瘢痕进行修复,生理缺陷依旧存在。均可影响患者术后月经复潮时间等康复进程,并存在瘢痕处再次妊娠的风险。(2)阴式病灶清除联合子宫瘢痕修补术较开腹手术的创伤小,并可避免发生腹(盆)腔粘连,亦不会引发腹腔镜手术时放置Trocar和CO2气腹的相关并发症。(3)在直视下施术有利于完整切除病灶、快速止血、修补瘢痕;而且对盆腔及腹腔内环境的干扰轻微,故能够缩短月经复潮时间和促进患者康复进程[6-7]。
因阴式病灶清除术手术操作空间相对狭窄、视野局限,术中损伤及膀胱与周围组织的风险较高,故施术时需注意:(1)严格掌握手术指征,根据阴道超声检查提示的CSA类型选择个体化治疗方案。(2)术者需加强基本功训练,熟悉盆底的解剖结构,熟练掌握经阴道手术的操作技能。
综上所述,阴式病灶清除联合子宫瘢痕修补术治疗CSP微创、患者术后恢复进程快,且疗效确切及安全性高等优势。本研究样本量偏小,观察时间有限,未进行追踪随访,长期疗效尚需进一步开展大样本、前瞻性随机对照研究予以证实。

