地塞米松辅助罗哌卡因臂丛阻滞用于手部手术的麻醉效果
刘城 王宇恒 李闯
沈阳医学院附属中心医院手术麻醉科 沈阳 110000
臂丛阻滞麻醉是一种操作简单、效果确切的上肢手术麻醉方法,腋路臂丛神经阻滞对于腕关节以下的手部手术麻醉效果极佳,尤其有利于手部血管、神经吻合等精细的手术操作[1]。采用超声引导下臂丛神经阻滞更加精准,起效时间更短,使局麻药中毒的风险大大降低[2]。长效罗哌卡因是臂丛阻滞麻醉最常用的药物,由于镇痛维持时间有限,术后疼痛不但影响患者的休息,加重其生理及心理负担,严重疼痛还会使手术部位血管挛缩,甚至导致手术失败。虽然臂丛神经置管术可提供长时间镇痛,但由于护理困难及容易感染等,临床难以推广[3]。基于此,本研究拟评价地塞米松辅助罗哌卡因臂丛阻滞用于手部手术的麻醉效果,为临床提供参考。
1 资料与方法
1.1一般资料本研究获医院伦理委员会审批,患者均签署知情同意书。择期行腕关节以下手部手术的患者80例,BMI 21~26 kg/m2,年龄18~65岁,ASAⅠ~Ⅱ级。排除标准:局麻药过敏、既往有臂丛神经损伤、严重的心肺肝肾疾病、糖尿病、妊娠,以及不能配合行本研究有关评分的患者。采用随机数字表法分为2组,各40例。麻醉前5 min,D组输注地塞米松,B组给予布托啡诺。随后2组均在超声引导下应用0.5%罗哌卡因行腋路臂丛神经阻滞。
1.2方法患者入室后常规检测BP、HR、SpO2和ECG。开放外周静脉通路。麻醉前5 min,D组静脉给予地塞米松:负荷量8 mg,于1 min内缓慢静推,随即开始泵注维持量1 mg-1·h-1,极量设定为13 mg。B组给予布托啡诺:负荷量0.8 mg,于1min内缓慢静推,随即开始泵注维持量0.2 mg-1·h-1,极量设定为1.8 mg维持量。5 min后,由同一名麻醉医生对2组患者实施臂丛神经阻滞:患者取仰卧位,患肢外展,肘部轻度屈曲,暴露腋窝。充分消毒、铺巾。使用SonoSite HFL38 13~6 MHz宽频探头,套无菌贴膜涂耦合剂,探查神经位置。明确神经分布走行后,用0.5%罗哌卡因40 mL阻滞正中神经、尺神经、桡神经。测试麻醉效果,30 min后仍无法满足手术镇痛要求时,更改麻醉方法,并记为阻滞失败。阻滞失败患者的麻醉起效时间、镇痛及运动阻滞维持时间、麻醉后24 h休息受干扰情况及不良反应发生情况等相关数据不参与统计分析。阻滞成功的标准:术中无需追加局麻药或应用其他麻醉药物。停药指征为:患者出现明显不适;手术结束;手术时间较长,药量达到极量;患者Ramsay镇静评分≥4[4](1分为焦虑不安,2分为安静合作,3分为嗜睡、对指令反应敏捷,4分为浅睡眠状态、可唤醒,5分为入睡、对呼叫反应迟钝,6分为深睡眠、对呼喊无反应。术中Ramsay评分<4较为合适,≥4为过度镇静)。
1.3观察指标及效果评价(1)阻滞成功率、阻滞失败率和不良反应率。(2)麻醉起效时间、痛觉阻滞维持时间、运动阻滞维持时间,以及麻醉后24 h内休息受干扰程度评分[5](患者根据自身感受,在0~10间选择数字。0为睡眠或休息未受任何干扰;10为彻夜失眠,休息受到严重干扰)。(3)麻醉后24 h内采用视觉模拟评分法(VAS)评价患者麻醉后4 h、6 h、8 h、10 h、12 h、24 h的疼痛程度及变化趋势(患者根据疼痛程度,在0~10间选择数字,0为无痛,10为难以忍受的剧痛)。采用手部运动能力MBS评分(改良Bromage评分)[1],评价患者手部运动能力及其变化趋势(患者根据自身情况,在0~2间选择数字,手部无运动能力为0,运动能力部分恢复为1,运动能力完全恢复为2)。
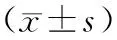
2 结果
2.1基线资料2组患者的基线资料差异无统计学意义(P>0.05),见表1。

表1 2组患者的基线资料比较
2.2阻滞、麻醉效果2组阻滞成功率差异无统计学意义(P>0.05)。D组不良反应率低于B组;麻醉起效时间显著短于B组,痛觉阻滞维持时间、运动阻滞维持时间显著长于B组,麻醉后24 h内休息受干扰程度评分显著低于B组。以上差异均有统计学意义(P<0.05)。见表2、表3。
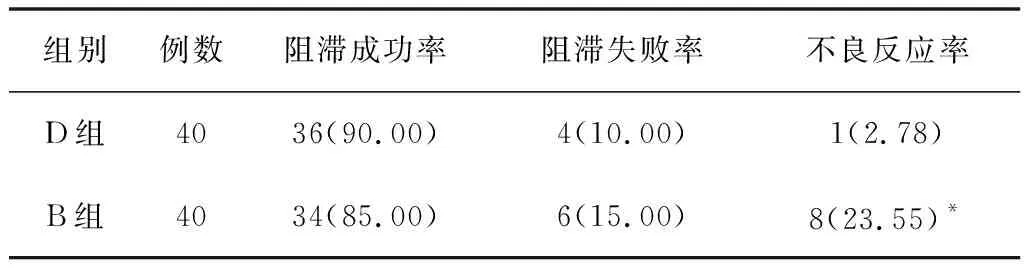
表2 2组阻滞效果比较

表3 2组麻醉效果比较[M(P25,P75)]
2.3麻醉后24h内疼痛程度变化趋势麻醉后10~24 h内D组患者的疼痛程度小于B组。见表4。

表4 麻醉起效后2组患者不同时间点的VAS评分[M(P25,P75)]
2.4麻醉后24h内手部运动能力变化趋势B组患者手部运动能力于麻醉后6 h开始逐渐恢复, D组患者手部运动能力于麻醉后8 h才开始逐渐恢复。但在麻醉后24 h时,2组患者的手部运动能力差异无统计学意义(P>0.05)。见表5。

表5 麻醉起效后,2组患者不同时间点的手部运动能力MBS评分[M(P25,P75)]
3 讨论
布托啡诺与地塞米松是临床常用的麻醉辅助药物,广泛应用于臂丛阻滞麻醉、椎管麻醉,以及全身麻醉和疼痛治疗。两种药物对于臂丛麻醉均具有一定程度的辅助效果。本研究从麻醉起效时间、镇痛维持时间、运动能力阻滞维持时间、阻滞成功率及不良反应发生率等方面,将两种药物的麻醉辅助效果进行比较,为提升臂丛阻滞麻醉效果提供参考。
布托啡诺是一种新型的阿片受体激动-拮抗剂,静脉给药时,5~10 min开始起效,30~60 min作用达到高峰,药效维持时间3~4 h。药物主要经肝脏代谢,主要代谢产物为羟基化布托啡诺,70%~80%经尿液清除,15%经粪便清除。布托啡诺进入体内后,与阿片受体相结合发挥镇痛作用,其与不同类型的阿片受体(μ,σ,κ受体)亲和力比值为 1∶4∶25。激动κ受体,发挥脊髓镇痛作用和镇静作用,与μ受体激动药联用时,能发挥对μ受体的部分拮抗作用,可以减轻阿片类药物共有的呼吸抑制等副作用。与其他阿片类药物相比,布托啡诺对呼吸的影响更小,并且较少产生精神依赖。布托啡诺镇痛强度是吗啡的5~8倍,是哌替啶的30~40倍。除了镇痛作用外,还具有镇静作用。4.8 mg布托啡诺与12 mg地西泮的镇静强度相似。布托啡诺的不良反应主要包括嗜睡、头晕、恶心呕吐、呼吸抑制等[4]。相关研究结果发现,静脉应用剂量在 3 mg以内时,呼吸抑制作用并不明显,但一次性使用量超过2 mg时,眩晕、恶心呕吐等不良反应会比较明显[6-7]。对于剖宫产椎管麻醉患者,术后静脉应用布托啡诺(1 mg+0.2 mg-1·h-1× 24 h),能显著减轻吗啡引起的皮肤瘙痒,降低术后24 h后VAS评分,而恶心呕吐等副作用的发生并不会明显升高[8]。
地塞米松是一种长效糖皮质激素,血浆半衰期是190 min,其抗过敏作用较泼尼松更强,而对水盐代谢的影响较弱。将地塞米松用于围术期,能有效预防术后恶心呕吐。对全麻患者,还可降低咽喉疼痛的发生率,维持气道稳定性,提高围手术期安全性。使用剂量在2~20 mg/次,可重复给药。不良反应主要有皮疹、过敏,以及血钾降低导致的四肢无力和心律失常[9-10]。
静脉应用小剂量(<0.1 mg/kg)地塞米松,其延长术后镇痛及节省术后镇痛药物的效果并不明显。中等剂量(0.11~0.2 mg/kg)及大剂量(>0.2 mg/kg)地塞米松,无论是将其预混在局麻药中,还是通过静脉给药,均能延长臂丛阻滞麻醉的有效时间,减轻术后疼痛及节省术后镇痛药物[11-14]。地塞米松强化镇痛效果的机制主要有[5,9,15]:(1)抗炎作用能使创伤局部组织炎症介质的合成与释放减少,减少了如缓激肽、5-TH、前列腺素等致痛物质的刺激。(2)能增加C纤维上抑制性K+通道的活性,使C纤维的信号传导能力暂时下降,减少疼痛信号的传入。(3)使血管通透性下降,降低了血液对局麻药的吸收,促使局麻药更多、更久作用于神经细胞,使神经细胞的痛阈值增加。(4)增加血管对儿茶酚胺的敏感性,促进血管收缩,减少了局部组织的充血、水肿及淤血程度。
本研究结果显示,腋路臂丛神经阻滞前5 min静脉给予地塞米松,较给予布托啡诺的麻醉起效时间更短,镇痛维持时间及手部运动能力阻滞维持时间更长,不良反应发生率更低,麻醉后24 h内休息受干扰程度降低;而阻滞成功率并没有明显差异。充分表明了地塞米松辅助罗哌卡因臂丛阻滞用于手部手术的良好麻醉效果。2组阻滞成功率差异无统计学意义,可能是病例数量不足造成的误差。本研究的局限性在于样本数量有限,亦未涵盖生理盐水对照组,故有待进一步开展大样本及多中心研究。
综上所述,地塞米松辅助罗哌卡因臂丛阻滞用于手部手术的麻醉,有助于提升麻醉效果。

