ADC值联合T2WI纹理参数术前预测子宫内膜癌Ki-67表达水平的初步研究
蒋雪艳 张中原 王传彬 刘云琴 周虎 田锐 董江宁
子宫内膜癌(endometrial carcinoma,EC)是女性生殖系统最常见的恶性肿瘤之一,近年EC的发病率及死亡率不断攀升,并具有年轻化的发展趋势。目前其发病率仅次于宫颈癌,居女性生殖系统恶性肿瘤的第2位[1]。Ki-67是一种细胞增殖的标志物,可以用来评价肿瘤细胞的增殖状态,其表达与肿瘤细胞的生长速度、侵袭性及预后有关[2-3]。术前无创性评价Ki-67表达水平对判断病人预后有重要临床价值。但目前Ki-67表达水平的检测必须依靠病理活检后的免疫组织染色,而病理学活检属于有创性检查,同时受取材大小、部位的影响,仅依靠核心活检标本往往不能反映整个肿瘤的全部Ki-67表达信息。近年一些研究[4-5]表明,扩散加权成像(DWI)中的ADC值能反映多种肿瘤Ki-67的表达。
纹理分析作为影像组学的一个新兴领域,能够分析医学影像中像素或体素灰度的分布和关系,对肿瘤异质性进行客观、定量评估;通过检测人眼无法识别的微观纹理特征,挖掘医学影像中所包含的数字信息[6]。关于纹理分析技术可以预测宫颈鳞癌和胃癌的Ki-67的表达已见一些文献[7-8]报道,但都未结合ADC值进行研究。本研究旨在探讨ADC值联合T2WI纹理分析在术前预测EC中Ki-67表达水平的可行性,以期实现术前无创性评估EC的细胞增殖能力,为临床精准诊治EC病人提供影像学依据。
1 资料与方法
1.1 研究对象 回顾性分析2015年1月—2020年12月于中国科学技术大学附属第一医院西区确诊EC的女性病人共137例,年龄27~79岁,平均(55.0±9.0)岁。纳入标准:①手术病理确诊为EC且有完整术后病理报告,病理免疫组织化学指标包括Ki-67;②术前1个月内行盆腔1.5 T MRI扫描;③MRI检查前未接受任何相关治疗。排除标准:①MRI影像伪影较重,影响诊断;②MRI显示癌灶最大直径<1 cm或无法确定病变边界者。记录病人的国际妇产科联盟(FIGO)分期和病理类型,并根据Ki-67表达水平将病人分为2组,低表达组(Ki-67<50%)63例,高表达组(Ki-67≥50%)74例。
1.2 设备与方法 采用上海联影uMR560 1.5 T超导型MRI设备,6通道相控阵线圈。扫描范围自髂嵴至耻骨联合下缘。病人检查前禁食4~6 h,扫描前0.5 h肌注丁溴东莨菪碱以减少肠道运动。扫描序列及参数:①T1WI序列,TR 391 ms,TE 9.3 ms,层厚6 mm,层间距2 mm,FOV 38 cm×28 cm,矩阵320×224。②T2WI和抑脂序列,TR 4 500 ms,TE 93 ms,层厚6 mm,层间距2 mm,FOV 28 cm×25 cm,矩阵320×224。③DWI序列,b值取0、1 000 s/mm2,TR 3 201 ms,TE 75.4 ms,层厚6 mm,层间距2 mm,FOV 38 cm×28 cm,矩阵128×128。④三维容积内插快速扰相序列,TR 8 ms,TE 3 ms,层厚5 mm,层间距0,FOV 38 cm×28 cm,矩阵256×192,动态增强扫描对比剂选择钆喷酸葡胺(Gd-DTPA)(北陆药业),经肘正中静脉推注,注射剂量0.1 mmol/kg体质量,随后注入生理盐水12 mL,流率均为2 mL/s。
1.3 影像分析和纹理分析 由2名分别有8年和10年诊断经验的放射科医师进行影像分析和纹理分析。
1.3.1 影像分析 在MR设备自带的工作站上进行影像分析。首先结合T1WI、T2WI、DWI及增强影像确定肿瘤的位置(图1A,2A)。在DWI影像上选取病变最大径所在层面,在实性区域上手动勾画兴趣区(ROI),尽量避开坏死、囊变及出血区域,ROI应小于高信号区的范围(图1B,2B)。在ADC图上相同位置复制勾画相同ROI并记录ADC值(图1C,2C),每名医师测量3次后取平均值。分析2名医师测量数据的一致性,若一致性良好,则采用高年资医师测量数据进行后续分析。
1.3.2 纹理分析 将原始数据传送至PACS系统工作站,以DICOM格式导出横断面T2WI影像,使用ITK-SNAP图像处理软件(版本3.6.0,http://www.itksnap.org)绘制肿瘤三维兴趣体积(volume of interest,VOI)。自病灶起始层开始连续勾画ROI,需包含变性、坏死和出血区等。连续勾画层面包括整个病灶,最后将病人多层ROI整合为VOI(图1D-E、图2DE)。将原始图像和VOI导入A.K.(Analysis Kit,Kinetics Version 2.1,GE Health-care)软件进行纹理分析,系统自动提取1 316个纹理参数。随机选择30例病人,2名医师均在4周后重新勾画病灶VOI。分别对同一医生2次勾画的VOI和2位医生首次勾画的VOI中提取的纹理参数进行一致性分析。

图1 EC病人,女,55岁,Ki-67为25%。A图为横断面T2WI,B图为DWI(b=1 000 s/mm2),肿块呈明显高信号。C图为在工作站上测量ADC值,ADC值为0.949×10-3 mm2/s。D图为使用ITK-SNAP软件在横断面T2WI沿病灶边缘勾画ROI。E图为使用ITK-SNAP软件在横断面T2WI沿病灶边缘勾画的VOI。
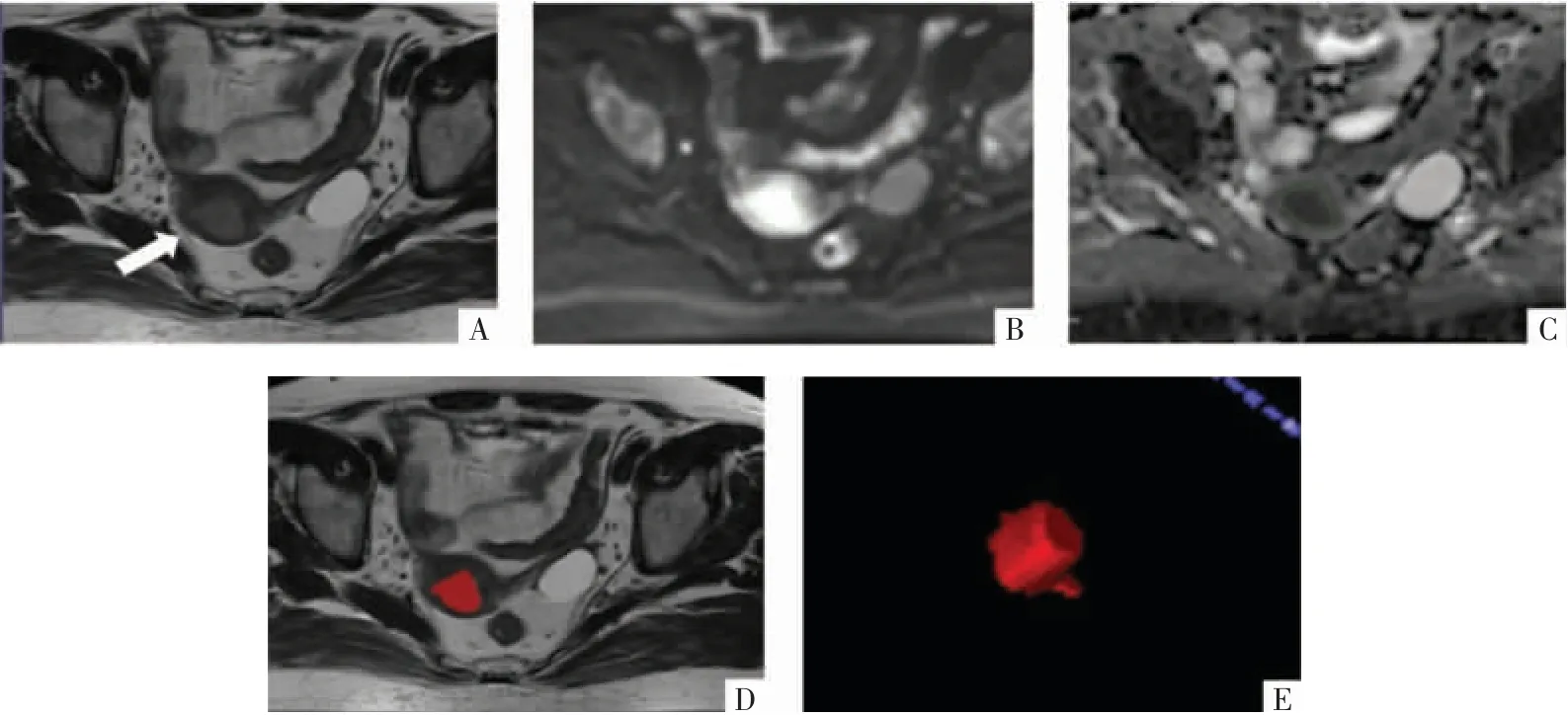
图2 EC病人,女,66岁,Ki-67为60%。A图为横断面T2WI。B图为DWI(b=1 000 s/mm2),肿块呈明显高信号。C图为在工作站上测量ADC值,ADC值为0.743×10-3 mm2/s。D图为使用ITK-SNAP软件在横断面T2WI沿病灶边缘勾画ROI。E图为使用ITK-SNAP软件在横断面T2WI沿病灶边缘勾画的VOI。
1.4 统计学方法 采用SPSS 24.0软件和MedCalc 15.2.2软件进行数据分析。采用Komogorov-smirnov检验对计量资料进行正态性检验,符合正态分布的计量资料以均数±标准差(±s)表示,2组间比较使用独立样本t检验;非正态分布的计量资料以中位数[M(P25,P75)]表示,2组间比较采用Mann-WhitneyU检验。计数资料以例(%)表示,2组间比较采用χ2检验。采用组内相关系数(ICC)评价2名医师测量参数间的一致性,ICC>0.75表示一致性良好[9]。将2组间差异有统计学意义的参数作为独立预测参数,并将ADC值与相应的纹理参数纳入多因素Logistic回归分析,构建纳入了ADC值与纹理参数的联合预测模型。绘制受试者操作特征(ROC)曲线评估各参数的诊断效能,计算曲线下面积(AUC),并根据最大约登指数得到最佳预测阈值,并计算相应的敏感度和特异度。采用Delong检验比较多个预测模型的AUC。P<0.05表示差异有统计学意义。
2 结果
2.1 2组间临床资料的比较2组病人的FIGO分期、病理类型差异均有统计学意义(P<0.05),Ki-67高表达组FIGO分期更晚,非子宫内膜样腺癌比例更高。2组间年龄差异无统计学意义(P>0.05),见表1。
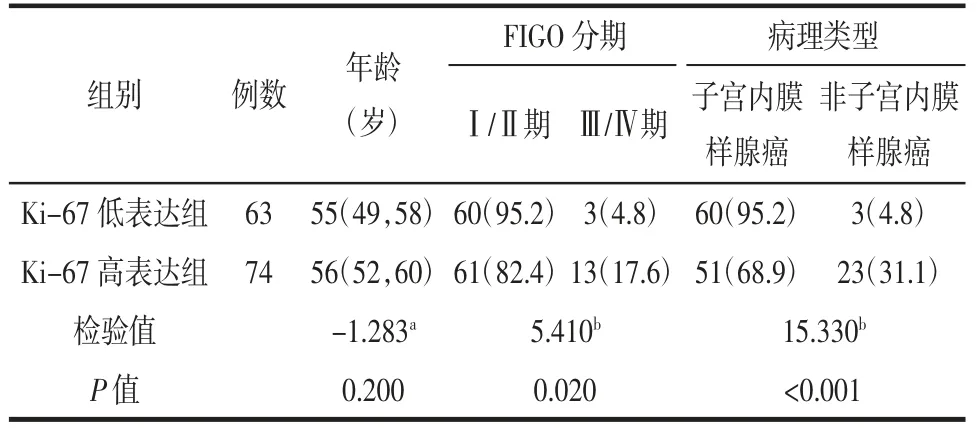
表1 2组间临床资料的比较 例(%)
2.2 2名观察者所测数据的一致性分析2名医师所测ADC值及纹理参数的一致性较好(均ICC>0.75)。其中,ADC值的ICC为0.844(95%CI:0.789~0.886),纹理参数的组间ICC为0.850(95%CI:0.598~0.962),组内ICC为0.876(95%CI:0.719~0.947)。
2.3 2组间ADC值及纹理分析结果比较 在EC病人T2WI影像上共提取原发病灶纹理参数1 316个,采用独立样本t检验或Mann-WhitneyU检验,得到2组间差异有统计学意义的纹理参数共30个(P<0.05),再经多因素Logistic回归分析最终筛出5个对Ki-67表达有较高诊断价值的纹理参数(图3),分 别 为firstorder_90Percentile、firstorder_Minimum、glcm_InverseVariance、firstorder_Skewness 和gldm_DependenceVariance。2组间ADC值及纹理参数比较,Ki-67低表达组的ADC值及firstorder_Skewness高于Ki-67高表达组,而其余4个纹理参数值均低于高表达组(均P<0.05),详见表2。
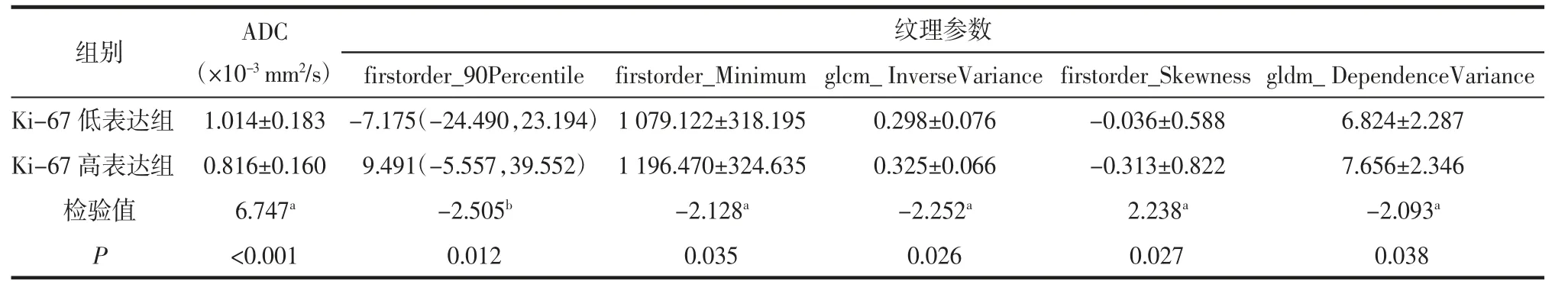
表2 2组间ADC值及纹理参数的比较
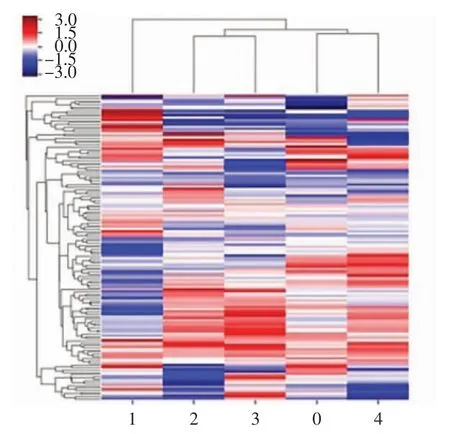
图3 2组间对EC中Ki-67表达有较高诊断价值的5个纹理参数t/U检验热图。
2.4 不同参数预测模型对Ki-67表达的预测效能分析 将ADC值、单一纹理参数及联合参数分别建立预测模型,预测Ki-67表达的AUC、阈值、敏感度、特异度及准确度见表3。采用Delong检验对多个预测模型AUC进行比较,结果显示联合参数模型预测Ki-67表达水平的效能最高,AUC为0.854,均高于其他6种模型(均P<0.05),见图4。
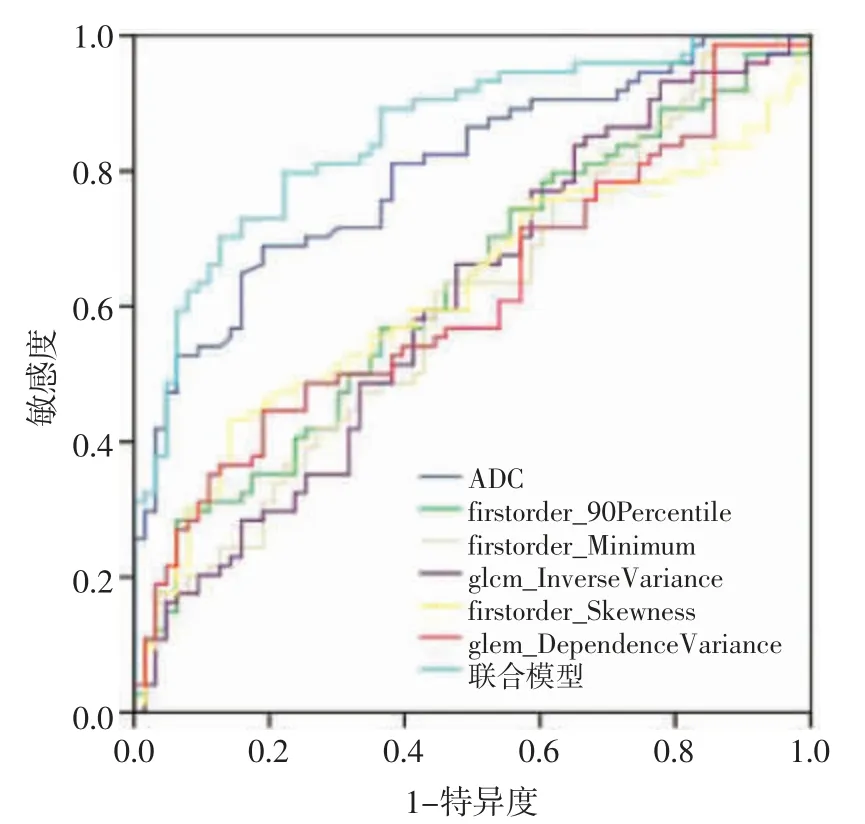
图4 ADC值、5个纹理参数及联合参数模型预测EC病人Ki-67表达的ROC曲线

表3 不同参数预测模型对Ki-67表达的预测效能分析
3 讨论
EC是发生于子宫内膜的一组上皮性恶性肿瘤。Ki-67作为EC生物学行为的重要指标,在一定程度上能够反映肿瘤的恶性程度,其增殖指数越高,预示该肿瘤恶性程度越高,浸润性越强[10-11]。但研究[12]发现乳腺癌穿刺活检检测的Ki-67表达低于术后标本,可能因为穿刺活检受取材局限性和肿瘤异质性的影响。EC病人术前Ki-67表达需经子宫内膜诊刮病理学检查获得,同样受取材局限性和肿瘤异质性的影响,因此不能全面反映肿瘤内Ki-67的表达。MRI具有无辐射、高软组织分辨率、多参数成像等特点,能够清晰显示EC的病灶大小、范围、肌层浸润和淋巴结的转移,被认为是目前EC术前评估的最佳成像方法[13]。基于MRI影像的纹理分析技术是对现有的MRI影像信息的进一步挖掘,不会增加扫描时间,也不会增加病人的经济负担,并且ADC值及纹理参数的一致性较好(均ICC>0.75),具有可重复性。基于此,本研究采用ADC值联合T2WI纹理分析术前预测EC病人Ki-67表达水平,尝试在术前为EC病人Ki-67表达水平的定量评估提供新的思路和方法。
3.1 Ki-67高、低表达的影响因素 本研究中EC的Ki-67高、低表达2组病人中FIGO分期和病理类型差异均有统计学意义。病人FIGO分期越高,Ki-67的表达水平越高,这与刘等[14]的研究结果相似。另外,本研究中2组病人的年龄无差异,说明Ki-67增殖指数可能受肿瘤基因调控的影响,而与病人的年龄无关。
3.2 ADC值预测Ki-67表达的价值DWI是检测活体组织内水分子扩散运动的无创性方法,常规DWI可以测量水分子在组织中的迁移率[15]。ADC值能够通过揭示肿瘤组织间隙内水分子扩散运动的速率而间接反映肿瘤的细胞密集度。本研究结果显示Ki-67高表达组的ADC值显著低于Ki-67低表达组,与Jiang等[16]研究结果相符。这可能是因为当Ki-67表达指数增高时,肿瘤细胞增殖活跃度增加,肿瘤生长旺盛,细胞密度增加,细胞排列更为紧密,细胞外间隙减小,因而ADC值更低。
3.3 基于T2WI的纹理特征预测Ki-67表达的价值 纹理分析是一种量化图像异质性的方法,已经成为影像组学的重要组成部分,其通过计算图像中像素的灰度变化来量化肿瘤异质性。由于T2WI能更好地显示组织间的对比度,使得影像中可能包含更多有价值的纹理特征参数[17-18]。因此本研究基于T2WI影像,在提取的1 316个纹理参数中筛选出5个对EC病人Ki-67表达水平有鉴别价值的纹理参数,包括firstorder_90Percentile、firstorder_Minimum、glcm_InverseVariance、firstorder_Skewness和gldm_DependenceVariance。firstorder_90Percentile表示病灶区域内的灰度强度中第90位的灰度值分布。本研究中Ki-67高表达组的firstorder_90Percentile高于Ki-67低表达组,说明Ki-67高表达组EC的影像灰度更高,成分更复杂。firstorder_Minimum表示所勾画的VOI内体素强度中最小的灰度强度值。本研究中Ki-67高表达组EC的firstorder_Minimum高于Ki-67低表达组,说明Ki-67高表达组EC的最低强度值较Ki-67低表达组大,Ki-67高表达组EC的影像纹理非均匀性较大,影像纹理较复杂。glcm_InverseVariance表示图像纹理局部变化的大小,若图像纹理的不同区域间较均匀,变化缓慢。在EC病人中,Ki-67高表达组往往比低表达组更具有异质性,这与本研究中Ki-67高表达组的glcm_InverseVariance较高似乎相矛盾。这一发现与Faggioni等[19]的研究结果相似,可能因为较大的病灶比较小的病灶具有较低的异质性和较高的能量,因此具有较高的同质性和均匀性。firstorder_Skewness是衡量像素分布的不对称性,其值可以是正的,也可以是负的;当该值为0时呈正态分布,<0时呈左偏态,>0时呈右偏态。本研究中firstorder-Skewness值均为负值,表示像素分布呈左偏态,绝对值越大,偏斜程度越高。本研究中Ki-67高表达组EC的firstorder_Skewness绝对值高于低表达组,说明高表达组EC组织强度等级分布更加杂乱,异质性更大。gldm_DependenceVariance描述VOI内体素密度的空间分布,代表了病灶的不均匀性。本研究中Ki-67高表达组的gldm_DependenceVariance高于低表达组,说明Ki-67高表达组的空间分布更加不均匀。
3.4 ADC值联合纹理特征预测Ki-67表达的价值 本研究将ADC值与5个纹理特征联合,AUC为0.854,敏感度、特异度与准确度分别为70.27%、87.30%和78.10%,诊断效能较单独预测有了明显提升。笔者认为ADC值反映了肿瘤组织内部水分子扩散运动的速率,从而间接地反映了其细胞密度及细胞增殖程度。基于肿瘤组织MRI影像提取的纹理特征则可以从多方面反映肿瘤的异质性[20]。两者联合可以更好地反映EC原发病灶的细胞密度、异质性等微观特征,这些微观特征与EC的Ki-67表达水平有关,故两者联合有助于术前预测EC中Ki-67表达水平的高、低。本研究结果显示,ADC值联合基于T2WI序列的纹理分析技术可在术前预测EC中Ki-67的表达水平,一定程度上弥补临床病理活检取材局限性和肿瘤异质性的影响,从而为病人的个性化治疗提供影像学依据。
3.5 局限性 ①纳入样本量较少,且所取得的病理组织标本无法与ADC图上所测量的肿瘤实性部分保持完全一致;②为回顾性研究,可能存在入组病例的选择偏倚;③ADC值的测量基于肿瘤实性成分的最大层面,不能代表肿瘤整体的情况;④未将临床因素纳入研究。

