腹腔镜直肠前切除术中远切端三种处理方式的对比研究
刘鹏飞,钱正海,吴云云,吴建忠,吴传福,黄维贤
(苏州市第九人民医院 苏州大学附属苏州九院胃肠外科,江苏 苏州,215200)
腹腔镜手术在结直肠癌根治术中的广泛应用,充分体现了手术创伤小、术后康复快、疼痛程度轻、术后并发症少的特点[1]。直肠癌行经自然腔道取标本手术(natural orifice specimen extraction surgery,NOSES)将手术标本经肛门直接拖出,避免了腹部辅助切口,进一步体现了微创手术的特点,有助于患者术后恢复[2],目前NOSES在直肠癌腹腔镜手术中的应用越来越受重视[3]。对于直肠标本移除后的消化道重建,目前有双吻合及单吻合之分,关于双吻合与单吻合的对比研究在开腹结直肠癌手术中报道的较多[4],国内在腹腔镜手术中应用并报道者较少。2016年1月至2020年12月我科在102例行腹腔镜直肠前切除术的患者中分别采用三种方式完成远切端的处理与吻合,本文现回顾分析三种处理方式的优缺点,将体会报道如下。
1 资料与方法
1.1 临床资料 采用回顾性病例队列研究方法,先收集回顾2016年1月至2020年12月我们施行腹腔镜直肠前切除术的直肠癌及乙状结肠癌患者的临床资料,再经纳入与排除标准筛选,最终入组102例,按术中远切端处理方式分为3组,A组(n=26)采用单吻合器结合经自然腔道取标本手术(NOSES),B组(n=41)采用双吻合器结合NOSES,C组(n=35)采用传统双吻合器结合辅助切口。三组患者临床资料差异无统计学意义,见表1。
1.2 纳入与排除标准 纳入标准:(1)手术方式为腹腔镜直肠前切术(Dixon术);(2)术前辅助检查未提示肝、肺等远处转移灶;(3)术前有肠镜、病理及CT或MR(病灶距肛<10 cm时)结果支持,肿瘤下缘距肛缘4~15 cm;术前肿瘤分期≤T3且N0;BMI≤30 kg/m2;直肠肿瘤直径不超过4 cm;(4)术前未行放化疗,术中未行预防性造口;(5)手术记录、术后病理及随访资料完整。排除标准:(1)手术方式为局部切除、经腹会阴联合切除术(Miles术)、Hartmann术或术中改行左半切除、中转开腹;对术中是否保留左结肠血管记录不详;(2)肿瘤合并肠梗阻或穿孔;(3)行预防性造瘘;(4)有直肠手术、直肠外伤史及直肠段溃疡性结肠炎、克罗恩病史。

表1 3组患者一般资料的比较
续表1
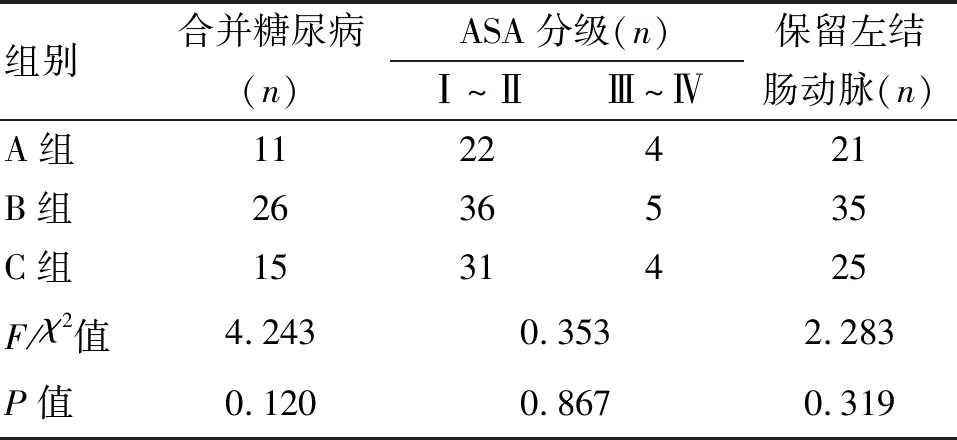
1.3 手术方法 三组共同处理部分:全麻后患者取截石位,脐上穿刺建立气腹,分别于左、右腹部平脐,左、右下腹部穿刺Trocar,置入腹腔镜及器械,超声刀切开乙状结肠内侧系膜根部,尽可能保留左结肠动脉,并清扫253组淋巴结,切开乙状结肠两侧及直肠上段系膜后,游离乙状结肠、直肠至肿瘤下方约10 cm,后方自骶前间隙腹下神经浅面向下分离,注意保护双侧腹下神经,两侧沿直肠系膜疏松间隙内分离。确定预切线后开始裸化肠管,原则上肿瘤远端直肠系膜的切除不少于5 cm,肠管切除至少距肿瘤远端2 cm。A组、B组的后续共同处理:裁剪肿瘤近端乙状结肠系膜至肿瘤上缘大于10 cm后开始裸化肠管,用束带结扎肿瘤远端直肠。扩肛后直肠远端用碘伏水反复冲洗消毒,于束带下方1 cm处用超声刀横断直肠。无菌镜套经Trocar置入后,再经肛门拉出,由此形成一个通道。经镜套置入管型吻合器抵钉座(图1)。在乙状结肠预切割线处离断肠管,标本自镜套内经肛门伸入卵圆钳拉出体外。A组两断端的处理:在乙状结肠预切割线处束带阻断及纱布保护后,超声刀离断肠管,局部消毒后,腹腔镜下手工缝合第一个荷包并将抵钉座包埋(图2),远端直肠肠管断端腹腔镜下手工缝合第二个荷包(图3),经肛门置入管型吻合器,并将中心杆旋出,收紧荷包线固定中线杆(图4)。与抵钉座收紧激发吻合,可见单吻合器双荷包法吻合后吻合口边缘光整、规则,无残角(图5),吻合口用3-0薇乔线间断缝合加固。留置盆底双套引流管一根。B组两断端处理方法:乙状结肠局部用超声刀开口,塞入抵钉座(图6),通过反穿刺法包埋抵钉座[5]。远端直肠肠管断端拉直对拢后,用直线切割闭合器闭合直肠残端,经肛门置入管型吻合器,并将中心杆旋出。与抵钉座收紧激发吻合。吻合口采用3-0薇乔线间断缝合加固。留置盆底双套引流管一根。C组后续处理:于肿瘤下方裸化直肠处用直线切割闭合器闭合切断直肠(图7),取下腹部正中约4 cm切口,依次切开腹壁,将近端切断肠管由此切口提出,于肿瘤上方10 cm游离裸化肠管,切断后移除标本。近端肠管经辅助切口荷包缝合包埋吻合器抵钉座待吻合(图8),由肛门置入配套吻合器后于近端肠管吻合,可见双吻合器单荷包法吻合后吻合口边缘会留有残角(图9)。
1.4 观察指标 手术时间,术中出血量,术后肛门排气时间,术后住院时间,住院总费用,吻合口并发症发生率(吻合口漏、吻合口出血、吻合口狭窄),切口感染率,术后24 h疼痛评分(数字评分法)。

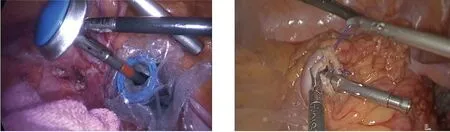
图1 经镜套置入管型吻合器抵钉座至腹腔 图2 腹腔镜下手工缝合第一个荷包并将抵钉座包埋
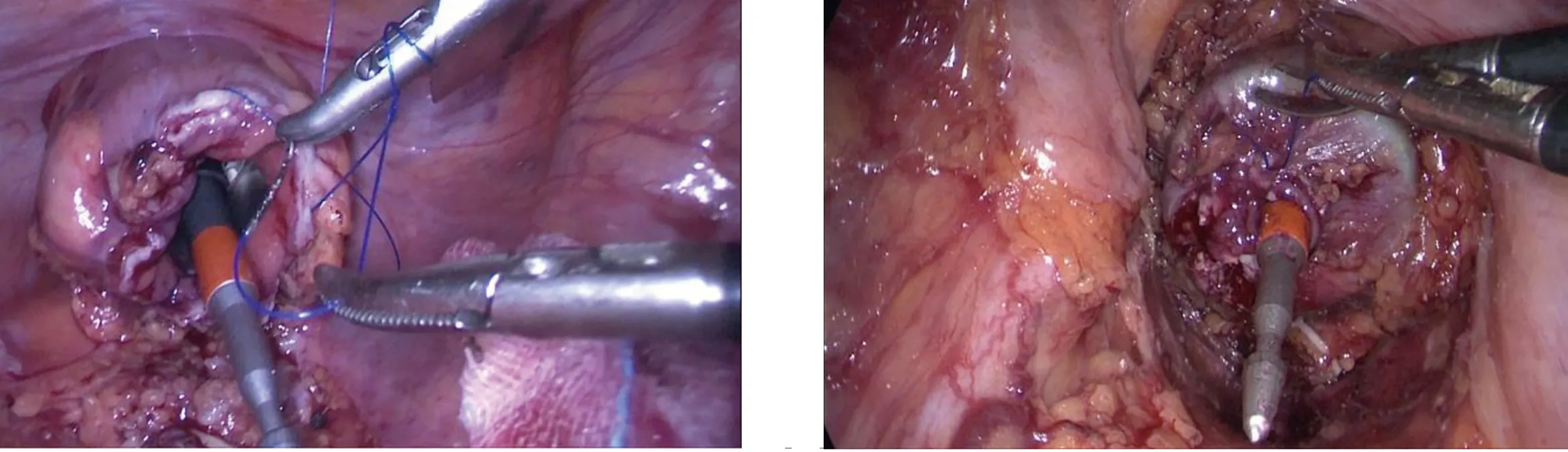
图3 远端直肠肠管断端腹腔镜下手工缝合第二个荷包 图4 经肛门置入管型吻合器,中心杆旋出,并收紧荷包线固定
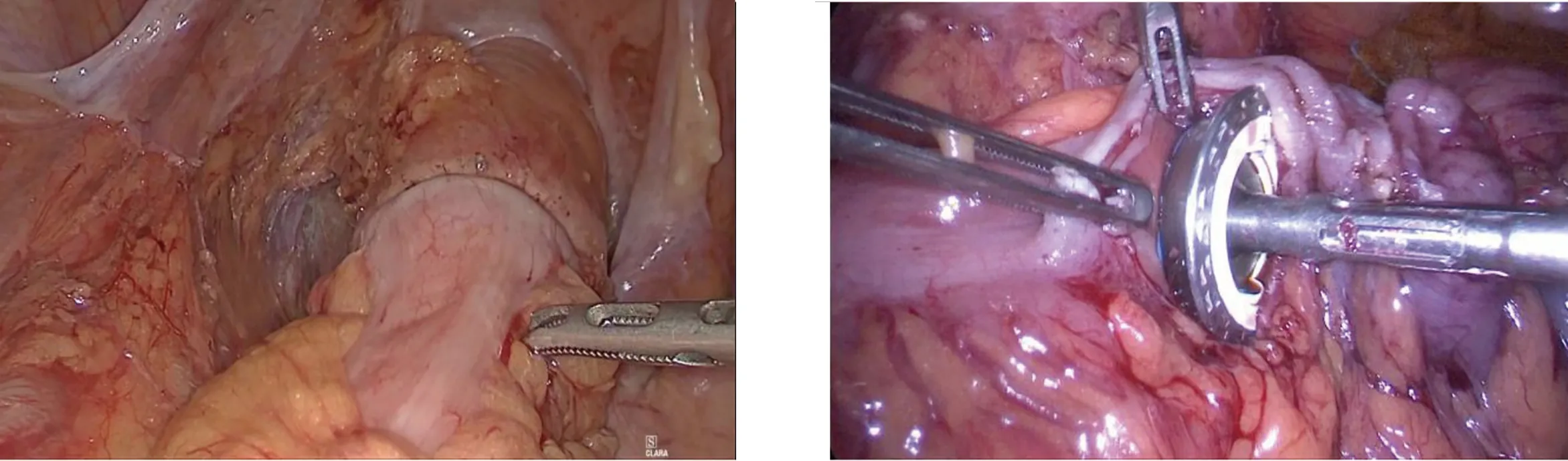
图5 单吻合器双荷包法吻合后吻合口边缘光整、规则,无残角 图6 乙状结肠局部用超声刀开口,塞入抵钉座
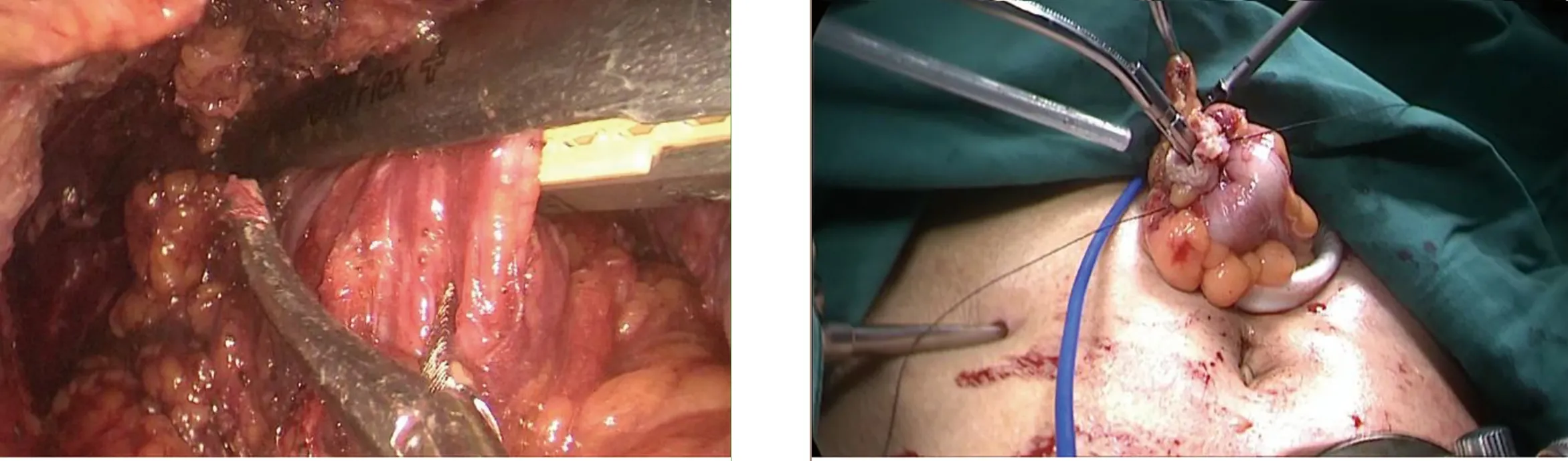
图7 于肿瘤下方裸化直肠处用直线切割闭合器闭合切断直肠 图8 近端肠管经辅助切口荷包缝合包埋圆形吻合器抵钉座待吻合
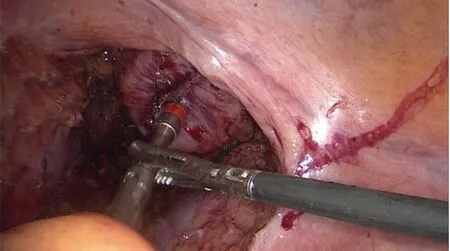
图9 双吻合器单荷包法吻合后吻合口边缘会留有残角
2 结 果
三组患者均顺利完成手术,无一例中转开腹,围手术期无死亡。三组手术时间差异有统计学意义,A组耗时最长,A组与B组相比差异有统计学意义,A组与C组、B组与C组相比差异无统计学意义。3组术中出血量差异无统计学意义。3组术后肛门排气时间、术后住院时间差异有统计学意义,C组时间最长,A组与C组、B组与C组相比差异有统计学意义,A、B两组间差异无统计学意义。3组住院总费用差异有统计学意义,A组总费用最少,与其他两组相比差异有统计学意义,B、C组间差异无统计学意义。3组术后24 h疼痛评分差异有统计学意义,C组评分高于A组、B组,差异有统计学意义,A、B组间差异无统计学意义。3组吻合口并发症发生率差异有统计学意义,进一步分子集比较后得出,A组与B组同属于a子集,B组与C组同属于b子集,提示C组吻合口并发症发生率高于A组,差异有统计学意义,A组与B组、B组与C组相比差异无统计学意义。3组切口感染率差异有统计学意义,进一步分子集比较后得出,C组属于b子集,A组与B组属于a子集,提示C组感染率高于A组、B组,差异有统计学意义,A、B组间差异无统计学意义。见表2。

表2 3组患者术中、术后情况的比较
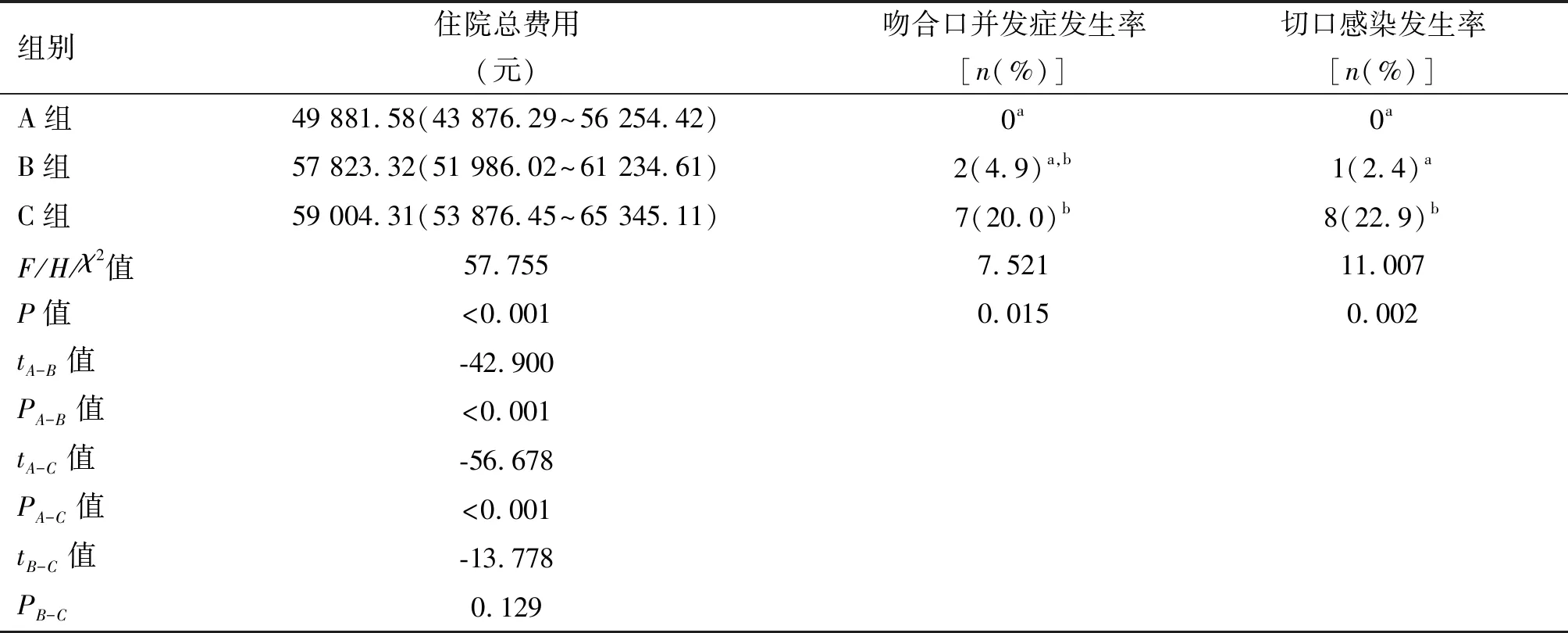
续表2
切口感染方面,A组未发生切口感染,B组发生1例穿刺孔感染,症状较轻,经切口换药后皮肤红肿消退;C组8例发生切口感染,发生于下腹部辅助切口,患者较肥胖,合并糖尿病,经切口换药及抗感染治疗后好转,未发生全身感染症状及切口裂开。
吻合口并发症方面,A组未发现吻合口并发症。B组发生吻合口出血2例,表现为术后出血,肛门口鲜红色便血,予以停抗凝药物,对症治疗后好转。C组发生出血4例,对症治疗后好转;发生狭窄1例,程度较轻,经介入科球囊扩张后改善;发生吻合口漏2例,经腹腔双套管冲洗引流后好转,住院时间稍延长。
3 讨 论
随着腹腔镜技术的日趋完善,腹腔镜手术已广泛应用于结直肠癌的治疗中,相较开腹手术,腹腔镜技术具有创伤小、术后康复快、住院时间短等优势[1],目前的研究结果表明,腹腔镜结直肠癌手术具有与开腹手术相近的根治效果[6]。目前,传统乙状结肠癌或中高位直肠癌行腹腔镜直肠前切除术常需于下腹部做5~8 cm的辅助切口,以便于取标本及放置吻合器抵钉座,这种常规做法尚不能达到完全微创,并且腹壁切口存在脂肪液化、切口感染、切口裂开、切口疝形成等风险,此切口也是引起患者术后疼痛最主要的原因[7]。腹腔镜手术中经直肠自然腔道取出标本,避免了腹部手术切口,能真正实现微创外科的理念。因此,NOSES是微创外科发展的必然趋势[8]。王锡山[2]总结了结直肠癌NOSES的十种术式,针对乙状结肠癌及中高位直肠癌,目前常用的是经肛门切除拖出式(NOSES Ⅳ式),即在体内切除标本,然后经自然腔道拖出体外。
尽管已有部分研究数据表明,NOSES不会增加术后腹腔感染、种植转移的概率[9],但其在腹腔内直接打开肠管的做法是否违背无瘤原则、无菌原则尚存有争议[10]。目前可通过一定的手术技巧来降低感染率及肿瘤转移率,如碘伏冲洗、自制镜套袋保护等[11]。但相较传统腹腔镜直肠手术的辅助切口,NOSES术后腹壁仅有4~5个戳孔,有助于减轻术后因手术切口导致的感染、疼痛及相关并发症[12]。本研究结果表明,作为NOSES的A组与B组,切口感染率低于传统辅助切口组(C组)。
经肛门移除标本后,对于消化道重建,目前有双吻合器与单吻合器两种吻合法[13]。开腹直肠癌手术中,关于双吻合与单吻合对比研究的报道较多[14]。理论上而言,如果采用单吻合器双荷包技术进行消化道重建,可避免“猫耳朵”残角,能最大程度减少吻合口漏的发生[15],而且减少了一把吻合器的使用,降低了总住院费用。本研究中,A组手术时间较长,考虑初期行单吻合结合NOSES,需于镜下进行两个手工荷包的缝合,较为费时、费力。但B组与C组相比,手术时间差异无统计学意义,可能因传统组需额外花费开腹、关腹时间,可见NOSES并未增加手术难度,反而能在后期技术熟练后缩短手术时间。C组术后排气时间、术后住院时间、术后24 h疼痛评分高于A组与B组,这体现了NOSES更加微创、术后康复更快、术后疼痛轻等优势。单吻合结合NOSES(A组)由于术中未使用腹腔镜直线切割闭合器,采用了手工缝荷包的方法,显著减少了费用。此外,我们发现,肿瘤位置偏低尤其骨盆狭窄的患者,NOSES组采用超声刀离断远端肠管相较切割闭合器离断肠管而言,在位置准确性上更容易把握,操作难度也有所降低。本研究中,C组吻合口并发症发生率高于A组,A、B两组间差异无统计学意义,分析原因,第一是样本量少,本研究中三组吻合口并发症均较少。第二,与双吻合法相比,单吻合是否能真正减少吻合口并发症,尤其吻合口漏的发生,查阅文献,确实尚存有争议。
综上所述,在腹腔镜直肠前切除术中,以上三种处理方式均安全、可靠,NOSES创伤更小,更能体现腹腔镜手术的微创优势,有助于术后更快恢复,减少了切口感染及术后疼痛。腹腔镜下单吻合器吻合结合NOSES的处理方式,能减少吻合器的使用,降低费用,但是否有助于减少吻合口并发症的发生目前尚存有争议,有待扩大样本量后进一步研究探讨。

