SVS视力筛查仪在儿童弱视筛查中的应用
张 彬 邵明澈 王 莉*
(1.山东省妇幼保健院眼科,山东 济南, 250014;2.山东省中医药研究院附属医院中医部小儿推拿科,山东 济南, 250014)
弱视是指在视觉发育期,由于单眼斜视、未矫正屈光参差、未矫正高度屈光不正等引起的单眼或双眼最佳矫正视力低于该年龄组的视力为弱视;或双眼视力相差2行及以上,视力较弱为弱视。弱视是引起3~5岁儿童低视力最常见的原因,由于弱视的治疗效果和年龄成反比,所以弱视及其危险因素的早期筛查对降低儿童患病率非常重要。引起弱视最常见原因是屈光不正,睫状肌麻痹验光是确诊屈光不正的金标准,但是很难被运用到大规模学龄前儿童的视力筛查中。台式电脑验光仪是眼科最常用的屈光检查设备,但其对配合度要求较高,年龄较小的儿童和婴幼儿无法配合,在小儿眼科很少应用。
手持式视力筛查仪是一种采用红外偏心视网膜摄影技术,由仪器射出的红外光源投射至视网膜(黄斑区),光线通过视网膜再反射至瞳孔区域,不同的屈光状态相对应地呈现不同的图案,仪器的摄像机记录图案并通过转换和计算得出屈光度、瞳孔大小、瞳距等数据。这种手持式视力筛查仪能筛查出屈光不正、屈光参差和眼球不对称度等。因此,在小儿眼科尤其是婴幼儿眼保健的视力筛查中得到广泛应用。本研究对手持式Spot视力筛查仪(SVS)筛查出的各项指标与眼科医师检查结果进行比较,评测这种筛查仪在筛查中的应用价值。
1 资料与方法
1.1 一般资料
选择2020年1月~2020年6月山东省妇幼保健院眼科查体的9 180例学龄前儿童作为研究对象,年龄2~6岁,平均年龄(3.50±0.60)岁,男5 181例(56.40%),女3 999例(43.60%),有早产病史81例(0.90%),8 078例(88.00%)儿童之前从未到眼科就诊。制作调查问卷搜集其出生时的基本情况,包括出生体质量、早产史、眼科就诊史、斜视、弱视等家族史等。本研究所纳入儿童的家属对本研究知情并签署知情同意书。本研究经山东省妇幼保健院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①山东省妇幼保健院眼科查体的2~6岁儿童(包括早产儿和足月儿);②未曾进行过眼部疾病的诊疗;③所有儿童监护人经过眼病筛查健康宣教,了解检查的目的、意义和风险,并同意进行检查。
排除标准:①儿童监护人拒绝进行筛查;②儿科医师认为全身情况欠佳,无法耐受检查的儿童;③不能配合检查的儿童。
1.3 方法
检查由2名经过专业培训的眼科医师完成。首先所有儿童均接受SVS视力筛查仪检查,被检查儿童双眼均处于自然状态,在半暗室环境中进行,不需要滴用睫状肌麻痹剂。本研究使用的是双目视力筛查仪(生产企业:天津索维电子技术有限公司,型号:SW-800),仪器在测量距离(1 m左右)内大约需要2 s就能测出远视、近视、散光、屈光参差、凝视不对称度、红光反射、瞳孔大小、瞳距等。筛查仪通过发出的闪烁光和音乐吸引儿童的注意力,从而注视仪器,大概2 s的时间即可测量出结果。此种筛查仪还可以在屏幕上提示被测者测量距离太远、太近或测量值超出测量范围。研究使用的双目视力筛查仪的测量范围是等效球镜-7.50 D和+7.50 D。然后进行视力检查(3岁以上行E标准视力表检查)和眼部检查,包括外眼、眼位、红光反射、眼球运动等检查。
1.4 观察指标
眼科医师检查:根据2013年美国斜视与小儿眼科协会(AAPOS)规定的视力筛查转诊指南确定出具有弱视危险因素的儿童。见表1。其他转诊标准:①3~5岁儿童视力低于0.5,6岁及以上儿童视力低于0.7;②所有眼位遮盖试验不正(各年龄段均为第一眼位显斜大于8)、眼球运动障碍者;③屈光间质混浊大于1 mm。SVS检查:根据仪器生产企业提供的转诊标准。见表2。


1.5 统计学分析

2 结果
2.1 SVS筛查结果
SVS测量的平均SE为(+0.75±0.12)D,数值为-6.25 D~+7.25 D,SE中值为+0.25 D。SVS检测到794例(8.60%)屈光异常儿童,并将他们转诊进行全面眼科检查,其中755例可能存在几种屈光不正或异常。见表3。8例(0.90‰)儿童因年龄太小或患有自闭症等因素,配合度较差,SVS未能测量屈光度。SVS检查发现240例斜视,其中10例斜视检查正常,1例视力低但未发现斜视。

2.2 眼科医师检查情况
9 180例儿童中,1 119例(12.20%)眼科医师检查异常。眼科医师检查结果一般情况描述。见表4。临床检查显示有367例经SVS检查正常的儿童存在双眼视力差异,其中经眼科进一步检查发现18例上睑下垂。在81例早产儿眼病筛查中,眼科医师检查异常56例(69.00%)明显高于SVS筛查异常结果12例(15.00%),通过McNemar检验,差异有统计学意义(<0.05)。

2.3 SVS与眼科医师检查结果对比
SVS筛查出240例(2.60%)斜视儿童,经眼科医师检查发现650例(7.10%)。眼科医师确诊斜视600例(6.5%)。在240例SVS检查发现的斜视儿童中,进一步眼科检查确诊190例(79.2%)。此外,眼科医师检查发现6例眼球运动障碍,其中只有1例被SVS检测为斜视。见表5。
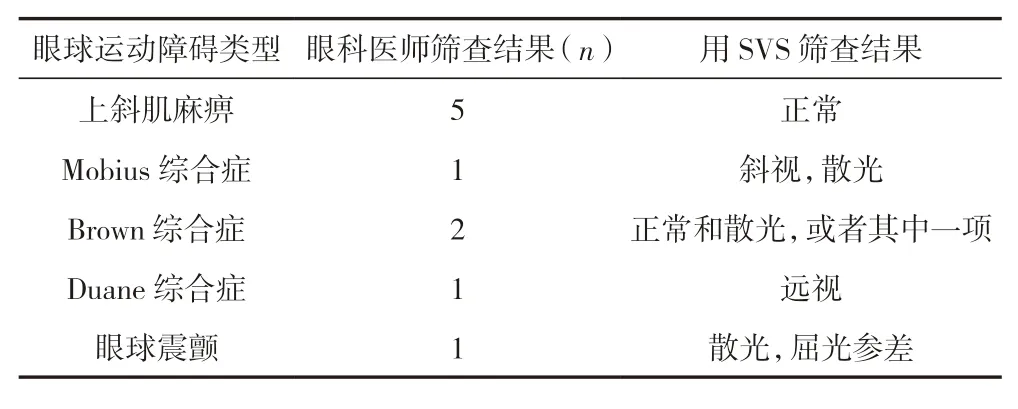
SVS和眼科医师筛查结果均正常6 607例(72.00%),均异常901例(9.80%)。其中眼科医师筛出的2 341例异常病例中,SVS漏诊1 440例(15.70%),SVS误诊232例(2.50%)。见表6。SVS与眼科医师检查结果一致性一般(=0.42,<0.05)。

3 讨论
儿童期是视觉发育的关键时期,若在此期间受到不良因素的影响会导致弱视的发生,早期的视力筛查可以减少弱视的发生率,并且能得到较好的矫正效果。
目前,国内外已经有大量关于SVS视力筛查仪应用的文献报道,表明SVS可以方便、快捷、有效地检查出儿童的屈光状态,这对弱视高危因素的筛查非常实用。本研究发现SVS能筛查出人群中11.00%的弱视高危因素,这个结果与文献所报道的SVS能筛查出15.00%和20.00%的弱视高危因素是一致的。但是也有报道显示双目视力筛查仪对一些高度近视的患儿筛查准确性偏低,与本研究的结果两者一致性一般(=0.42),研究认为这可能与SVS不能检测到眼球运动障碍有关,因为较高的屈光不正会导致视力障碍,使中心固视功能不佳,导致结果误差较大。
本研究中SVS在2~6岁儿童中检测到的等效球镜的中值为+0.25 D,与冯晶晶等报道的Spot筛查仪的等效球镜的中值相同。根据制造商提供的散光参考值,SVS的散光筛查率为7.00%,与台式验光仪相比高6.00%~9.00%,这可能是由于儿童在检查过程中头部位置不正所致。SVS远视筛查率为1.20%,比文献报道的远视患病率6.00%要低,分析其原因可能是检查过程中儿童头部与SVS之间的距离并没有完全消除调节引起的近视所致。有文献报道发现,SVS与台式验光仪相比对远视的检查灵敏度低,因此SVS会低估远视(或高估近视),这就提醒眼科医师要考虑到这个弊端,在临床工作中对于部分筛查结果异常的儿童要进一步检查,或者对于屈光结果正常的儿童也需要提醒其进行视力检查以避免漏诊。在本研究中显示,SVS检测到232例(2.50%)屈光不正的患儿,但是经过眼科检查后是正常的。因为有些患儿虽然存在轻度屈光不正,但视力却是正常的,所以SVS对于这部分患儿的筛查结果更有意义,这与孙琪等的报道结论是一致的。
正常人群中斜视的患病率为3.20%,而本研究中SVS的斜视筛查率只有2.60%。有文献报道SVS的斜视筛查率灵敏度较高,为77.20%,特异性为93.70%,因为SVS最小的斜视筛查灵敏度是8°。由于SVS只能检测静止状态下的斜视度,而不能评估视力和眼球运动,因此导致特殊类型的斜视和器质性的眼病容易漏诊。
儿童的睫状肌调节力较强,所以只有在睫状肌麻痹放松的状态下才能获得最准确的屈光状态。本研究的主要不足之处是缺少睫状肌麻痹后检影验光的结果,这就导致无法准确评估SVS检查结果的敏感性和特异性,然而睫状肌麻痹验光在群体视力筛查中是很难实现的。有研究表明SVS筛查弱视危险因素与睫状肌麻痹验光相比敏感性约为85.00%,特异性约为88.00%,在这些研究中敏感性和特异性在不同的年龄段和屈光度范围略有差别。有人对比了几台视力筛查设备包括iScreen、PluoptiX等,发现这些视力筛查仪都能得到准确性较高的结果,并具有类似的性能,而SVS较其他设备在儿童群体视力筛查的效率中得到了很大的提高。
综上所述,SVS可以作为一种非常可靠实用的视力筛查设备应用于儿童的群体筛查中,但是SVS视力筛查仪在有些眼疾儿童检查结果的准确性上存在较大误差,因此SVS的结果只能作为眼科医师的参考。

