肺细支气管腺瘤与浸润性腺癌高分辨CT影像学特征比较
李梦颖 仲林 赵文静 李智勇 刘爱连
大连医科大学附属第一医院1放射科,2病理科(辽宁大连 116011)
肺细支气管腺瘤(bronchiolar adenoma,BA)是由CHANG等[1]于2018年提出的新概念,它是在原有的肺纤毛黏液结节性乳头状瘤的概念基础上进行拓展而提出的新命名。细支气管腺瘤定义为发生在肺外周细支气管上皮来源的一组良性病变或恶性潜能未定型肿瘤,包括细支气管上皮(不典型)增生、腺性乳头状瘤、纤毛黏液结节性乳头状肿瘤。2021年第5 版WHO 胸部肿瘤分类中,将其归类为上皮性肿瘤⁃腺瘤类[2]。目前对细支气管腺瘤的研究主要集中在病理学方面,并且易与癌混淆,在病理上需要与浸润性黏液腺癌、腺泡型腺癌、含有微乳头成分的腺癌、细支气管周围化生相鉴别[3],而对于其影像学特征的研究主要是以个案报道为主。现阶段影像诊断医生对该病的认识十分有限,多数情况下是将BA 误诊为癌前病变或腺癌,临床上主要依靠病理学对其进行诊断。基于目前报道得知,细支气管腺瘤属于惰性肿瘤,目前的研究并未发现其复发及转移的情况[4]。所以本研究旨在初步分析总结细支气管腺瘤的影像学特征,并与肺浸润性腺癌(invasive adenocarcinoma,IAC)进行鉴别分析,以提高对细支气管腺瘤的认识,避免误诊、过诊给患者造成不必要的心理及经济负担。
1 资料与方法
1.1 一般资料回顾性分析我院胸外科2018年1月至2020年12月采用高分辨CT 扫描并经病理证实的BA 患者及IAC 患者115 例。其中,BA 组43 例,共45 个病灶,男23 例(53.5%),女20 例(46.5%),中位年龄60 岁(56,67);IAC 组72 例,共79 个病灶,男27 例(37.5%),女45 例(62.5%),中位年龄65 岁(59,71)。入组条件:(1)病灶为纯磨玻璃密度结节(pure ground glass nodule,pGGN)及混合磨玻璃密度结节(mixed ground glass nodule,mGGN);(2)病灶内含气范围最大直径不超过病灶最大直径的50%;(3)所有病例无转移征象;(4)无呼吸运动伪影,图像质量良好。BA 组冰冻病理结果中,14 例正确诊断为BA,11 例提示细支气管上皮增生或肺泡上皮增生,2 例考虑为良性病变而未作出明确诊断,4 例提示黏液上皮性肿瘤,14 例误判为肺腺癌(其中8 例诊断为肺癌,4 例诊断为MIA,2 例诊断为原位肺腺癌)。本研究符合本单位伦理委员会所制定的伦理学标准并得到该委员会的批准。
1.2 检查方法所有病例均由64 排以上的MSCT行肺部HRCT 扫描,患者取仰卧位,扫描范围从肺尖至肺底。管电压120 kVp,管电流170~200 mAs,层厚5.0 mm,层间隔5.0 mm,矩阵512 × 512,骨算法重建,重建层厚及层间隔均为1~1.25 mm。
1.3 数据后处理及指标所有患者扫描图像数据传至PACS 系统,于病灶HRCT 肺窗最大层面上测量病灶的最大直径及平均CT 值,同时记录病灶的影像学语义特征,包括:肺叶分布、胸膜下区分布、GGN 类型(pGGN 或mGGN)、形状(类圆形或不规则形)、边界(清楚或模糊)、分叶征、毛刺征、胸膜牵拉征、异常血管征、异常空气支气管征、假空洞征。胸膜下区分布定义为肺野外1/3 的区域。异常血管征定义为病灶内穿行的血管失去正常走行及形态,表现为远端粗于近端或较周边同级血管增粗,或血管出现扭曲、纠集[5]。异常空气支气管征定义为病灶内支气管管腔扩张或走行扭曲,支气管管腔狭窄或闭塞,不包括支气管走行及形状未发生改变者[6⁃7]。假空洞征定义为病灶中圆形或类圆形的透亮区,可为正常肺实质、正常或扩张的小气道及局灶性肺气肿[8]。
GGN 平均CT 值测量原则:(1)选择病灶最大层面划取感兴趣区(region of interest,ROI);(2)病灶ROI 的选择需要避开大血管和较大的含气影;(3)若病灶最大层面无法很好避开大血管和较大的含气影时,选择次最大层面;(4)ROI 应该包括病灶最大层面的70%及以上。
1.4 统计学方法利用SPSS 17.0 统计软件进行数据分析。采用两独立样本t检验比较BA 组与IAC 组的CT 值的差异性,采用非参数检验比较两组间最大直径及年龄的差异性。采用χ2检验比较BA 组与IAC 组之间性别、各影像学语义特征的差异性。P<0.05 为差异有统计学意义。
2 结果
BA 组与IAC 组之间年龄差异有统计学意义(P= 0.04),而两组间性别差异无统计学意义(χ2= 2.80,P= 0.09)。BA 组与IAC 组各个影像学特征参数比较,两组间病灶最大直径、平均CT 值、肺叶分布、胸膜下区分布、GGN 类型、病灶边界、分叶征、毛刺征、胸膜牵拉征、异常血管征、异常空气支气管征差异均有统计学意义(P<0.05);IAC组病灶中位最大直径(1.4 cm)大于BA 组(0.8 cm)(P<0.01),IAC组病灶平均CT值(-325.23±178.01)HU高于BA 组(-421.02 ± 148.14)HU(t=-3.06,P<0.01),并且IAC 组病灶更多表现为mGGN(81%、57.8%,χ2= 7.78,P= 0.01);BA 组病灶好发于右肺下叶(44.4%、15.2%,χ2=12.82,P<0.01),并且更多发生于胸膜下区(88.9%、54.4%,χ2= 15.38,P<0.01);IAC 组比BA 组更多表现为病灶边界清楚(88.6%、68.9%,χ2= 7.38,P= 0.01)、分叶征(92.4%、44.4%,χ2= 17.79,P< 0.01)、毛刺 征(35.4%、17.8%,χ2= 4.34,P= 0.04)、胸膜牵拉征(34.2%、11.1%,χ2= 7.97,P= 0.01)、异常血管征(87.3%、60%,χ2= 12.26,P< 0.01)及异常空气支气管征(59.5%、8.9%,χ2=30.32,P<0.01);两组间病灶的形状及假空洞征差异无统计学意义(χ21=0.63,P1=0.11;χ22=2.02,P2=0.16)见表1、图1。
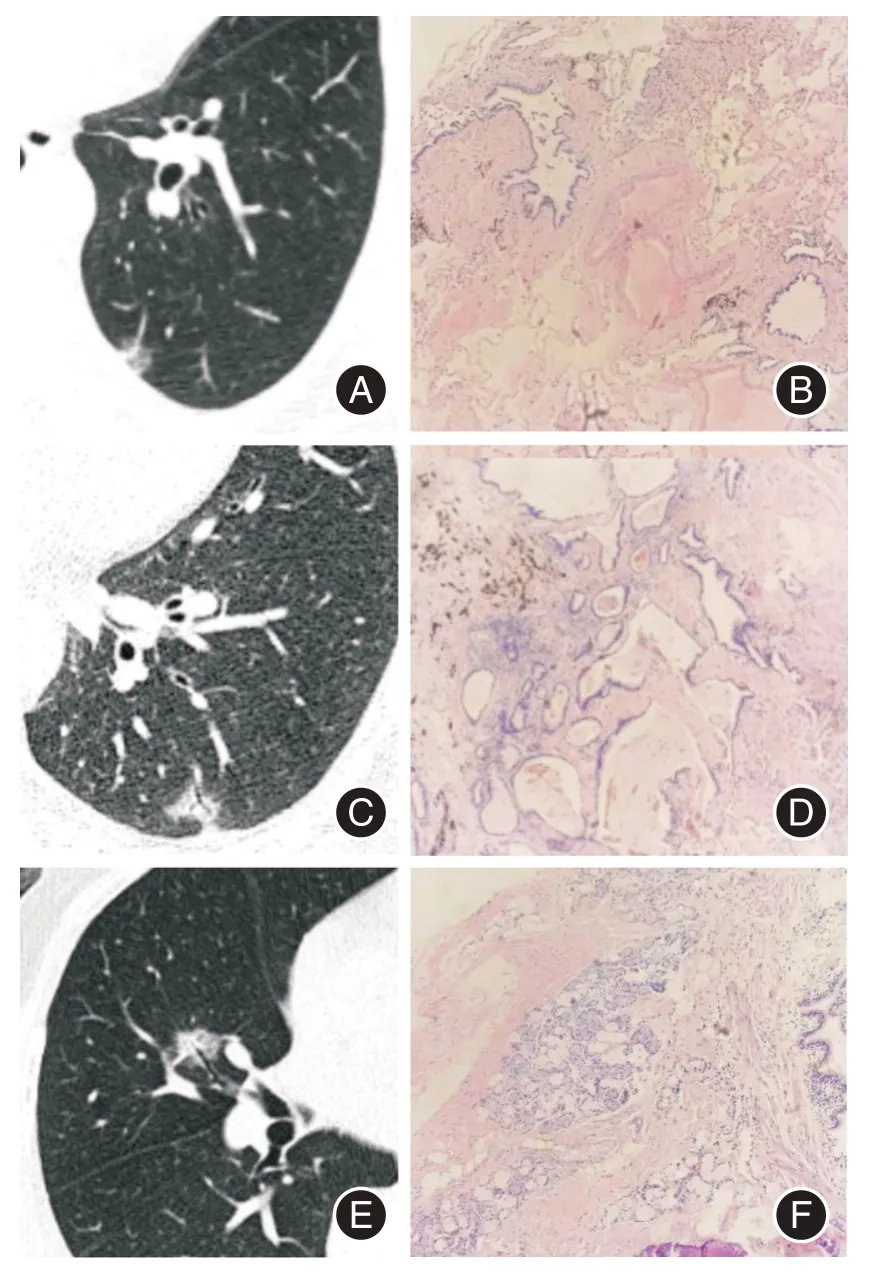
图1 肺细支气管腺瘤与浸润性腺癌Fig.1 Bronchiolar adenoma and invasive adenocarcinoma
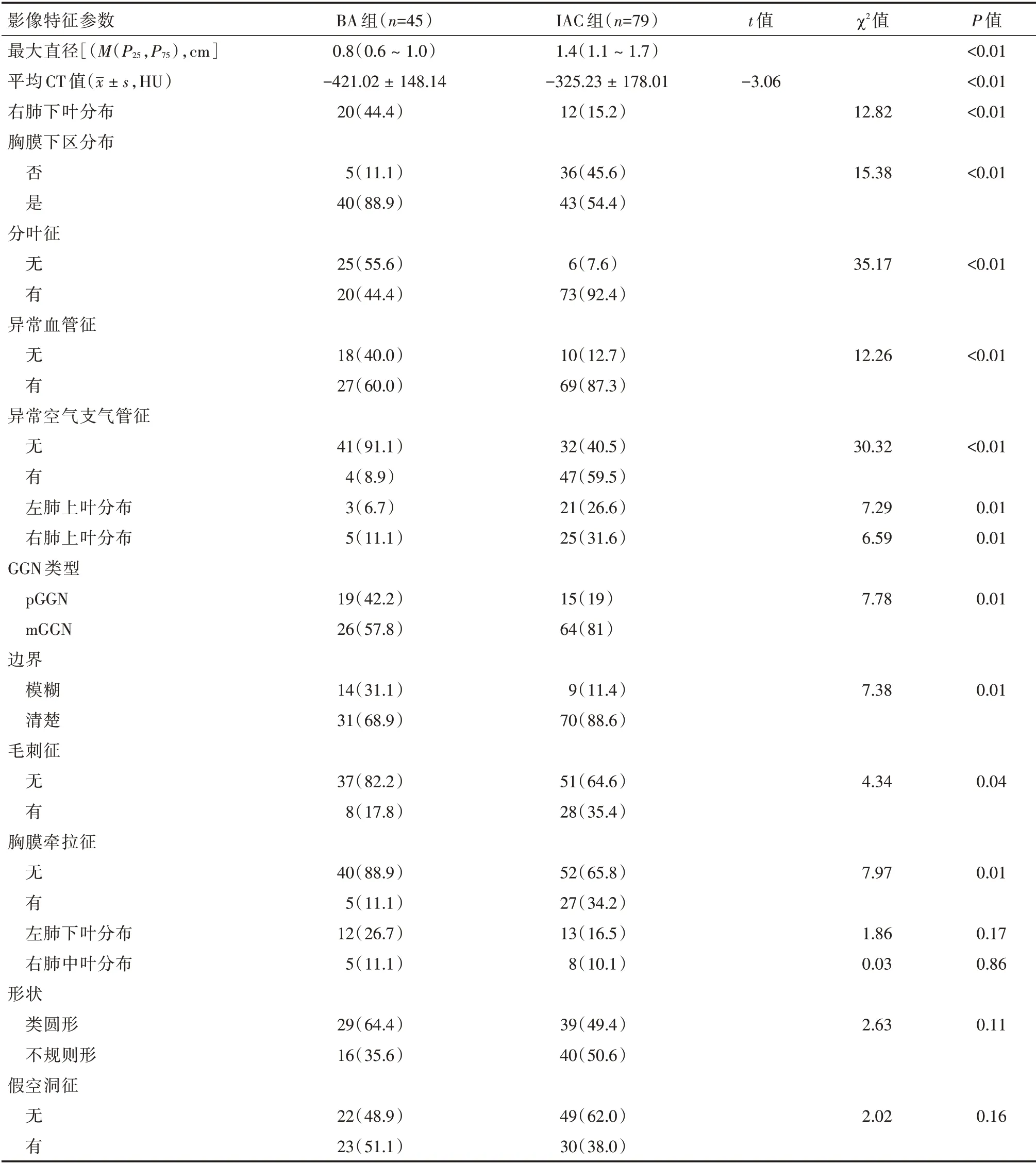
表1 BA 组与IAC 组各影像学特征参数的差异性分析结果Tab.1 The difference analysis results of imaging feature parameters between the BA group and the IAC group 例(%)
3 讨论
肺细支气管腺瘤是肺外周细支气管上皮来源的一组良性病变或恶性潜能未定型肿瘤。肿瘤的主体位于细支气管外的肺实质内,虽界限清楚但无包膜,呈乳头状和/或沿肺泡壁(平坦状)生长,其最为突出的组织学特点是由连续p63、p40、细胞角蛋白(CK)5/6 阳性的基底细胞层和腔面细胞层构成的双层细胞结构[1]。腔面细胞层则由黏液细胞、纤毛细胞、Clara 细胞及肺泡细胞所构成,排列成腺状、乳头状或扁平状图案,部分表现为基底细胞增生和鳞状细胞化生。在病理上BA 需要与肺癌及细支气管周围化生相鉴别[9],并且,必要时需要免疫组化进行鉴别[10]。
本组病例BA 组的冰冻病理结果中,31.11%(14/45)诊断结果准确,另有31.11%(14/45)误诊为肺腺癌,而37.78%(17/45)未能确诊。既往研究报道,即使是经验丰富的胸科病理学家,在冰冻切片上区分BA 和腺癌也极具挑战性,会导致患者过度治疗[11]。由此可见,BA 的冰冻病理诊断的误判还是比较高的,因此,术前准确的评估也是有助于手术方案的选择。
现阶段研究发现,BA 多为单发,弥漫性多发病灶少见,女性多见,以中老年多见,好发位置为右肺下叶,其次是左肺下叶[12⁃13]。本组病例中,BA组患者好发于老年人(27~75 岁,中位年龄60 岁),与文献相符,年龄略低于IAC 患者,而男女比例无明显差别(23 例,20 例),这与文献略不同。
文献报道BA 影像表现多为实性结节或磨玻璃密度结节,病灶直径约为1.0 cm,易于癌混淆,且该肿瘤属于惰性肿瘤,目前报道均提示未出现复发及转移[14⁃15]。但是,有个案报道BA 可以向恶性转化[16⁃17]。有学者在BA 与AIS 及MIA 的CT 影像鉴别研究中发现,BA 组病灶的最大径平均值为(7.6 ± 1.7)mm,小于AIS 及MIA 组(P< 0.001)[15]。本研究中BA 组病灶中位最大径为0.8 cm,与文献相符,并且,BA 组最大径也显著小于IAC 组(1.4 cm)。另外,BA 组的平均CT 值(-421.02 ±148.14)HU 低于IAC 组(-325.23±178.01)HU。并且,在IAC 组中,mGGN 的占比为81%(64/79),高于BA 组(57.8%,26/45)。
本研究中,BA 组病灶边界模糊者占比为31.1%(14/45),而IAC 组病灶边界模糊者占比为11.4(9/79),二者有统计学意义(P=0.01)。既往研究报道,BA 病灶周围常有基质淋巴浆细胞浸润,容易导致炎症及出血,所以表现为边界模糊[1,15],而边界清楚的GGN 更容易是恶性的,肺腺癌多表现为肿瘤边界清楚[18]。另外,分叶征、毛刺征、胸膜牵拉征更多发生在IAC 组(P<0.05)。这也符合肺癌肿瘤细胞生长速度不一致以及侵袭性生长的生物学行为,再次印证了细支气管腺瘤惰性生长的生物学行为。本研究还显示BA 在胸膜下区发生率较高(40/45,88.9%),这与既往文献报道一致[19]。
本研究亦发现,IAC 组的异常血管征(87.3%vs.60%)及异常空气支气管征(59.5%vs.8.9%)的发生率高于BA 组(P< 0.01)。大量研究发现,病灶内血管及支气管异常更容易发生在浸润性腺癌中,并且在肺腺癌中,随病理分级的进展及非附壁型占比的增加,血管及支气管出现异常表现的比例均逐渐增加,提示肺血管、支气管异常与肿瘤生长特点及侵袭性密切相关,可在一定程度上反应肿瘤侵袭情况[7,8,20]。而两者间假空洞征差异无统计学意义(P=0.16),这可能是因为含囊腔的浸润性腺癌多为周围型肺癌[21],而BA 亦好发于胸膜下区,二者之间的好发位置相似。
本研究仍然存在一些局限性:(1)由于BA 的发生率较低,本研究样本数量偏少,需要扩大样本量来验证本研究的结果。(2)由于这是一项回顾性分析,不排除可能存在选择偏差。(3)本研究没有进行CT 纹理分析,有待于进一步分析处理。
总之,肺细支气管腺瘤与浸润性腺癌的高分辨CT 影像学征象有一定差别,提高两者间的鉴别能力在一定程度上可以防止细支气管腺瘤患者遭受过高心理压力和进行过度治疗。

