医务人员职业倦怠情况与人文关怀需求的调查分析
刘婷婷 王利飞 赵奇胜 李凤 龚爱军 斯琴 郑旭东
1航空总医院(北京 100012);2中国航空工业集团有限公司(北京 100028)
自20 世纪70年代中期,美国心理学家Freud⁃enberger 和社会心理学家Maslach 引入职业倦怠(job burnout)这个概念。多年来,心理学和管理学甚至医学等众多学科开展了大量的研究,最具代表性的是Maslach 等提出的三维度理论模型,其将职业倦怠定义为在长期慢性应激作用下体验到的一种情感衰竭、人格解体以及个人成就感低落的现象。大量研究表明,医务人员的职业倦怠是一种全球现象。与国外研究相比,我国对医务人员职业倦怠的研究相对有限。由于不同的社会文化和医疗保健制度,不同国家地区的风险因素、干预障碍和应对策略有很大差异。职业倦怠会直接或间接影响员工身心健康,还会影响组织承诺、离职意愿和工作绩效[1]。医务人员职业倦怠已成为需要紧急行动的公共卫生危机[2⁃3]。在我国,由于人口需求不断增加,而可用医疗资源有限,医务人员经常出现与工作相关的压力,这可能会加剧工作倦怠的状况[4]。
《“健康中国2030”规划纲要》中指出,健康是促进人的全面发展的必然要求,是经济社会发展的基础条件,在提升职业幸福感的工作中,人文关怀是重要的方法,对满足医务人员身心需求、提高工作效率、增强归属感和认同感起着积极作用。有效的社会支持对于工作倦怠有显著影响,主观支持、客观支持以及支持的利用度对于职业倦怠存在显著负相关[5]。本研究基于人文关怀视角下,了解医院各类医务人员在实际工作中职业倦怠发生情况,关注医务人员身心健康,通过调查分析并结合实际,为进一步探讨人文关怀实施的途径,促进人文医院建设提供依据。
1 对象与方法
1.1 调查对象2020年9月,随机抽取某三级综合医院350 名医务人员参与调研,包括医生、护士、医技、行政、后勤人员,通过医院工会组织采用问卷星形式发布问卷,采用统一的文字指导语,介绍调查的目的、意义、填写方法、注意事项,共回收有效问卷342 份(有效率97.71%)。
1.2 方法
1.2.1 基本情况调查问卷包括个人基本信息、个人疾病史、既往史、家族史、饮食情况、运动情况(含需求调研)、睡眠情况、心理情况(含压力源、缓解压力方式及希望组织提供哪些人文活动)等内容。
1.2.2 MBI⁃GS 职业倦怠量表该量表主要由Michael Leiter 开发,经国内学者李超平等[6]翻译和修订后形成15 个题目的中文修订版,并验证了量表的有效性和适用性。修订版的量表保留了MBI⁃GS 原有的三维度结构,即情绪衰竭(emotional ex⁃haustion)、玩世不恭(cynicism)(去个性化)和成就感低落(reduced personal accomplishment)。该量表采用李克特7 级(0~6 分)量表计分,0 代表“从不”,6 代表“非常频繁”。成就感低落部分采用反向计分,在实际计算分析时反向计分题重新赋值。<3 分为轻度倦怠、3~5 分为中度倦怠、> 5 分为重度倦怠。职业倦怠综合得分=情绪衰竭维度得分×40% +去个性化维度得分×30% +成就感低落维度得分×30%,综合得分<1.5 分判定为职业倦怠阴性,≥1.5 分判定为职业倦怠阳性[7]。
1.3 统计学方法采用SPSS 22.0 统计分析软件进行统计分析。计量资料采用()表示,两组间比较采用独立样本t检验,三组及以上采用单因素方差分析,对职业倦怠影响因素采用logistic 回归分析。开放性问题采用词频分析。P< 0.05 为差异有统计学意义。
2 结果
2.1 一般人口学资料342例调查对象中,以女性为主,有261 例(76.32%);平均年龄(36.24±8.77)岁;平均工龄(12.68±9.25)年;婚姻状态以已婚为主,有226 例(66.08%);学历水平以本科和专科为主,有270 例(78.95%);职称水平以初、中级为主,分别为188 例(54.97%)、102 例(29.82%);工作岗位以医生、护士为主,分别是117 例(34.21%)、136 例(39.77%)。
2.2 医务人员职业倦怠调查总体情况参照问卷评分标准,232名医务人员被判定为职业倦怠阳性,阳性检出率为67.84%。其中轻度职业倦怠201例,占58.77%;中度职业倦怠31例,占9.07%。各维度中,处于中、重度情绪衰竭占17.84%;处于中、重度去个性化占7.02%;处于中、重度成就感低落占44.15%。其中情绪衰竭和低成就感表现更突出。见表1。
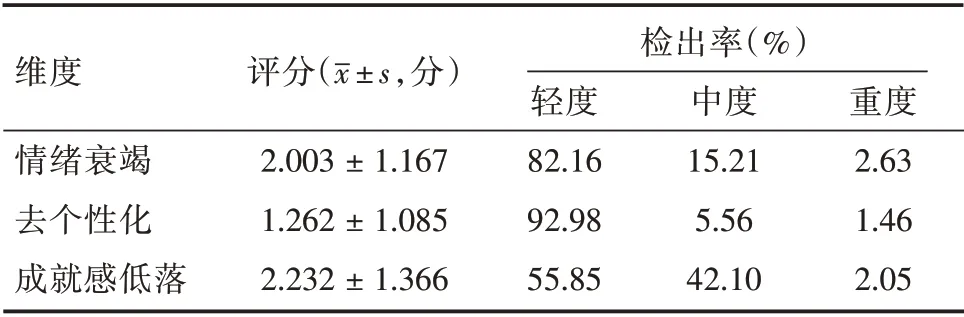
表1 医务人员职业倦怠得分总体情况Tab.1 Overall situation of burnout score of medical staff
2.3 不同人口学特征的医务人员职业倦怠检出情况结果显示,不同工作岗位、职称、职位、工作压力在职业倦怠三个维度中重度检出差异均有统计学意义(P< 0.01);不同性别及健康状态自我评价等级在三个维度中检出差异均有统计学意义(P<0.05)。不同睡眠情况情绪衰竭维度差异有统计学意义,不同婚姻状态去个性化维度差异有统计学意义,不同年龄、学历、工作年限成就感低落维度差异有统计学意义,不同文体活动参与度成就感低落维度差异有统计学意义(P<0.05)。见表2。
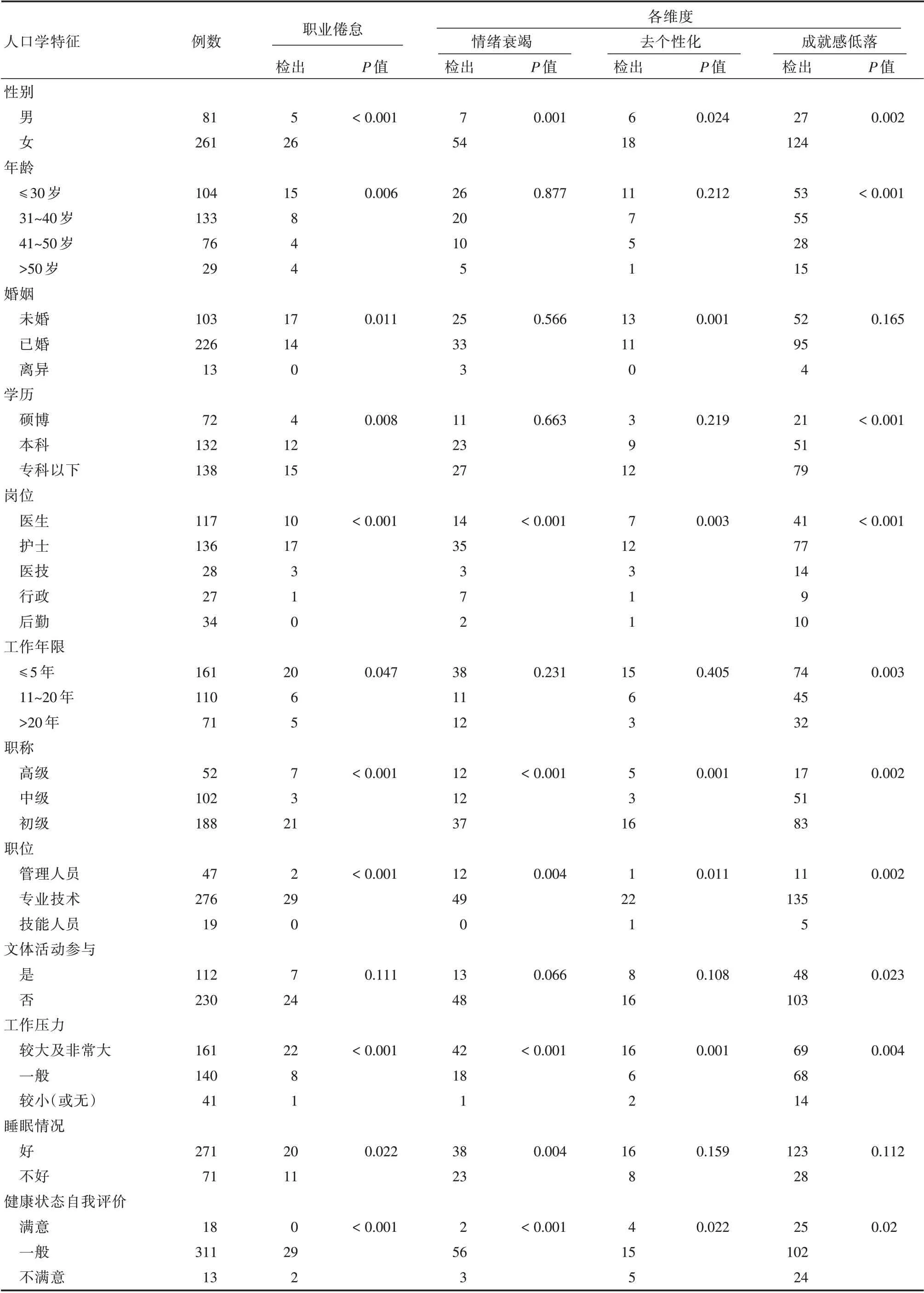
表2 不同人口学特征医务人员职业倦怠得分情况比较Tab.2 Comparison of occupational burnout scores among medical staff with different demographic characteristics 例
2.4 职业倦怠影响因素的Logistic 回归分析将职业倦怠以及三个维度结果进行赋值,轻度=0,中重度=1,作为因变量;将职业倦怠相关因素进行赋值(表3),作为自变量,进行logistic 回归分析。结果显示,工作压力是职业倦怠发生的独立危险因素(OR= 3.312,95%CI:1.895~5.79,P< 0.01),是引起情绪衰竭的独立危险因素(OR=2.87,95%CI:1.879~4.383)。见表4。

表3 影响因素赋值情况Tab.3 Assignment of influencing factors
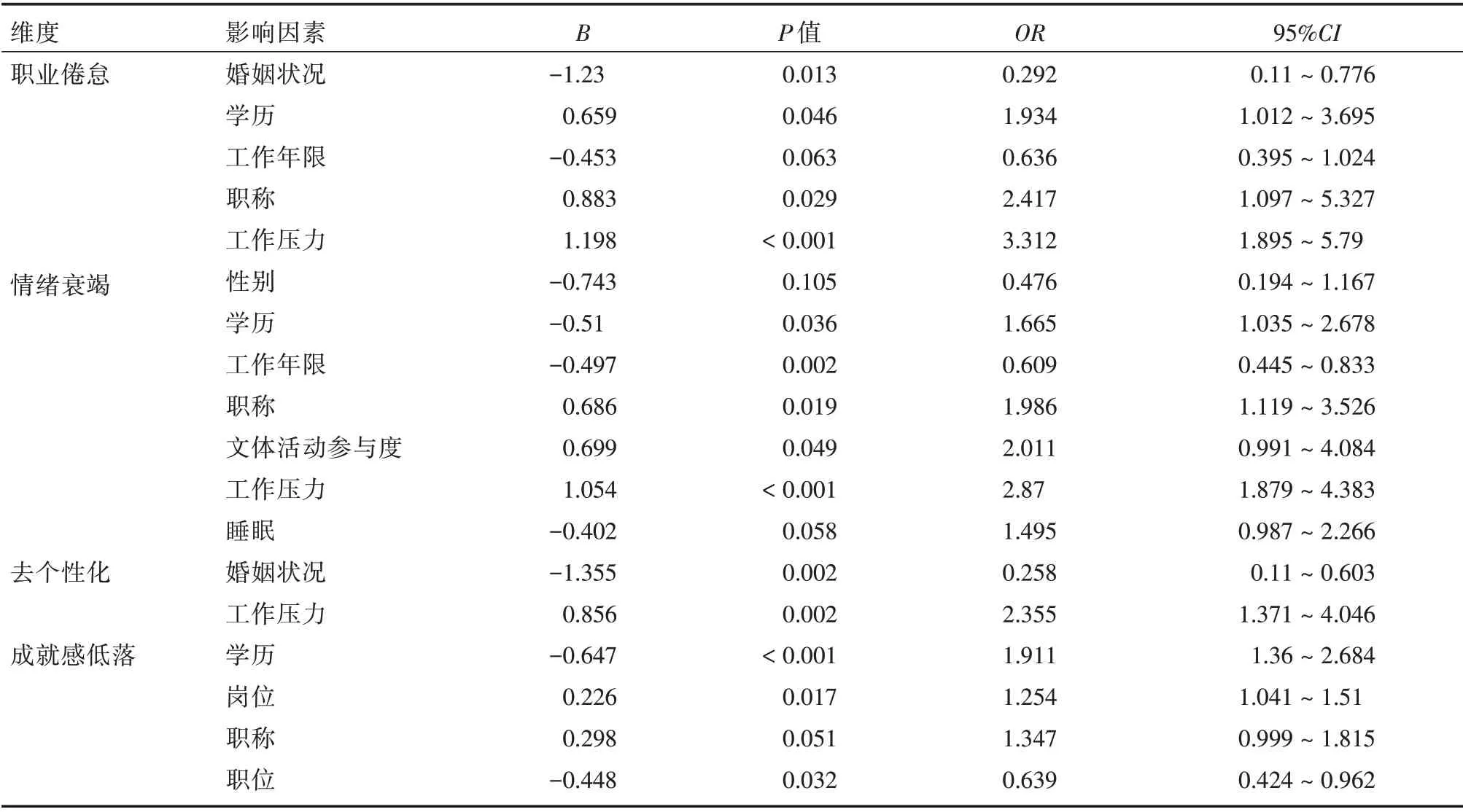
表4 医务人员职业倦怠感影响因素的logistic 回归分析Tab.4 Logistic regression analysis of influencing factors of job burnout among medical staff
2.5 工作压力源以及人文关怀需求调查结果分析按照词频分析,压力源排在前三位的是工作压力(24.55%)、自我状态不满意(20.99%)、健康问题(18.32%);工作压力排在前三位的是时间紧且工作量大(32.54%)、工作生活失衡(16.57%)、任务难度高(10.30%);沙龙讲座主题需求位列前三位的是自我情绪及状态调整(24.21%)、身体健康方面(21.03%)和工作压力应对(16.27%)。
3 讨论
3.1 医务人员存在不同程度职业倦怠,亟待关注国外有大量研究表明医护人员的工作倦怠显著高于其他人群[8],医务人员发生职业倦怠,不仅影响身心健康,对医疗质量、自身职业发展和生活都有消极影响[9]。本研究结果显示,医务人员职业倦怠阳性率较高(67.84%),尤其表现在情绪衰竭和成就感低落维度,中、重度检出率分别为17.84%和44.15%。
由于职业特殊性,医务人员容易发生情感衰竭。有研究显示,每周工作超过40 h 的医生、三级医院医生、行业内低年龄组(30~40 岁)以及对工作和生活有负面看法的医生的倦怠程度更高[10]。新冠疫情始发期间,一线医务人员报告有抑郁、焦虑和失眠症状[11]。在公共卫生突发事件中,医务人员面临巨大压力,容易出现情绪困扰[12]。
成就感低落也是医务人员存在的另一问题。医护人员不仅要时刻保持高标准的工作状态,还要接受社会的道德评价,面对社会舆论关注和负面评价,医疗从业者整体职业认同感和成就感下降,从而导致职业倦怠。
3.2 人口学特征对职业倦怠的影响性别因素。女性医务人员职业倦怠各维度得分均明显高于男性,因除工作之外,女性医务人员还肩负着非常重要的社会责任。
年龄因素。贺玲玲等[7]研究认为年龄越小发生职业倦怠风险越大,亓小燕等[13]研究结果与之相反。本研究结果与之不同,问题主要集中于青年组,在成就感低落维度得分具有明显差异。青年医护作为医疗工作的主力军,承担着繁重的医疗、教学、科研任务,承受更大压力,容易出现职业倦怠。
学历因素。学历层次越低,职业倦怠评分越高,专科及以下人群成就感低落维度得分最高。受教育程度与职业倦怠发生存在关联,因学历层次影响个体认知水平与成就动机,认识事物更加客观,知识经验阅历的不断发展,可以应对和解决复杂问题。
岗位因素。护士岗在三个维度中得分均是最高,与以往研究结果一致[14-15]。且护士工作内容枯燥,导致成就感较低(OR=1.254)。护士工作夜班疲劳,作息时间不规律,相较于其他岗位更容易发生情绪问题。长时间轮班会损害护士的幸福感,对患者护理产生负面影响[16]。
除护士岗之外,本研究中行政管理人员职业倦怠得分高于临床医生,主因情绪疲惫和缺乏个人成就,与CHOU 等[17]研究结果一致。行政管理人员处于协调医患关系、维持医院运转、处理各种事务性工作。当单位时间内的工作量负荷较大时,则需要加班来完成,可能逐渐成为常态[18],进而导致疲惫不堪[19]。疫情时期,突发公共卫生事件、疫情防控反应与处理,使行政管理人员面临较大压力。
3.3 身心健康对职业倦怠的影响医务人员普遍存在作息不规律、睡眠时间不足等不健康的生活习惯。本研究中,自我健康状态不满意程度越高,职业倦怠得分越高,在三个维度中均有差异,特别是情绪衰竭维度得分最高。另外,工作压力可导致失眠、头疼、疲劳等症状,甚至出现焦虑、紧张、忧郁,严重影响医务人员正常工作和生活。
睡眠情况与职业倦怠发生也有一定关联,睡眠质量差在职业倦怠各个维度得分均较高,其中情感衰竭维度差异最明显(P< 0.01),睡眠不好是情绪衰竭的危险因素(OR= 1.495)。有研究表明睡眠质量与情绪调节能力有着密切的联系[20],睡眠质量下降会增加罹患抑郁的风险[21]。
3.4 工作压力对职业倦怠的影响以往对于压力源、身心健康、职业倦怠三者关联研究较多。斯琴[22]在研究中发现,工作压力源与身心健康呈显著负相关,与职业倦怠显著正相关。曹静[23]对管理人员压力源与职业倦怠的研究中发现,工作压力源体验较大则情绪衰竭感越严重。
职业倦怠是长期暴露于工作中的慢性人际压力源的最终结果[24],是工作压力的一个长期效应和工作压力发展的负性结果[25]。工作压力是职业倦怠的重要因素[26]。本研究中,工作压力对于情绪衰竭影响差异更加明显(P< 0.01),是发生职业倦怠的主要危险因素(OR= 3.312,95%CI:1.895~5.79)。医务人员的压力来自于工作本身以及与工作相关的人际关系。医学专业相对于其他专业实践难度大,学历压力普遍较大[27],且工作负荷大、时间长、新知识更新快、医疗环境不佳等特点,导致医疗工作压力较大。
综上所述,医务人员职业倦怠阳性检出率较高,且各维度表现程度不一。本研究建议:第一,密切关注医务人员职业倦怠高发群体,针对工作压力源,采取人力资源有效策略,如为青年医务人员营造良好的职业发展通道,鼓励在职教育,以减少职业倦怠的发生;第二,建立医务人员健康关爱体系,培养健康生活方式,提升健康素养,推动医务人员系统化健康管理模式成型的路径,制定并落实健康体检、健康管理与健康促进制度。第三,搭建人文关怀体系。以工会、青联、妇联、体协和文联等组织为依托,积极发挥各类协会在健康活动中的桥梁作用,合力推进医务人员健康工作制度化、规范化、科学化,落实人性化、多元化的人文关怀举措。

