咖啡因不同维持方式预防早产儿呼吸暂停的效果
包正荣 马艳 白梦思 吴瑞琳 董文斌 雷小平
西南医科大学附属医院新生儿科,四川省出生缺陷临床医学研究中心(四川泸州 646000)
全球每年大约有35%的新生儿死亡归结于早产,当前早产儿的救治仍是新生儿科医生面临的主要挑战[1-2]。呼吸暂停(apnea of prematurity,AOP)是早产儿的一种常见症状,通常被定义为呼吸停止≥20 s,或呼吸停止< 20 s 但伴有心率减慢(心率<100 次/min)、发绀或明显的肌张力低下[3]。AOP 的发生率随胎龄及体质量的降低而增加,胎龄≤28 周的AOP 发生率为100%,30~34 周的AOP 发生率逐渐下降至20%[4]。AOP 常用治疗方法有物理刺激、药物治疗、呼吸支持等,药物治疗联合无创呼吸支持已经广泛用于临床[5]。已有临床研究证明咖啡因可减少AOP 的发生,缩短机械通气时间、持续正压通气时间及氧疗时间、降低拔管失败率[6-8]。2019年新生儿RDS 防治指南推荐[9]:咖啡因可用于促进撤机,凡是存在机械通气风险的早产儿,如使用无创通气的早产儿,应早期使用咖啡因。当矫正胎龄达到34 周时或连续5~7 d 未再发生AOP 时,可考虑停用咖啡因。
虽然早期使用咖啡因预防AOP 已经达成共识,但有关咖啡因的使用最佳剂量目前仍没有统一的标准,已有大批学者对咖啡因的不同使用剂量进行研究。其中VLIEGENTHART 等[10]研究比较了负荷剂量和维持剂量分别为40 mg/kg 和20 mg/(kg·d)、20 mg/kg 和10 mg/(kg·d)两种咖啡因使用方式,发现采用高剂量减少了早产儿拔管失败和呼吸暂停的风险,但增加了喂养不耐受及心动过速的风险。同时,CHEN 等[11]研究发现相对于高维持剂量组[10~20 mg/(kg·d)],低维持剂量组[5~10 mg/(kg·d)]有着更低的心动过速发生风险,且不增加NEC 及喂养不耐受的发生风险。更有研究提到,负荷剂量相同的情况下,以5 mg/(kg·d)维持剂量的早产儿有着更好的每日体质量增长[12]。但到目前为止,对于咖啡因维持剂量的最简化使用方式还没有达成共识[13]。根据现有研究,国内外比较认同的安全有效的咖啡因预防呼吸暂停的使用方法为:首剂负荷量20 mg/kg,维持量5~10 mg/(kg·d)[14]。然而,不管使用较高维持剂量[10 mg/(kg·d)],还是低维持剂量[5 mg/(kg·d)],咖啡因的每日总剂量都会随着早产儿体质量增长而不断调整,需不断更改医嘱调整每日总维持剂量。本研究结合临床实践需求,在采用常用的负荷剂量[20 mg/(kg·d)]基础上,引入固定剂量(出生体质量×10 mg/kg)的咖啡因维持方式,在总维持剂量不变的情况下,随着体质量增长,单位体质量维持剂量由10 mg/(kg·d)逐渐下降,并保持单位体质量剂量始终维持在5~10 mg/(kg·d)间。通过对比维持剂量固定组(出生体质量×10 mg/kg)与维持剂量变化组[5 mg/(kg·d),每日总剂量随体质量增加而增加]两种应用方式对预防AOP的有效性及安全性,以期简化临床中咖啡因的使用方式。
1 资料与方法
1.1 研究对象选取2018年1月至2020年12月西南医科大学附属医院新生儿科收治的孕周< 32 周或体质量< 1 500 g 的 早产儿310 例,生 后3 d 内开始静脉使用枸橼酸咖啡因预防AOP。根据维持治疗方式分为维持剂量固定组(166 例)和维持剂量变化组(144 例)。排除标准:(1)继发性呼吸暂停;(2)先天性结构及染色体畸形;(3)严重遗传代谢疾病;(4)严重心肺疾病;(5)起始治疗时已经发生AOP;(6)入院72 h 内死亡或放弃治疗。本研究经西南医科大学附属医院及各协作单位伦理委员会批准,伦理审批号:KY2021267。
1.2 治疗方法维持剂量变化组:首次负荷剂量20 mg/kg(以咖啡因剂量计算)静脉滴注30 min,维持剂量为5 mg/(kg·d)(静脉滴注10~15 min),每日咖啡因剂量随体质量增加不断调整变化。维持剂量固定组:首次负荷剂量20 mg/(kg·d)(静脉滴注30 min),维持剂量固定为出生体质量× 10 mg/kg(静脉滴注10~15 min),以该剂量维持到咖啡因治疗结束。两组患儿使用咖啡因治疗期间,如出现反复呼吸暂停,则增加咖啡因维持剂量2.5 mg/(kg·d),最大剂量不超过20 mg/(kg·d)。停药标准:撤离呼吸机后连续7 d 无呼吸暂停发作或纠正胎龄达34 周。咖啡因使用期间,根据AOP 发生及呼吸情况,采用无创呼吸机辅助通气及气管插管机械通气等呼吸支持,监测血气分析等。
1.3 观察指标
1.3.1 早产儿一般资料包括出生体质量、胎龄、性别、受孕方式、生产方式、1 min Apgar 评分及5 min Apgar 评分< 7 分、胎膜早破时间、产前激素使用情况、使用肺表面活性物质(PS)与否、早期使用咖啡因与否、入院时呼吸机支持模式、母亲妊娠期糖尿病、妊娠期高血压疾病、子痫前期、子痫、胆汁淤积综合征等。
1.3.2 观察结局(1)主要结局:咖啡因使用期间是否发生AOP、AOP 持续时间、是否频繁发生AOP(呼吸暂停发生次数12 h>6次或1 h>2次)。(2)其他结局:咖啡因使用时间、总呼吸支持时间、总住院天数、是否增加咖啡因维持剂量、是否提高呼吸支持强度[具备以下条件之一:①呼吸暂停频繁发作或需要面罩复苏;②治疗过程中Po2<50 mmHg 和/或氧合指数<250 mmHg;③经皮血氧饱和度下降(SpO2≤85%)≥3 次/h 且调高参数仍无效]、坏死性小肠结肠炎(necrotizing enterocolitis,NEC)、支气管肺发育不良(broncho pulmonary dys⁃plasia,BPD)、需要治疗的早产儿视网膜病变(reti⁃nopathy of prematurity,ROP)、需要治疗的动脉导管未闭(patent ductus arteriosus,PDA)、晚发型败血症等发生率;(3)咖啡因不良反应:脑室内出血、心动过速、恢复出生体重时间及喂养不耐受(具备以下2 项以上:①呕吐次数≥3 次/d;②胃残余量超过上次喂养量的50%,或连续3 次超过上次喂养量的30%;③奶量不增加或减少,持续3 d 以上;④连续3 d 腹胀和/或24 h 腹围增加> 1.5 cm;⑤第2 周末喂养量每次<8 mL/kg)
1.4 统计学方法采用SPSS 13.0 软件进行统计学分析,正态分布计量资料采用均数±标准差表示,两组之间比较采用t检验;非正态分布计量资料用M(P25,P75)表示,组间差异采用秩和检验;计数资料采用例(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料维持剂量固定组中自然受孕及顺产的比率低于维持剂量变化组(P< 0.05),两组胎龄、性别、体质量等其他一般资料比较差异均无统计学意义(P>0.05)。见表1。
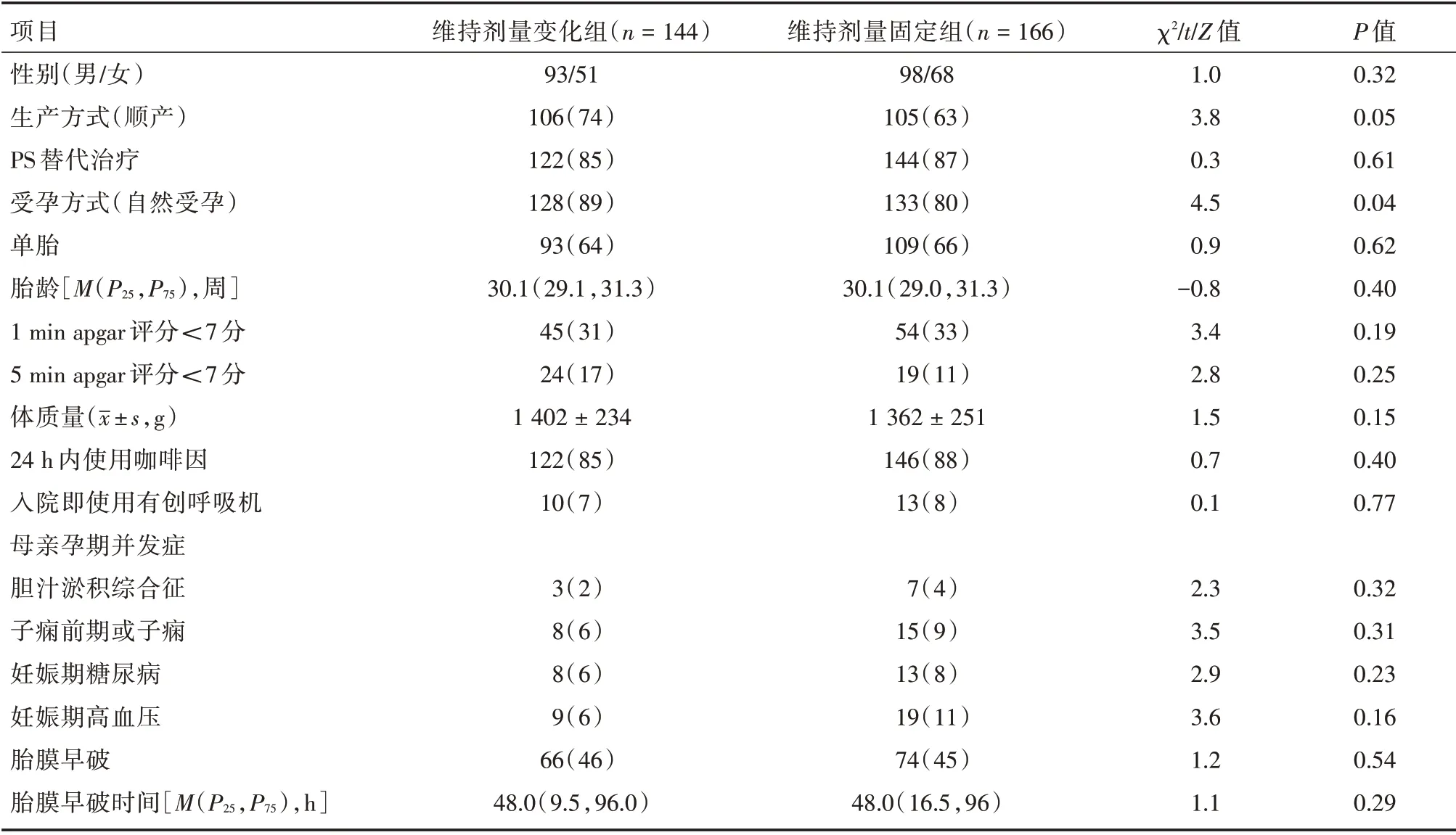
表1 两组早产儿一般资料比较Tab.1 Comparison of baseline characteristics of premature infants between two groups 例(%)
2.2 不同方式咖啡因维持治疗对AOP 的预防效果及不良反应比较维持剂量固定组频繁呼吸暂停发生率、需增加咖啡因维持剂量及提高呼吸支持强度的比率均低于传统的维持剂量变化组(P<0.05);但维持剂量变化组NEC 的发病率低于维持剂量固定组(P<0.05)。见表2。

表2 不同方式咖啡因维持治疗对AOP 的预防效果及不良反应比较Tab.2 Comparison of the efficacy and adverse reactions of two maintenance methods of caffeine in the prevention of AOP 例(%)
2.3 不同方式咖啡因维持治疗对体质量≤1 250 g的早产儿呼吸暂停预防效果及不良反应比较在体重≤1 250 g 的早产儿中,两种咖啡因维持治疗方式对AOP 的预防效果及副作用差异均无统计学意义(P>0.05),见表3。

表3 不同方式咖啡因维持治疗对体重≤1 250 g 的早产儿呼吸暂停预防效果及不良反应比较Tab.3 Comparison of the efficacy and adverse reactions of two maintenance methods of caffeine in the prevention of AOP with birthweight ≤1 250 g 例(%)
2.4 不同方式咖啡因维持治疗对体质量>1 250 g的早产儿呼吸暂停预防效果及不良反应比较在体重> 1 250 g 的早产儿中,维持剂量固定组中频繁呼吸暂停发生率、需增加咖啡因维持剂量及提高呼吸支持强度的比率均低于传统的维持剂量变化组(P<0.05),见表4。

表4 不同方式咖啡因维持治疗对体重>1 250 g 的早产儿呼吸暂停预防效果及不良反应比较Tab.4 Comparison of the efficacy and adverse reactions of two maintenance methods of caffeine in the prevention of AOP with birthweight>1 250 g 例(%)
3 讨论
呼吸暂停是早产儿常见并发症,不仅会伴有经皮血氧饱和度的下降或心动过缓,频繁发作的呼吸暂停会引起早产儿的多系统器官的缺血及损伤,如:脑室出血、消化道出血及坏死性小肠结肠炎等,严重危害到早产儿生命及生存质量[15]。因此,对AOP 的早期预防和治疗可以更有效地降低早产儿的各种并发症的发生,进而提高早产儿存活率及生存质量[16-17]。
咖啡因现作为预防AOP 的一线药物,被广泛用于临床工作中。咖啡因通过抑制腺苷受体,进而兴奋早产儿呼吸中枢,并能通过增加化学感受器对二氧化碳的敏感性,从而增加呼吸肌收缩力以提升通气量,最终起到预防呼吸暂停的作用[18-20]。虽然国内外文献对于AOP 的咖啡因预防应用方案暂未完全统一[13],但被多数研究证实安全有效的使用方法为:首剂负荷量20 mg/kg,维持量为5 或10 mg/(kg·d)[14]。有研究显示[21],以5 mg/(kg·d)及10 mg/(kg·d)两种剂量维持,对早产儿呼吸暂停的预防均有较好效果,且并发症及不良反应均相似。因此,5 mg/(kg·d)及10 mg/(kg·d)两种维持剂量均被临床广泛应用,但两种咖啡因维持方式的每日总维持剂量都要求随早产儿的体重增长而不断调整。在临床工作中,临床医生需不断根据患儿体重更改医嘱剂量,增加了临床工作量;此外,使用5 mg/(kg·d)维持时,如临床医生工作疏忽未及时调整剂量,可能增加了由于药物剂量不足而导致预防效果不理想的风险。本研究结果证实,在负荷剂量相同的情况下,与5 mg/(kg·d)(总维持剂量需随体质量变化调整)的咖啡因维持治疗方式相比较,每日固定剂量(出生体质量×10 mg)的咖啡因维持治疗减少了早产儿频繁呼吸暂停的发生、降低了呼吸支持强度及额外增加咖啡因维持剂量的比率,并且具有相似的安全性。因此,本研究结果提示,在AOP 的预防中,应用固定的出生体质量×10 mg 的每日总剂量维持是有效和安全的,并且可能减少频繁的医嘱更换而导致的临床工作负担和患者安全风险。
咖啡因的使用也有一定不良反应。枸橼酸咖啡因可拮抗存在于胃肠道、心脏、血管、呼吸系统和大脑细胞表面的A1 和A2 受体,可能引起相关不良反应如喂养不耐受、心动过速、高血压、基础代谢增高等[11]。在有效改善早产儿呼吸暂停同时,应尽量减少不良事件的发生。本研究中,两组患儿的不良反应无明显差异,出生体重×10 mg 的固定每日维持剂量不增加早产儿不良反应的发生。但该组患儿中,单因素分析结果显示其严重并发症NEC 的发病率较5 mg/(kg·d)组高。据报道,极低出生体质量儿(very low birth weight,VLBW)NEC发病率为4.5%~8.7%,病死率为20%~30%[22-24],本研究人群NEC 的发生与文献报道一致。NEC 的发生受多种因素影响,其中早产儿的孕周、出生体质量、喂养、严重感染的发生等[25]是重要的影响因素。研究显示,大剂量使用咖啡因预防AOP 会导致早产儿喂养不耐受、NEC 及自发性肠穿孔发生率升高[10]。但已有研究显示,咖啡因维持剂量在5~10 mg/(kg·d)之间不会增加NEC 的发生率[15]。据此推测,本研究中维持剂量固定组NEC 发生率较高可能与该组平均体质量较低(但无统计显著性)相关,在多因素logistic 回归模型中调整出生体质量等相关因素后,两组NEC 发生风险并无显著差异,也证实了本推测。
本研究为回顾性历史对照研究,由于样本量较小,导致分层分析中无明显差异,但结果的趋势与总体分析一致,提示本研究结果在早产人群中的内部真实性较好,但须进一步扩大样本量证实。在使用不同维持治疗期间,部分早产儿诊治方案可能有所变化,这种变化对本研究结局可能产生影响,导致结果偏倚。另外,本研究缺少维持剂量为10 mg/(kg·d)的维持剂量变化组,本研究中出生体质量×10 mg/kg 的固定每日维持剂量是否与之等效不得而知。因此,在推广应用本研究所提出的安全、有效且操作简单的咖啡因维持治疗策略方案前,需进一步通过前瞻性研究,并增加10 mg/(kg·d)为维持剂量组,弥补本研究上述不足,增加本研究结论的说服力。

