高位虚挂线引流与三间隙引流在高位肛周脓肿切除术中的应用效果比较
孙玉磊
高位肛周脓肿(high perianal abscess,HPA)为临床上常见肛肠疾病,主要因肛腺感染引发[1]。疼痛为其主要临床症状,呈进行性发展,常反复发作,严重影响患者生活质量。相关资料显示,肛隐窝作为肛腺开口,在感染后容易松弛、扩张,导致污染物更易进入,从而进一步加重感染,在处理不当的情况下,能够引起肛腺周围组织爆发集体炎症[2]。临床常采用抗生素治疗,但其在抑制脓液和脓肿形成上效果有限。高位肛周脓肿有效根治方法为手术治疗,切开挂线术为肛周脓肿传统外科治疗方法,但其疗效不稳定,不良反应较多,对患者肌肉损伤较大[3]。三间隙引流与切开引流相比更能实现分离黏膜下间隙、括约肌间隙等目的,实现充分引流,彻底清除感染物。高位虚挂线引流是治疗高位肛周脓肿的常用方式,能够充分保证患者括约肌的完整性[4]。目前关于三间隙引流与高位虚挂线引流疗效的对比研究较少,基于此,本研究对比分析了高位虚挂线引流与三间隙引流在高位肛周脓肿切除术中的效果,旨在为临床治疗提供参考依据。具体研究内容报道如下。
1 资料与方法
1.1 一般资料 选取2019 年2 月-2021 年11 月在佳木斯市肛肠医院接受治疗的102 例HPA 患者为研究对象。纳入标准:(1)经临床诊断,均符合高位肛周脓肿相关诊断标准[5];(2)均符合手术指征[6];(3)年龄在18 岁以上;(4)病情稳定,意识清醒。排除标准:(1)合并器质性病变如胃肠道息肉;(2)合并严重痔疮或直肠炎;(3)伴有恶性肿瘤;(4)伴有严重感染者;(5)既往存在HPA 病史;(6)中途转院治疗或退出研究。依据随机数字表法分为虚挂线引流组和三间隙引流组,各51 例。本研究符合《赫尔辛基宣言》内容。该研究经医院伦理委员会批准,所有入试者家属均签署同意书。
1.2 方法(1)虚挂线引流组患者在高位肛周脓肿切除术中给予高位虚挂线引流。给予患者麻醉后,将无菌巾铺好后确定内口位置。在内口对应肛缘处做一放射状切口,约3 cm,将皮肤、皮下组织及内括约肌切开,使得中央间隙肌内外括约肌间隙得以暴露,此为主引流切口。采用中弯血管钳进入脓腔,将橡皮筋挂至主引流口及直肠壁间隙,不收紧。以内口为中心,做放射状切口,约10 cm,将黏膜、黏膜下层及内括约肌切开,内口黏膜结扎。术中依照脓腔范围,于肛周做多个引流小切口,采用橡皮筋相对应引流。停止出血后,用凡士林纱布将引流口填满,包扎。术后采取抗菌药物治疗,直至创面愈合为止。橡皮筋去除时间依据创面分泌物减少情况。(2)三间隙引流组采用三间隙引流,给予患者麻醉后,将无菌巾铺好后,用探针结合指诊确定内口位置。根据HPA 大小及波动位置作弧形切口,逐层切开至HPA,探查脓肿并分离脓腔间隔,切开脓肿、内外括约肌间隙、内括约肌与黏膜间隙、外括约肌外间隙,完全引流,充分冲洗将坏死组织清除,采用过氧化氢溶液冲洗后,填充使用碘伏纱布。术后包扎,采取抗菌药物治疗。
1.3 观察指标及评价标准(1)疗效评定标准:参考《美国肛周脓肿及肛瘘治疗指南》。切口完全愈合,症状消失,病灶消除为痊愈;切口有减小征兆,临床症状及病灶均有所改善为有效;患者病情无变化甚至加重为无效[7]。总有效率=(痊愈例数+有效例数)/总例数×100%。(2)肛门功能。于患者术前、术后1 个月及术后2 个月用胃肠动力检测仪(生产厂家:合肥凯利关电科技有限公司)测定患者肛管直肠压力,包括肛管静息压和肛管最大收缩压;Wexner 评分量表共5 个项目,采用0~4 分5 级评分法,总分为20 分,得分越高,肛门功能越差[8]。(3)疼痛因子。于术前、术后3 d 测定5-羟色胺(5-hydroxytryptamine,5-HT)、血清P 物质(serum substance P,SP)、去甲肾上腺素(noradrenaline,NE)水平,采用酶联免疫吸附法进行检测,试剂盒购于上海化学试剂有限公司,相关操作严格按照试剂盒说明书进行。(4)记录患者感染控制时间、创面愈合时间以及整体住院时间。(5)不良反应发生情况。实施术后5 个月内门诊随访复查,记录患者术后出现大便失禁、肛瘘、切口不愈合、水肿、发热情况。
1.4 统计学处理 数据采用SPSS 22.0 软件分析,计数资料采用率(%)表示,行χ2检验;正态分布计量资料采用()表示,采用独立样本t 检验或行重复测量方差分析,多组间两两比较采用LSD-t 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 虚挂线引流组中男33 例,女18 例;年龄26~59 岁,平均(42.36±7.82)岁;病程3~13 d,平均(8.23±1.26)d;体重指数(BMI)21.45~23.78 kg/m2,平 均(22.61±2.15)kg/m2;脓肿位置:高位肌间脓肿21 例,骨盆直肠间隙脓肿18 例,直肠黏膜下脓肿12 例。三间隙引流组中男34 例,女17 例;年龄27~60 岁,平均(43.59±7.43)岁;病程3~13 d,平均(8.19±1.75)d;BMI 22.13~24.52 kg/m2,平均(23.32±2.06)kg/m2;脓肿位置:高位肌间脓肿19 例,骨盆直肠间隙脓肿19 例,直肠黏膜下脓肿13 例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组疗效比较 虚挂线引流组总有效率(92.16%)明显高于三间隙引流组(76.47%),差异有统计学意义(χ2=4.744,P=0.029),见表1。

表1 两组疗效比较[例(%)]
2.3 两组肛门功能比较 术前,两组肛门功能相关指标比较,差异均无统计学意义(P>0.05);术后1、2 个月,两组肛管静息压、肛管最大收缩压均降低,Wexner 评分均升高,差异均有统计学意义(P<0.05),虚挂线引流组肛管静息压、肛管最大收缩压均较三间隙引流组高,Wexner 评分较三间隙引流组低(P<0.05)。见表2。
表2 两组肛门功能比较()
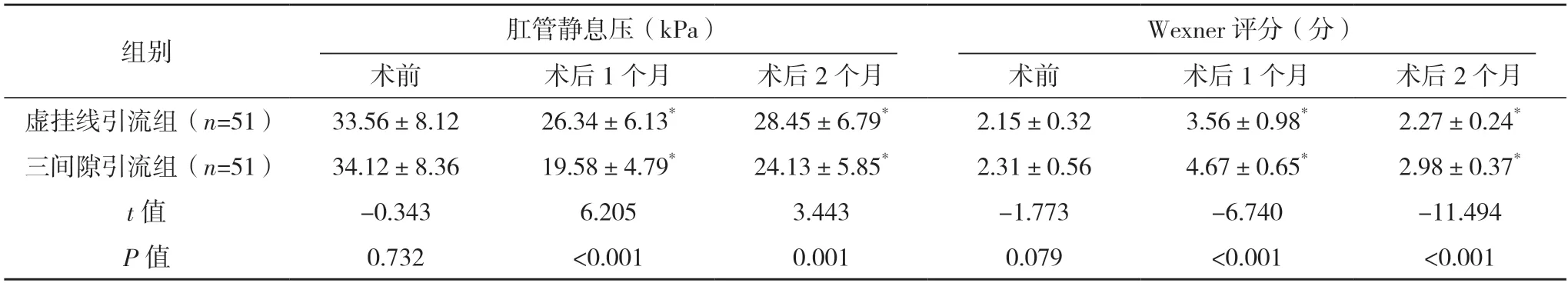
表2 两组肛门功能比较()

表2(续)
2.4 两组疼痛因子比较 术前,两组疼痛因子比较,差异均无统计学意义(P>0.05);术后3 d,两组5-HT、SP、NE 均降低且虚挂线引流组均显著低于三间隙引流组,差异均有统计学意义(P<0.05)。见表3。
表3 两组疼痛因子比较()
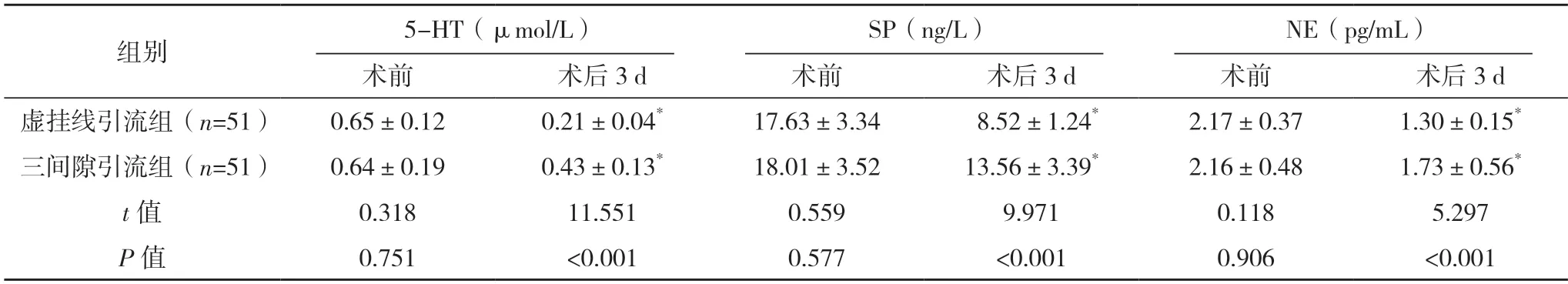
表3 两组疼痛因子比较()
*与术前比较,P<0.05。
2.5 两组不良反应发生情况比较 虚挂线引流组不良反应发生率显著低于三间隙引流组(χ2=3.991,P=0.046),见表4。

表4 两组不良反应发生情况比较[例(%)]
2.6 两组感染控制时间、创面愈合时间及住院时间比较 虚挂线引流组感染控制时间、创面愈合时间、住院时间均显著短于三间隙引流组(P<0.05),见表5。

表5 两组感染控制时间、创面愈合时间及住院时间比较
3 讨论
肛周脓肿又称为肛管直肠周围脓肿,通常为肛门、肛管及直肠周围发生急性化脓性感染,在肛肠疾病中占比较高[9-10]。依据其位置不同分为HAP和低位肛周脓肿。HAP 指在肛门外括约肌以上发生脓肿,全身症状较明显,患者通常伴有发热和头疼[11-12]。有研究表明,肛门直肠结构、细菌感染等均为HAP 发生的影响因素[13]。HAP 多发于中青年群体,且多为深度侵犯,扩散范围较大,若未及时治疗可能引发败血症或脓毒血症等,严重威胁人体健康。临床治疗HAP 多用手术方式,近年来,随着医疗技术不断进步,虚挂线引流、三间隙引流等方式应用频率有所提升,但目前关于二者治疗效果对比研究较少。
本研究通过比较HAP 切除术中采用高位虚挂线引流和三间隙引流治疗效果,发现虚挂线引流组总有效率明显高于三间隙引流组(P<0.05),说明高位虚挂线引流临床疗效较高。可能为高位虚挂线对脓肿周围组织损伤较小,因此患者病灶消失快,同时促进恢复速度。而三间隙引流治疗虽较彻底,但其在切开HPA 的同时,造成切口较多,可能给患者带来较大创伤,一定程度上会加重患者痛苦程度,影响恢复[14-15]。
朱建富等[16]研究表明,治疗效果与肛周脓肿引流情况相关,当脓液减少时,机体感染发生率降低,提高临床疗效。HAP 切除后患者通常出现肛门功能受损情况,肛管静息压、肛管最大收缩压降低为其主要表现,手术中创伤、术后疼痛、病灶水肿及肛周炎症均为肛门功能损伤的原因[17]。本研究结果表明,术后1、2 个月,两组肛管静息压、肛管最大收缩压均降低,Wexner 评分均升高,但虚挂线引流组肛管静息压、肛管最大收缩压均较三间隙引流组高,Wexner 评分较三间隙引流组低,差异均有统计学意义(P<0.05)。说明HAP 切除术中采用高位虚挂线引流能够有效减轻肛门功能受损,这与既往文献[18-19]研究结论一致。郭佑建[20]研究表明,高位虚挂线引流对患者损伤小,因此术后3 d 疼痛因子显著下降。此外,高位虚挂线引流治疗中虚挂线将部分内括约肌和外括约肌皮下部分切断,对肛门影响较小,而三间隙引流相对而言创口更多,愈合难度大,因此术后易发生不良反应[10]。
综上所述,高位虚挂线引流与三间隙引流均有较好的治疗效果,但与三间隙引流相比,高位虚挂线引流治疗高位肛周脓肿对肛门功能损伤更小,更能抑制疼痛因子生成,加快恢复速率,降低术后并发症发生率。本研究局限性:样本量较小,未能对患者进行远期随访,未来将扩大样本量,并进行随访,实时跟进患者病情变化,具体机制有待进一步研究完善。

