预防性夹闭创面在内镜下十二指肠乳头切除术中的价值*
周宇航 黄永辉 常 虹 姚 炜 李 柯 闫秀娥 张耀朋 王迎春 韩 然
(北京大学第三医院消化科,北京 100191)
十二指肠乳头肿瘤在临床上是较少见的消化道肿瘤,最常见的病理类型是腺瘤,表现为“腺瘤-腺癌”的发展过程,因此完整切除至关重要[1]。传统的治疗方法是外科手术,包括胰十二指肠切除术和十二指肠乳头局部切除术。随着内镜技术的日益发展,内镜下十二指肠乳头切除术(endoscopic papillectomy,EP)逐渐成为治疗十二指肠乳头肿物或腺瘤的有效方式[2,3]。胰管和胆总管开口于十二指肠乳头,是壶腹区域的重要结构,EP在技术上不同于消化道其他部位的黏膜下切除。内镜下切除Vater壶腹的十二指肠黏膜层以及黏膜下层,同时可能包括胆管和胰管周围组织的切除,对内镜医师的技术要求很高。EP虽属微创手术,但发生术后并发症的风险较高,常见并发症为出血和胰腺炎。Vater壶腹血运丰富,易并发出血。我们观察到术后创面大出血常发生于创面的6点钟方向(可能与支配血管走行有关),因此2018年9月以后我们在乳头切除后创面6点方向自远端向近端应用可旋转组织夹(和谐夹)对创面实施预防性夹闭。本研究回顾性分析2013年7月~2021年12月我院同一术者完成的64例EP资料,以2018年9月前32例未行预防性创面夹闭者为对照组,探讨应用可旋转组织夹预防性夹闭创面的应用价值。
1 临床资料与方法
1.1 一般资料
根据美国胃肠内镜学会指南[4],EP病例选择标准:病变乳头直径<4.0 cm,内镜下边界清晰,质地柔软,无固定、硬结、溃疡、自发性出血等恶性征象;术前活检组织学检查结果未提示恶性;超声内镜(EUS)、腹部CT、MRCP无胆胰管浸润表现或转移征象。
排除标准:存在内镜操作禁忌证;合并严重心脑系统疾病、肝肾功能不全;严重凝血功能障碍或血小板<50×109/L。
共64例,男34例,女30例。年龄32~84岁,(58.8±11.0)岁。36例因体检行内镜检查时发现;28例有症状的患者中,腹痛15例,腹胀3例,反酸和烧心2例,烧心2例,上腹部不适2例,排便不成形1例,腹痛和便血1例,呕吐1例,腹胀和恶心1例。术前内镜提示肿瘤中位直径1.75 cm(0.3~4.0 cm)。术前活检病理提示炎症2例,Ⅰ级腺瘤18例,Ⅱ级腺瘤25例,Ⅲ级腺瘤15例,神经内分泌肿瘤3例,增生性息肉1例。
2013年7月~2018年8月32例采用常规方法手术,乳头切除后创面如有活动性瞬时出血则实施内镜下止血治疗(对照组),2018年9月~2021年12月的32例无论切除病变后有无瞬时出血,均在乳头切除后应用可旋转组织夹夹闭创面(夹闭组)。2组在性别、年龄、近3个月抗凝药物史和肿瘤直径等方面差异均无统计学意义(表1)。
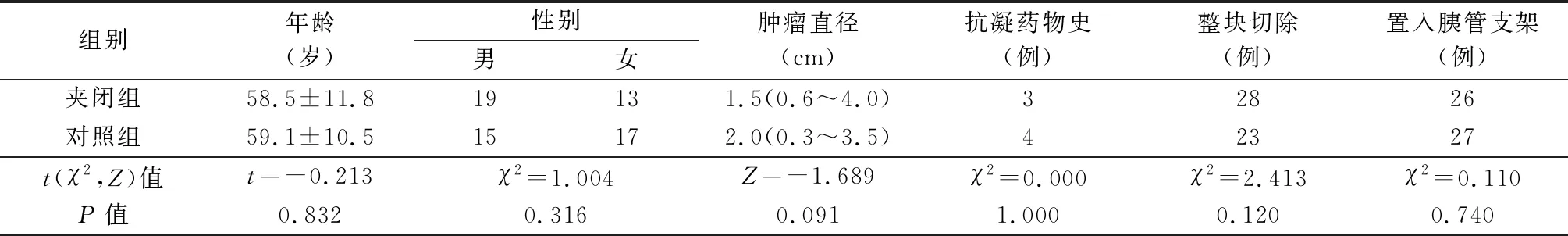
表1 2组一般资料比较(n=32)
1.2 手术方法
2组手术均由同一位医师完成。
1.2.1 手术器械 十二指肠镜:日本Fujinon公司ED530XT、ED590XT,日本Olympus公司TJF260V。胰管塑料支架:美国COOK公司5Fr或7Fr多侧孔单猪尾胰管支架。圈套器:德国ENDO-FLEX GmbH公司NOE372216-G。乳头切开刀:美国Boston Scientific公司M00545170。导丝:美国Boston Scientific公司黄斑马导丝或COOK公司ACRO-35-450(小丑导丝)。可旋转组织夹:中国南微医学公司ROCC-D-26-195-C(和谐夹,苏械注准20152020125)。
1.2.2 手术方法 ①俯卧位,全身或局部麻醉。经口插入十二指肠镜至十二指肠降段乳头部,观察乳头外观、大小及质地(图A)。②将圈套器通过钳道伸出,张开圈套器,顶端置于乳头口侧根部,向前推送圈套器使圈套器根部与乳头肛侧根部贴合,尽量保证乳头一次性收入圈套器,若操作中病变无法一次性套入圈套器,则一次切除后,剩余部分再次套入圈套器,逐步切除病变直至完全切除。均未行黏膜下注射。③切除电刀参数设置:采用凝切混合功率的单极电切模式实施切除,宽度3,间隔3,助手缓慢收紧圈套器,逐步切除,直至病变完整切除。切除后,及时将圈套器张开,套取标本并取出,以免标本落入肠腔远端。④切除后观察创面有无瞬时出血(图B),若无出血,应用乳头切开刀带导丝行胰管插管,插管成功并X线透视确认为胰管后,沿导丝置入5Fr或7Fr胰管支架(图C、D)。尝试后插管失败者不做进一步特殊处理。
对照组采用常规处理,乳头切除后如创面干净且无瞬时出血,不做进一步创面处理;如黏膜缺损创面活动性瞬时出血,则实施内镜下止血治疗,以止血钳电凝或氩离子凝固(argon plasma coagulation,APC)等进行止血及创面处理,活动性渗血或喷射性出血予可旋转组织夹局部夹闭止血。
夹闭组无论切除病变后有无瞬时出血,均在乳头切除后在创面下缘6点起对创面实施预防性夹闭,即自远端向近端应用可旋转组织夹夹闭创面至胆胰管开口下缘(图E),避免夹闭胆胰管开口。
术后监测生命体征、腹部症状和体征、排便情况。不常规留置胃管,怀疑穿孔者持续胃肠减压,观察胃管引流情况。术后禁食禁水,术后4 h和24 h进行血常规、淀粉酶、脂肪酶及肝功能检测。若无不适,术后3日可饮水,4日进流食,7日进半流食。术后常规予泮托拉唑静脉泵入抑酸,若术后淀粉酶或脂肪酶升高,予奥曲肽静脉泵入预防术后胰腺炎。若出现体温升高、血白细胞计数和中性粒细胞百分比升高等感染征象,予左氧氟沙星联合甲硝唑静脉滴注抗感染。
1.3 观察指标
记录2组术后并发症情况,各并发症诊断标准如下:
延迟出血[5]:术后出现呕血或黑便等临床症状,和(或)血红蛋白下降>20 g/L。
术后胰腺炎[5]:术后新发腹痛或原有腹痛加重,且术后24 h血淀粉酶或脂肪酶高于正常值3倍以上,或术后腹部CT提示存在急性胰腺炎。术后胰腺炎分级[6]:①轻症急性胰腺炎(mild acute pancreatitis,MAP),不伴有器官功能障碍及局部或全身并发症,通常在1~2周内恢复;②中重症急性胰腺炎(moderately severe acute pancreatitis,MSAP),伴有一过性(≤48 h)器官功能障碍和(或)局部并发症;③重症急性胰腺炎(severe acute pancreatitis,SAP),伴有持续性(>48 h)器官功能衰竭。
穿孔:治疗后创面发现肌层断裂,临床表现为腹痛伴腹膜刺激征,并经腹部增强CT等影像学检查提示腹腔或腹膜后积气、渗出积液等穿孔征象。
胆管炎[5]:术后新发腹痛、发热、黄疸,体温>38 ℃超过24 h同时合并胆汁淤积。
1.4 统计学方法

2 结果
2组手术均顺利完成。对照组16例乳头切除后瞬时出血,其中6例APC止血,6例止血钳电凝止血,4例渗血的局部或喷射性出血的血管断端用可旋转组织夹局部夹闭止血(分别应用1枚、1枚、2枚和5枚可旋转组织夹),其余17例创面无出血,无特殊处理。夹闭组乳头切除后创面均预防性夹闭,采用1~15枚(中位数3.5枚)可旋转组织夹,其中6例乳头切除后有瞬时出血。
术后总并发症发生率51.6%(33/64),包括术后延迟出血9例(14.1%),术后胰腺炎26例(40.6%),穿孔4例(6.3%),胆管炎7例(10.9%)。其中24例1种并发症,6例2种并发症,2例3种并发症,1例4种并发症。术后延迟出血9例,其中3例仅便潜血阳性,保守治疗,4例再次内镜下肾上腺素注射、可旋转组织夹夹闭等处理,2例介入栓塞治疗(其中1例内镜止血失败,1例因怀疑穿孔未行内镜下止血)。术后胰腺炎26例,其中轻症急性胰腺炎23例,中重症急性胰腺炎3例,无重症胰腺炎,均经禁食禁水、生长抑素抑制胰酶分泌等保守治疗,其中1例并发胰腺假性囊肿,术后10周行内镜下引流。穿孔4例,均为微小穿孔,经禁食禁水、抗感染等保守治疗。胆管炎7例,抗感染等保守治疗。所有并发症均治愈。
夹闭组并发症11例(34.4%),对照组22例(68.8%),夹闭组总并发症发生率较低(P=0.006),术后延迟出血发生率较低(P=0.002),术后胰腺炎发生率较低(P=0.011),程度较轻(P=0.007),2组胆管炎和穿孔发生率差异无统计学意义(P>0.05),见表2。
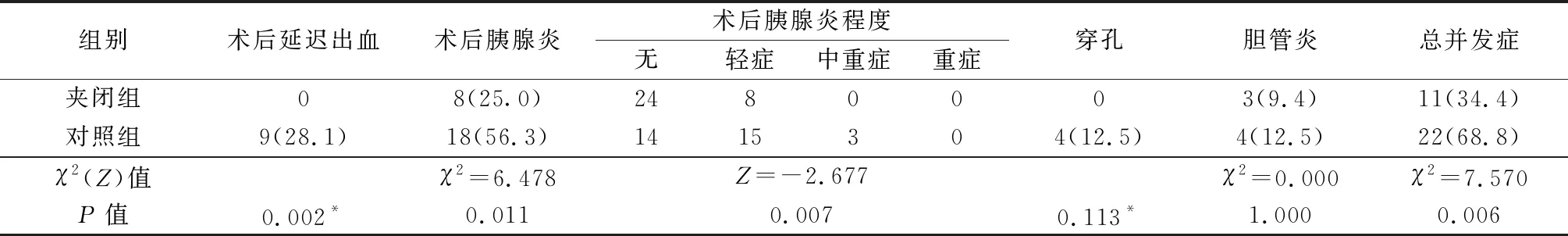
表2 2组并发症的比较(n=32) n(%)
术后病理:炎症3例,Ⅰ级腺瘤6例,Ⅱ级腺瘤15例,Ⅲ级腺瘤15例,癌20例,神经内分泌肿瘤3例,增生性息肉2例。术后病理为癌的20例中,高分化腺癌4例,低分化腺癌1例,管状腺癌2例,乳头状管状腺癌3例,乳头状腺癌1例,灶性癌变9例。
夹闭组术后病理为恶性的患者较对照组少[18.8%(6/32) vs. 43.8%(14/32),χ2=4.655,P=0.031]。术后延迟出血9例均在对照组,其中良性5例,恶性4例。全组术后病理良性和恶性的患者延迟出血的发生率无统计学差异[11.4%(5/44) vs. 20.0%(4/20),χ2=0.284,P=0.594]。若仅分析对照组,良性和恶性患者延迟出血的发生率也无统计学差异[27.8%(5/18) vs. 28.6%(4/14),Fisher精确检验,P=1.000]。
常规置入胰管支架,若置入失败,则不再做进一步处理。未置入胰管支架者胰腺炎发生率明显高于置入胰管支架者[81.8%(9/11) vs. 32.1%(17/53),χ2=7.396,P=0.007]。
64例中,7例失访,57例术后随访1~102个月,中位随访时间6个月。2例术后25、38个月胆总管结石,1例术后2个月开始复发胰腺炎(随访44个月期间共发作5次急性胰腺炎),均入院治疗缓解。
对术后病理为癌的20例患者,若切缘阳性,建议追加外科手术,若切缘阴性,则建议密切进行内镜随访。本组6例切缘阳性,均未手术,失访2例,其余4例随访21、21、39、102个月,未见复发;14例切缘阴性,其中1例复发(术后14个月,行外科手术),2例行外科手术,1例失访,10例随访3~68个月,中位数12个月,未见复发。
3 讨论
内镜是治疗十二指肠乳头肿瘤的有效手段[7]。EP住院期间并发症有术后胰腺炎、出血、胆管炎和穿孔,随诊期间有术后残留、局部复发和胰胆管狭窄。近5年的研究[8~19]中,EP总体并发症发生率为15.0%~54.1%,最常见的是急性轻症胰腺炎和出血,穿孔及胆胰管狭窄偶有发生,术后延迟出血的发生率为6.2%~39.8%。
最初我们只在发生术中瞬时出血时实施被动的创面止血处理,包括APC、止血钳电凝或可旋转组织夹夹闭止血,但术后延迟出血率仍很高,其中止血钳电凝止血的6例中4例发生术后延迟出血,均需经内镜或介入方法止血,且术后胰腺炎发生率也很高(5/6)。Yang等[20]的前瞻性随机对照研究也显示使用APC处理切缘边缘并不能降低延迟出血的发生率。我们想到是否能够预先采取措施降低术后延迟出血率。考虑到止血夹是内镜下止血的有效方法,且EP术后出血常发生于创面的6点位方向,因此从2018年9月开始,我们在EP后行预防性主动夹闭创面,以促进创面的愈合,减少术后延迟出血的风险,夹闭组32例均未发生延迟出血,延迟出血发生率明显低于对照组,其他并发症的发生率均未升高。
操作的方法是自远端向近端应用可旋转组织夹夹闭创面直至胆胰管开口下缘,但应注意避免夹闭胆胰管开口。在操作过程中,应注意进行线性夹闭,在置入胰管支架后,沿胆胰管的轴向走行对乳头进行夹闭,维持原有轴向。同时注意夹闭不要过紧,需留有一定的空间。在适应证方面,行EP的患者均可使用可旋转组织夹进行主动夹闭来预防术后延迟出血,当创面较小时,应注意减少可旋转组织夹数量,避免夹闭胆胰管开口。
与本研究类似,Kagawa等[21]的前瞻性研究中,40例EP术中在乳头下缘的系带区域预防性放置2~4枚止血夹,与之前40例未放置止血夹者进行历史对照,延迟出血率明显降低(5% vs. 22.5%,P=0.026),且2组胰腺炎和穿孔的发生率差异无统计学意义。本研究32例预防性闭合创面直至胆胰管开口下缘,置入1~15枚(中位数3.5枚)可旋转组织夹,未出现术后延迟出血。我们未见其他报道预防性夹闭创面预防EP术后延迟出血的相关研究,这是本研究的创新点。
关于胰管支架预防EP后胰腺炎的唯一的一项RCT研究[22]和近期的一项系统回顾[23]均表明EP后放置胰管支架可降低术后胰腺炎的发生率,欧洲胃肠内镜学会的指南[24]建议EP术后常规留置胰管支架以预防术后胰腺炎。我们常规在EP术后放置胰管支架,但仍有胰管插管困难,无法置入支架的情况,未置入胰管支架者胰腺炎发生率明显升高(81.8% vs. 32.1%,P=0.007)。胰腺炎发生原因可能为胰液流出受阻,胰管中存在异物,注射造影剂,乳头切除和(或)括约肌切开期间电流损伤。本组未置入胰管支架者是因胰管插管困难,不除外由于插管操作损伤乳头或胰管,从而诱发胰腺炎。
本组术后病理为癌的20例中,3例失访,2例外科手术,1例术后14个月发现复发后外科手术,其余14例随访3~102个月,中位数21个月,未见肿瘤复发或转移。但考虑到部分患者内镜随访的依从性较差,内镜随访期间活检准确率较低,对于病理为癌且切缘阳性者仍建议外科手术。因外科手术创伤较大,部分患者和家属拒绝手术,还有部分患者因手术禁忌不适宜外科手术,这部分患者应进行密切的内镜随访,观察切缘变化及多点取活检,警惕复发或转移,必要时完善影像学检查。对于病理为癌且切缘阴性者,可进行密切的内镜随访。
综上所述,在EP术中预防性夹闭创面可明显减少术后延迟出血,且不增加发生其他并发症的风险。但本研究例数尚少且为回顾性研究,此法的安全性尚待进一步扩大样本量和进行前瞻性长期随访研究验证。

