子宫内膜异位症患者术后盆底肌损伤的影响因素分析
张利珍,赵倩,曹婷婷
(郑州大学第一附属医院 妇科,河南 郑州 450052)
子宫内膜异位症是妇科常见病与多发病,该病的发生与免疫、遗传及其他原发疾病密切相关,患者发病后多表现出痛经、月经异常及性交疼痛等症状,疾病发生进展后还可能导致患者丧失生育功能[1]。既往研究[2]认为,子宫内膜异位症患者的年龄、孕次、肥胖度及并发疾病均可能导致术后盆底肌损伤。基于此,本研究分析子宫内膜异位症患者术后盆底肌损伤的影响因素,现报道如下。
1 资料与方法
1.1 一般资料选取2019年9月至2021年9月我院收治的60例子宫内膜异位症患者为研究对象。患者年龄23~55岁,平均(37.41±5.28)岁;病程1~6年,平均(3.16±0.39)年。纳入标准:①符合《子宫内膜异位症的诊治指南》[3]中相关诊断标准;②入院后接受临床症状、常规查体及影像学等检查确诊;③对研究知情且自愿签署知情同意书。排除标准:①机体多器官严重功能障碍者;②合并其他危急重症需立即进行治疗者;③合并盆底功能障碍性疾病等其他妇科疾病者;④合并恶性肿瘤疾病者;⑤配戴心脏起搏器等金属植入物者;⑥研究开展前1个月有激素类药物治疗史者;⑦病历资料缺失者。
1.2 研究方法所有患者入院后均进行临床资料数据统计,包括年龄、病程、孕次、产次、美国生殖医学学会(American Society for Reproductive Medicine,ASRM)分期、内异症类型、合并子宫腺肌病、合并糖尿病、合并高血压、手术方式、宫腹腔手术史、后穹窿触痛结节及术后盆底功能锻炼等临床情况。根据患者术后是否发生盆底肌损伤分为发生组与未发生组,比较两组上述指标数据的差异。术后通过PHENⅨU8神经肌肉刺激治疗仪测定盆底肌力:盆底肌肉Ⅰ类肌纤维,收缩持续0~5 s,肌力分别为0~Ⅴ级,正常肌力维持5 s或以上;盆底肌肉Ⅱ类肌纤维,收缩持续0~5次,对应肌力为0~Ⅴ级;两类肌纤维肌力≤3级为异常。
1.3 统计学处理使用SPSS 21.0统计软件处理数据。计量资料以±s表示,采用t检验;计数资料以n(%)表示,采用χ2检验;将单因素分析有统计学意义的项目纳入多因素Logistic回归模型进行分析;P<0.05为差异有统计学意义。
2 结果
2.1 盆底肌损伤发生率本组60例患者术后11例出现不同程度盆底肌损伤,发生率为18.33%。
2.2 单因素分析单因素分析显示,子宫内膜异位症患者术后盆底肌损伤的发生与年龄、ASRM分期、内异症类型、合并子宫腺肌病、宫腹腔手术史、后穹窿触痛结节及术后盆底功能锻炼相关(P<0.05)。见表1。
表1 子宫内膜异位症患者术后盆底肌损伤的单因素分析[±s,n(%)]
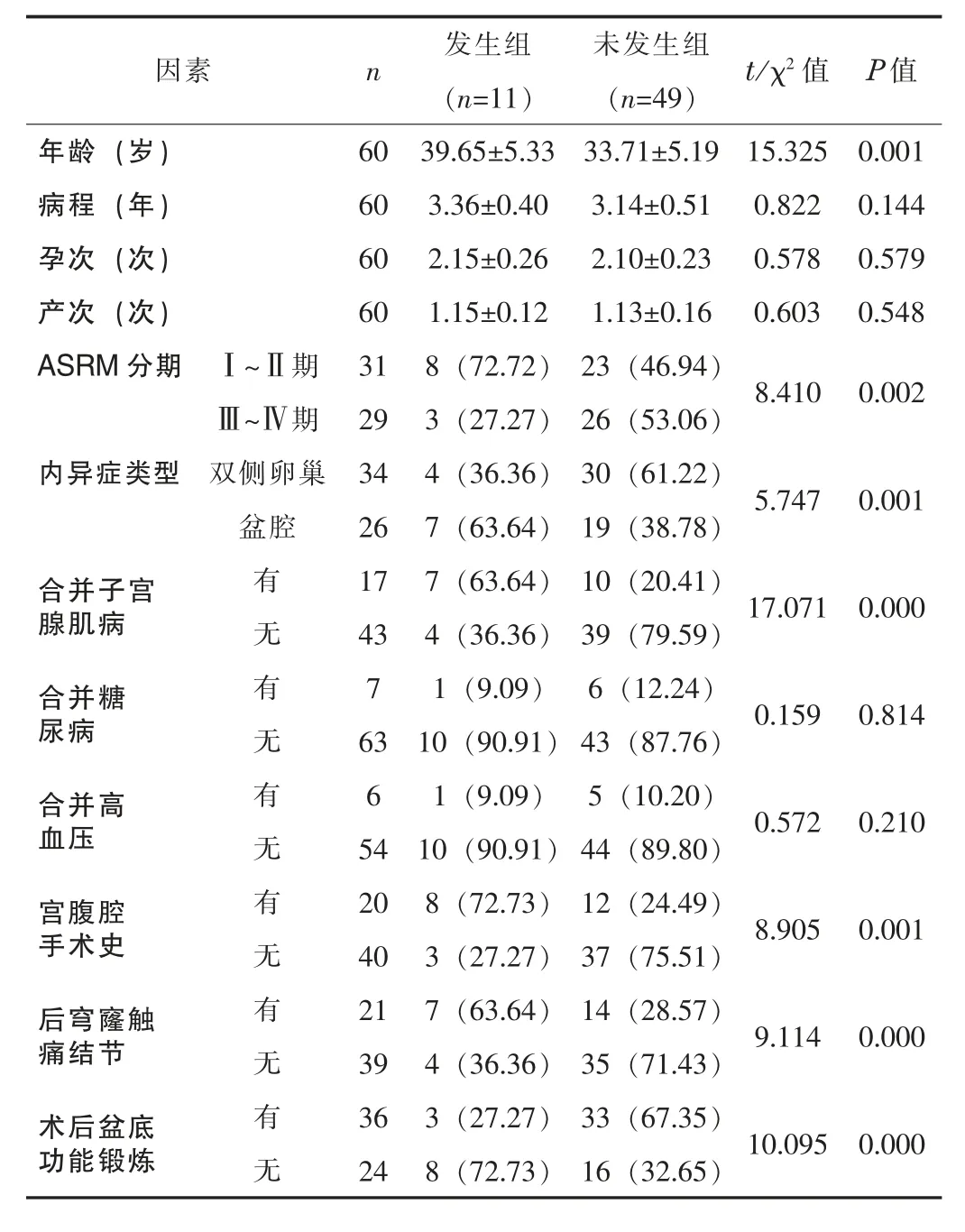
表1 子宫内膜异位症患者术后盆底肌损伤的单因素分析[±s,n(%)]
因素 n 发生组(n=11)未发生组(n=49) t/χ2值 P值年龄(岁) 60 39.65±5.33 33.71±5.19 15.325 0.001病程(年) 60 3.36±0.40 3.14±0.51 0.822 0.144孕次(次) 60 2.15±0.26 2.10±0.23 0.578 0.579产次(次) 60 1.15±0.12 1.13±0.16 0.603 0.548 ASRM分期 Ⅰ~Ⅱ期 31 8(72.72) 23(46.94) 8.410 0.002Ⅲ~Ⅳ期 29 3(27.27) 26(53.06)内异症类型 双侧卵巢 34 4(36.36) 30(61.22) 5.747 0.001盆腔 26 7(63.64) 19(38.78)合并子宫腺肌病有 17 7(63.64) 10(20.41) 17.071 0.000无 43 4(36.36) 39(79.59)合并糖尿病有 7 1(9.09) 6(12.24) 0.159 0.814无 63 10(90.91)43(87.76)合并高血压有 6 1(9.09) 5(10.20) 0.572 0.210无 54 10(90.91)44(89.80)宫腹腔手术史有 20 8(72.73) 12(24.49) 8.905 0.001无 40 3(27.27) 37(75.51)后穹窿触痛结节有 21 7(63.64) 14(28.57) 9.114 0.000无 39 4(36.36) 35(71.43)术后盆底功能锻炼有 36 3(27.27) 33(67.35) 10.095 0.000无 24 8(72.73) 16(32.65)
2.3 多因素Logistic分析多因素Logistic分析结果显示,年龄大、盆腔内异症、合并子宫腺肌病、宫腹腔手术史、后穹窿有触痛结节及术后无盆底功能锻炼是子宫内膜异位症患者发生术后盆底肌损伤的独立危险因素(P<0.05)。见表2。
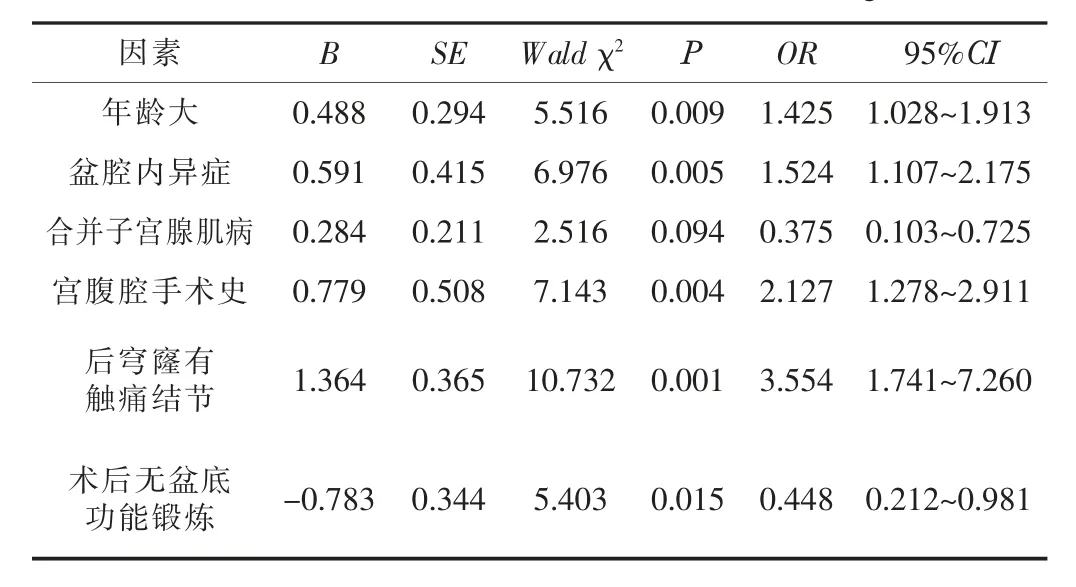
表2 子宫内膜异位症患者术后盆底肌损伤的多因素Logistic分析
3 讨论
本研究中子宫内膜异位症患者术后盆底肌损伤发生率为18.33%,单因素和多因素Logistic回归分析显示,年龄大、盆腔内异症、合并子宫腺肌病、宫腹腔手术史、后穹窿有触痛结节及术后无盆底功能锻炼是子宫内膜异位症术后盆底肌损伤发生的独立危险因素(P<0.05)。从结果看,年龄是子宫内膜异位症患者术后盆底肌损伤的重要影响因素。原因是随着年龄增长,女性的卵巢功能逐步下降,体内雌激素分泌水平降低,而内异症作为雌激素依赖性疾病,年龄较大患者术后体内雌激素水平降低,使残余病灶萎缩或消失,因此术后更易出现功能损伤[4]。研究[5]认为,子宫内膜异位症患者年龄增长后盆底自我修复能力减弱,手术治疗后可能出现明显的盆底肌损伤,该过程具有进展性且不易恢复。因此,针对高龄患者手术治疗时需注重手术操作,并在术后予以相应的康复治疗干预。子宫内膜异位症ASRM分期增加,会使患者盆底肌长期处于异常状态,易导致损伤情况发生,手术治疗后患者症状改善,但盆底肌损伤现状未发生改变,需采取康复治疗措施。宫腹腔手术史是引起内异症术后盆底肌损伤的危险因素,这可能与既往宫腔操作可导致经血逆流、种植等有关[6]。因此,应尽可能减少人工流产、宫腔镜检查、剖宫产等操作,确需操作也要遵循无菌原则,避免引起医源性盆底肌损伤的发生。合并子宫腺肌病是术后盆底肌损伤的独立危险因素,原因可能是子宫腺肌病内膜腺体表面产生大量巨噬细胞对生理功能造成影响。后穹隆触痛结节多提示异位子宫内膜位于解剖位置较深的直肠阴道隔中,该位置异位手术处理难度极大,多难以彻底清除异位病灶,手术不易操作,易造成盆底肌损伤。另外,盆底功能锻炼是妇科术后盆底肌力受损的保护因素。凯格尔运动训练通过主动收缩盆底肌、刺激肌肉神经、改善盆底肌力促进盆底肌损伤的恢复。在术后遵医嘱进行盆底功能锻炼可促进盆底组织局部血液循环,增强盆底肌纤维肌力及盆底肌群支持张力,对盆底肌损伤具有较好的防治效果。
综上所述,子宫内膜异位症术后盆底肌损伤的发生与患者年龄、盆腔内异症、子宫腺肌病、宫腹腔手术史、后穹窿触痛结节及术后盆底功能锻炼密切相关,临床应针对相关因素进行积极干预,以降低患者术后盆底肌损伤发生风险。

