子宫内膜厚度预测IVF-ET妊娠结局的Meta分析
华蓬勃,杨怡卓,胡家芳,彭红梅*
(1.北京市门头沟区妇幼保健院,北京 102300;2.中国人民解放军总医院第一医学中心,北京 100039;3.北京京煤集团总医院,北京 102300)
体外受精-胚胎移植(IVF-ET)是最常使用的辅助生殖技术(ART)方式,但每个移植周期的成功妊娠率高低不等,虽近年来呈整体上升趋势,但仍不够理想。影响IVF-ET妊娠结局的因素有很多,如子宫内膜容受性、年龄、胚胎质量等[1]。既往有研究证明胚胎质量可独立预测IVF-ET妊娠结局[2],年龄亦是IVF-ET妊娠结局的重要预测因素[3]。子宫内膜容受性在临床上一般通过超声检查评估,包括子宫内膜厚度、体积、形态以及子宫内膜下血流等[4],其中内膜厚度为评估子宫内膜容受性的重要参数之一。既往有很多关于子宫内膜与IVF-ET妊娠结局之间关系的研究,一些研究认为子宫内膜较薄与IVF-ET成功妊娠率呈负相关[1,5-6],而有些研究则认为内膜厚度与妊娠结局无明显关系[7-8]。子宫内膜薄是否与IVF-ET的成功率呈负相关,移植周期中遇到子宫内膜薄是否应该取消移植,以及内膜厚度为多少时建议取消周期等问题目前均无定论。因此,本研究对既往已发表的关于内膜厚度与妊娠结局关系的文献进行Meta分析,评估内膜厚度独立预测IVF-ET后妊娠结局的价值。
资料与方法
一、文献检索
通过计算机检索Pubmed及中国生物医学文献服务系统(SinoMed)数据库,从建库起截至2020年12月31日的所有文献。Pubmed检索使用以下检索式:[(‘endometrial thickness’or‘thin endometrium’or‘endometrial characteristics’or ‘endometrial stripe’ or ‘endometrial receptivity’ or ‘embryo implantation’) and(‘IVF’ or ‘IVF treatment’ or ‘ICSI’ or ‘infertility treatment’ or ‘assisted reproductive technology’)] and(‘pregnancy’ or ‘IVF outcomes’ or ‘live-birth rate’ or ‘clinical outcomes’)。SinoMed检索使用以下检索式:(“妊娠”或“IVF结局”或“活产率”或“临床结局”)和(“生殖技术,辅助”)和(“子宫内膜厚度”或“子宫内膜薄”或“子宫内膜特征”或“子宫内膜类型”或“子宫内膜容受性”)。
纳入标准:(1)所有人群均接受IVF-ET或ICSI治疗;(2)均为观察性研究、前瞻性队列研究或回顾性队列研究;(3)子宫内膜厚度与IVF妊娠结局相关分析。排除标准:(1)重要信息不完整、无法获取全文、数据不全、无法提供需要的有效数据的文献;(2)研究对象包括合并宫腔内异常(如子宫内膜息肉、粘膜下肌瘤、恶性肿瘤等)的女性;(3)系统综述、Meta分析及个案报道;(4)纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)评分<5分的文献。
二、文献的质量评价及资料提取
由2名研究者根据相同的检索策略及纳入、排除标准独立进行文献筛选、信息提取和文献质量评价等,如遇意见不统一时由第3名研究者协助判别。提取的资料包括第一作者的姓名、发表年限、国家、样本量、研究类型、平均年龄、移植周期数、移植胚胎类别、移植类型、卵巢刺激方案等。
所有纳入研究均由2名研究者采用NOS文献评价质量量表进行评分,如遇分歧时由第3名研究者协助裁定。
三、统计分析
采用RevMan(5.4版)软件进行Meta分析。先对纳入研究进行异质性检验,检验水准为“α=0.1”。若各研究结果间无统计学异质性(P>0.1,I2<50%),采用固定效应模型进行Meta分析;若各研究结果间存在统计学异质性(P<0.1,I2≥50%),则采用随机效应模型进行Meta分析,分析产生异质性的原因,并对相关因素进行亚组分析。计数资料采用比值比(OR)为疗效分析统计量,各效应量均给出其95%可信区间(95%CI)。分别以内膜厚度7 mm、8 mm为截断值进行Meta分析,对各个研究OR的权重用一条受试者工作特征曲线(ROC)表示,即集成ROC(SROC)曲线,分析每个截断值的灵敏度和特异度并计算曲线下面积(AUC),评估其预测妊娠率的准确性。
结 果
一、文献检索结果及纳入研究基本特征
本文共检索16 017篇文献,按照纳入和排除标准筛选文献后,共纳入18篇研究[1,6,8-23],其中回顾性队列研究17篇,前瞻性队列研究1篇,文献筛选流程见图1,纳入研究的基本特征详见表1。

图1 文献筛选流程
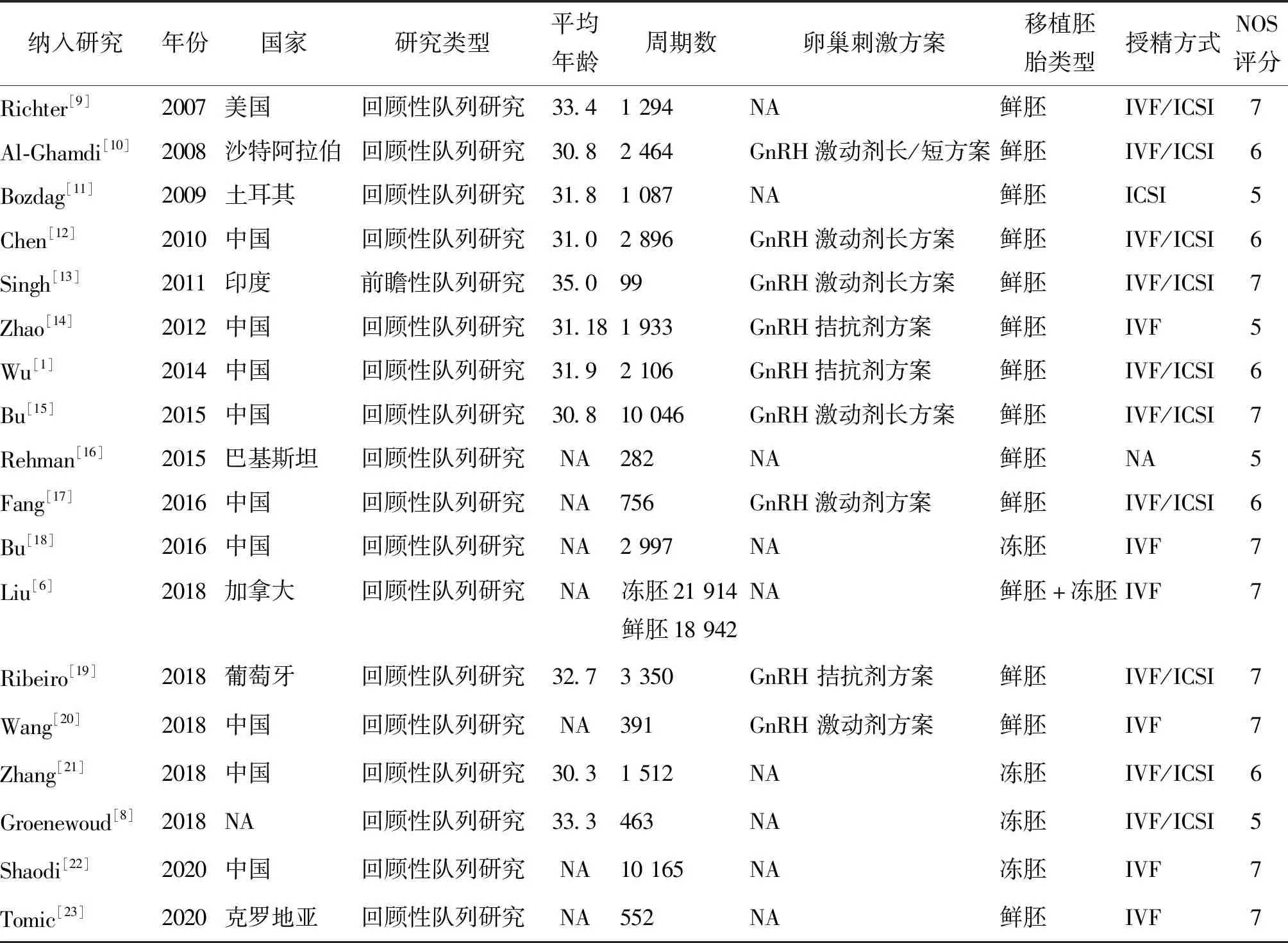
表1 纳入研究的基本特征及质量评价
二、纳入研究的质量评价
对最终纳入Meta分析的18个研究均采用NOS文献评价质量量表进行评分,其中NOS评分≥6分的研究14篇,NOS评分5分的研究4篇,认为纳入研究的内容可靠,总体质量较好。
对以内膜厚度7 mm为截断值、临床妊娠率为结局的研究进行发表偏倚评价,结果显示,漏斗图两侧分布大致对称,提示发表偏倚较小(图2)。考虑到以内膜厚度8 mm为截断值的研究数据大部分和内膜厚度7 mm为截断值的数据有重叠,故未再单独行偏倚分析。

图2 文献发表偏倚的漏斗图
三、以内膜厚度7 mm为截断值的Meta分析结果
1.内膜厚度与妊娠率之间的关系:以内膜厚度7 mm为截断值时,共14个研究[1,6,8-12,14,17,19-23]分析了其与妊娠率的关系(其中文献6的患者进行了鲜胚和冻融胚胎移植)。异质性分析结果显示P=0.000 9、I2=62%,提示存在较大的异质性,按照移植胚胎类型(新鲜胚胎和冻融胚胎)进行亚组分析,共11项研究[1,6,9-12,14,17,19-20,23]进行新鲜胚胎移植,结果显示内膜厚度≥7 mm者与<7 mm者相比,妊娠率显著升高[OR=2.28,95%CI(1.73-3.01),P<0.000 01,I2=48%]。共4项研究[6,8,21,22]进行冻融胚胎移植,结果亦显示内膜厚度≥7 mm者妊娠率显著高于<7 mm者[OR=1.82,95%CI(1.27-2.62),P=0.001,I2=83%],但存在较大的异质性,考虑与此4项研究的卵巢刺激方案不同有关,但研究原文中均未详细叙述卵巢刺激方案,无法再进行亚组分析(图3)。

图3 子宫内膜厚度与妊娠率关系的森林图
2.内膜厚度与活产率或持续妊娠率之间的关系:以内膜厚度7 mm为截断值时,共9个研究[1,6,8-9,15,19-22]分析了其与活产率或持续妊娠率的关系(其中文献6的患者进行了鲜胚和冻融胚胎移植),异质性分析结果显示P=0.001、I2=67%,可能存在较大的异质性。按新鲜胚胎及冻融胚胎进行亚组分析,共6项研究[1,6,9,15,19-20]进行鲜胚移植,结果显示内膜厚度≥7 mm者活产率或持续妊娠率显著高于<7 mm者[OR=1.92,95%CI(1.64-2.24),P<0.000 01,I2=10%]。共4项研究[6,8,21-22]进行冻融胚胎移植,结果亦显示内膜厚度≥7 mm者活产率或持续妊娠率显著高于<7 mm者[OR=2.23,95%CI(1.44-3.46),P=0.000 3,I2=85%],但存在较大的异质性,考虑与此4个研究的卵巢刺激方案不同有关,因原文中未对相关内容进行详述,无法再行亚组分析(图4)。
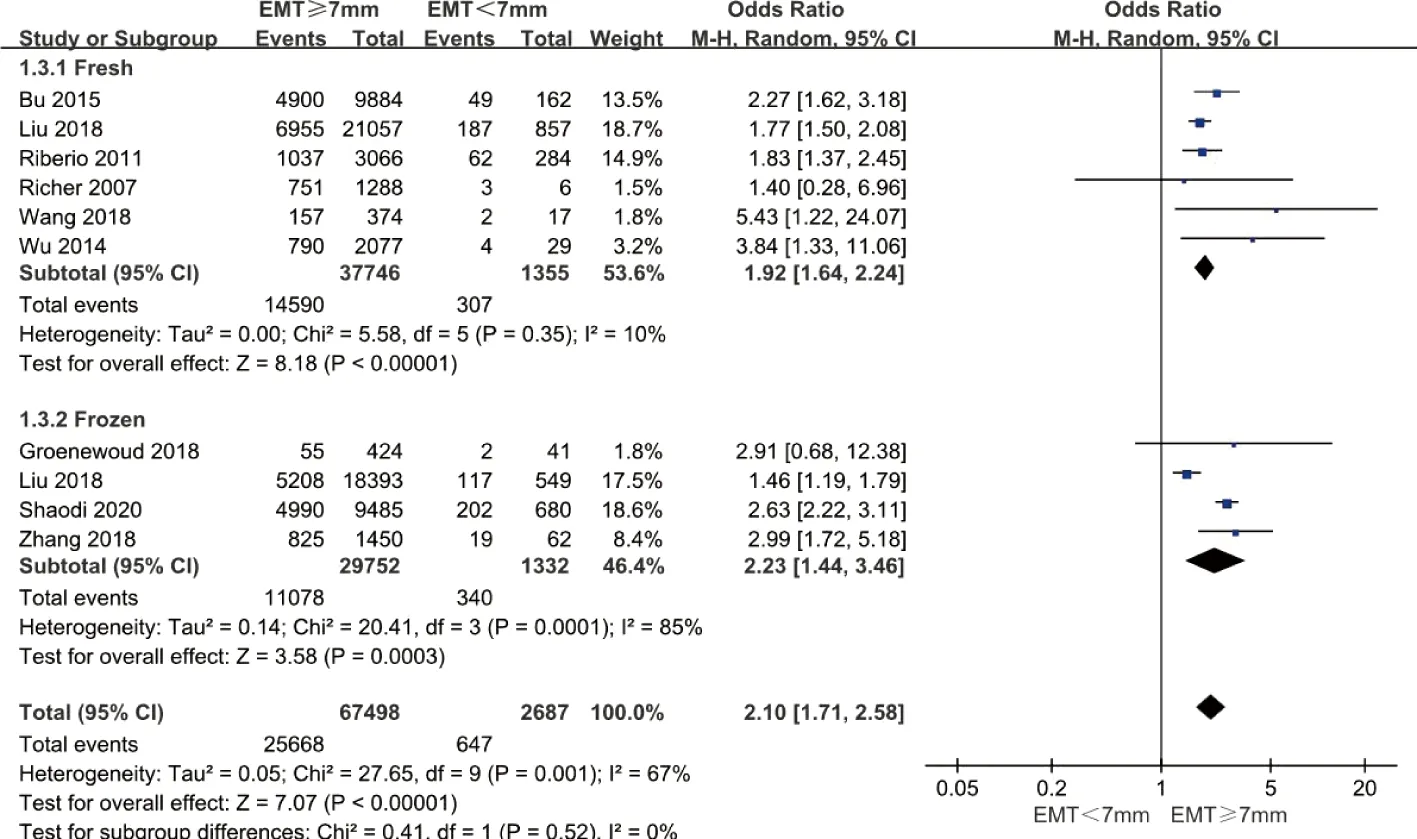
图4 内膜厚度与活产率或持续妊娠率关系的森林图
3.内膜厚度与流产率之间的关系:以内膜厚度7 mm为截断值时,共10个研究[1,6,8-9,12,19,20-23]分析了其与流产率的关系(其中文献6的患者进行了鲜胚和冻融胚胎移植),异质性分析结果显示P=0.1、I2=37%,存在轻度异质性,采用固定效应模型进行效应量合并。结果显示内膜厚度≥7 mm者流产率显著低于<7 mm者[OR=0.71,95%CI(0.60-0.83),P<0.000 1]。按新鲜胚胎及冻融胚胎进行亚组分析,共7项研究[1,6,9,12,19-20,23]进行鲜胚移植,结果显示内膜厚度≥7 mm者与<7 mm者相比,流产率无显著性差异[OR=0.80,95%CI(0.63-1.02),P=0.07,I2=0%],不存在异质性。共4项研究[6,8,21-22]进行冻融胚胎移植,结果显示内膜厚度≥7 mm者流产率显著低于<7 mm者[OR=0.64,95%CI(0.51-0.79),P<0.000 1,I2=62%],存在较大的异质性,考虑与此4个研究的卵巢刺激方案不同有关,因原文中未对相关内容进行详述,无法再行亚组分析(图5)。

图5 内膜厚度与流产率关系的森林图
四、以内膜厚度8 mm为截断值时的Meta分析总结
评价以内膜厚度8 mm为截断值时,其与妊娠率、活产率、持续妊娠率及流产率之间的关系,因数据较多未再单独展示森林图,仅以表格形式对Meta分析后的数据进行总结。相关数据显示,内膜厚度≥8 mm者的妊娠率、活产率或持续妊娠率均显著高于内膜厚度<8 mm者,流产率显著低于内膜厚度<8 mm者。按不同移植胚胎类型进行亚组分析后,鲜胚移植或冻融胚胎移植周期中,内膜厚度≥8 mm者的妊娠率、活产率或持续妊娠率均显著高于内膜厚度<8 mm者,流产率显著低于内膜厚度<8 mm者,但异质性仍较高(I2>50%)(表2)。

表2 以内膜厚度8 mm为截断值时内膜厚度与妊娠结局的关系
五、SROC曲线汇总子宫内膜厚度预测IVF-ET后妊娠结局的价值
以内膜厚度7 mm为截断值时,纳入研究12个[1,6,8-12,14,17,19-20,23](因绘制SROC曲线需内膜厚度的详细数值,故仅给出内膜厚度范围的文献未纳入),预测IVF-ET后妊娠结局的灵敏度为0.99[95%CI(0.97-0.99)],特异度为0.04[95%CI(0.02-0.07)],AUC为0.62[95%CI(0.58-0.66)](图6A)。以内膜厚度8 mm为截断值时,纳入研究9个[1,6,9-10,12-13,17,21,23],预测IVF-ET后妊娠结局的灵敏度为0.96[95%CI(0.92-0.98)],特异度为0.10[95%CI(0.05-0.19)],AUC为0.70[95%CI(0.66-0.74)](图6B)。内膜厚度8 mm较7 mm预测妊娠结局的灵敏度低,特异度高。但无论内膜厚度为7 mm或8 mm,AUC提示其独立预测临床妊娠结局的价值较低。

A:以内膜厚度7 mm为截断值时的SROC曲线;B:以内膜厚度8 mm为截断值时的SROC曲线。图6 内膜厚度预测IVF-ET后妊娠结局的SROC曲线
讨 论
子宫内膜厚度和IVF-ET妊娠结局之间的关系仍没有统一观点,有研究认为子宫内膜厚度不能预测临床妊娠结局[8];有学者认为子宫内膜较薄但卵巢正常反应者,IVF-ET后妊娠率并没有明显降低[7];有的研究则认为对于卵巢不同反应患者,子宫内膜薄对持续妊娠率有不利影响[15];还有观点认为子宫内膜厚度可以独立预测妊娠结局,内膜厚度>7 mm者妊娠结局更佳[23]。本研究以内膜厚度7 mm和8 mm为截断值进行分析,结果显示内膜厚度<7 mm(或8 mm)者IVF-ET后妊娠率、活产率及持续妊娠率均显著降低,流产率显著升高。子宫内膜薄影响妊娠结局的机制目前尚不清楚。Casper[24]研究认为,子宫内膜厚度<7 mm时,可能提示功能层变薄或不存在,此时植入胚胎将更靠近基底层内膜,基底层内膜中的氧浓度较高,不利于胚胎种植。有的研究认为随着子宫内膜厚度的增加,妊娠率及活产率升高,但子宫内膜厚度<7 mm时,妊娠率可维持在35%~50%不等,不是必须取消移植周期[9,11]。本研究纳入的文献中,子宫内膜厚度<7 mm者,IVF-ET后妊娠率波动在1.4%~66.7%之间,因每个研究卵巢刺激方案、移植胚胎类型、平均年龄、胚胎质量和卵巢反应性等均不相同,混杂因素较多,使得妊娠率差异较大。
一般认为,子宫内膜薄的患者,临床妊娠率及活产率更低,临床上常取消该周期移植。但本研究中,从内膜厚度7 mm及8 mm两个不同的截断值预测IVF-ET后妊娠结局的SROC曲线看出,子宫内膜厚度独立预测临床妊娠结局的价值较低,在实际工作中应综合具体情况来进行临床决策,判断是否继续本周期移植。
但本研究仍存在一些局限性:(1)子宫内膜薄在所纳入的研究中定义不统一,且使用了不同的临界值,因此本研究选择了内膜厚度≤7 mm及≤8 mm两个截断值;但是超声检查可能在一定程度上受到各种因素的影响,如检查者的主观判断、不同超声设备存在的客观差异以及监测子宫内膜厚度的时机等,导致子宫内膜厚度的测量值结果不一致。(2)纳入的部分研究存在卵巢刺激方案不同、胚胎质量无详细记录、患者年龄无详细记录等,混杂因素较多。(3)因纳入的部分研究未涉及卵巢刺激方案,故未对其进行亚组分析,可能影响最终结论。
综上所述,子宫内膜厚度独立预测妊娠结局的价值较低,临床工作中对于内膜较薄的患者是否应取消移植周期需综合判断;且后续仍需更多的高质量随机对照试验对内膜厚度独立预测IVF-ET后妊娠结局的价值加以探讨。

