老年阻塞性睡眠呼吸暂停低通气综合征与高血压的相关性分析
宋素莉 张娟 王萍
(北京市延庆区医院,北京,102100)
老年阻塞性睡眠呼吸暂停低通气综合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)作为临床医学上的常见疾病,主要是患者睡眠呼吸障碍所致,其主要症状是夜间打鼾、呼吸暂停、睡眠片段化,日间疲乏、嗜睡,影响全身多个器官的正常运作[1]。有研究表明,老年OSAHS是排除了遗传、吸烟等因素之外的高血压主要危险因素,且老年OSAHS和高血压之间存在密切相关性,也就是说老年OSAHS和高血压往往是同时存在的,老年患者因为咽部软组织松弛和脂肪沉积变化极大程度上增加老年OSAHS的患病概率[2]。本院选取老年鼾症患者96例作为研究对象,分析老年OSAHS与高血压的相关性,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2020年1月北京市延庆区医院呼吸内科收治的老年鼾症患者96例作为研究对象,对所有患者实施多导睡眠仪检查,基于睡眠呼吸暂停低通气指数以及夜间最低血氧饱和度数值划分为4组,分别是单一鼾症组、OSAHS轻度组、OSAHS中度组与OSAHS重度组,每组24例,年龄66~78岁,平均年龄(68.20±5.39)岁。一般资料经统计学分析,差异无统计学意义(P>0.05),具有可比性。本研究经过我院伦理委员会批准并经患者及其家属知情同意。
1.2 纳入标准 1)符合《中华医学会呼吸睡眠呼吸病学文件研究》中OSAHS的诊断标准[3];2)患者家属知晓本研究且自愿加入后签署知情同意书;3)患者为首次发病,无既往失眠病史;4)符合世界卫生组织公布的高血压指南[4],患者没有进行抗高血压药物治疗,收缩压数值大于等于140 mm Hg(1 mm Hg=0.133 kPa),舒张压数值大于等于90 mm Hg。
1.3 排除标准 1)排除伴随肝肾功能障碍的患者与血液系统疾病患者;2)排除精神类疾病以及认知障碍者;3)排除依从性较差且不能对其进行随访者。
1.4 分析方法 通过多导睡眠监测仪监督患者夜间连续7 h的睡眠呼吸情况,了解患者呼吸现象、脉搏现象、打鼾现象、血氧饱和度、睡眠呼吸暂停低通气指数(Apnea Hypopnea Index,AHI)与口鼻气流现象。密切观察患者睡眠呼吸紊乱变动情况,包含呼吸暂停低通气数值、氧减饱和数值与血氧饱和度数值,且呼吸暂停低通气数值和氧减饱和数值通过患者每小时睡眠出现的呼吸暂停低通气与氧减饱和次数获取。对这些患者使用汞柱式台式血压计获取血压数据[5],记录右上臂肱动脉血压信息,统计平均值。利用台式血压计在当日22:00与第2天8:00时对患者右上臂肱动脉血压数值进行记录,监督患者睡觉之前和睡醒之后的收缩压与舒张压变化,血压值是2次结果的平均值。在引导患者测量血压之前注意安静,休息10 min[6]。给患者使用多导睡眠仪监测之前禁止患者摄入含有咖啡因类饮料,也不可使用镇静药物,避免降低监测结果的准确性。
1.5 观察指标 统计呼吸暂停综合征组与单一鼾症组患者晨起时血压,包含收缩压与舒张压,并统计患者氧减数值[7],对比患者高血压发生率,明确老年OSAHS和高血压的关系。单一鼾症组是指患者有夜间打鼾情况,没有呼吸不规则和睡眠被憋醒的症状;呼吸暂停低通气综合征组是指患者白天疲乏、夜间多次打鼾,重复产生呼吸暂停情况,睡眠中经常出现被憋醒的症状[8],检查时往往有上气道结构疾病导致的气道狭窄,多导睡眠图仪监测患者每个夜间连续7 h睡眠期间出现低通气呼吸暂停大于30次,比如堵塞性呼吸暂停现象,配合CT检查与MRI检查了解到患者上气道结构异常,被定义为老年OSAHS诊断条件[9]。基于监测数值进行分组。单一鼾症组患者睡眠呼吸暂停低通气次数<5次/h,呼吸暂停低通气综合征轻度组患者睡眠呼吸暂停低通气次数5~20次/h,呼吸暂停低通气综合征中度组患者睡眠呼吸暂停低通气次数21~40次/h,呼吸暂停低通气综合征重度组患者睡眠呼吸暂停低通气次数>40次/h。睡眠呼吸暂停低通气次数=(呼吸暂停次数+低通气次数之和)/睡眠时间。利用台式血压计测量患者右臂睡觉之前与睡醒之后的血压,包含收缩压与舒张压。

2 结果
2.1 各组患者一般资料比较 各组患者一般资料见表1。
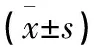
表1 各组各组患者一般资料比较
2.2 单一鼾症组与呼吸暂停低通气综合征组高血压产生情况比较 OSAHS轻度组、OSAHS中度组与OSAHS重度组患者共计72例,伴随高血压患者有38例,占比52.78%,单一鼾症患者24例,伴随高血压患者有3例,占比12.50%,单一鼾症组患者伴随高血压的产生率小于鼾症伴随不同程度的呼吸暂停低通气综合征组,组间比较差异均有统计学意义(P<0.05)。见表2。

表2 单一鼾症组与呼吸暂停低通气综合征组 高血压产生情况比较[例(%)]
2.3 呼吸暂停低通气综合征患者和血压的相关性分析 经晨起多导睡眠仪监测患者血压,晨起单一鼾症组患者收缩压数值平均(130.36±8.12)mm Hg,舒张压数值平均(71.72±8.35)mm Hg,鼾症伴随不同程度呼吸暂停低通气综合征患者的收缩压平均数值为(153.60±9.31) mm Hg,舒张压平均数值为(96.99±9.64)mm Hg,均大于单一鼾症患者组,各组间比较差异均有统计学意义(均P<0.05)。见表3。
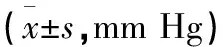
表3 呼吸暂停低通气综合征患者和血压的 相关性分析
3 讨论
老年OSAHS的发生以及患者血压数值升高,与患者交感神经过度激活、胰岛素抵抗、氧化应激等因素相关,炎症介质对机体血管壁会产生持续化的刺激,造成一些老年OSAHS患者在晨起时血压数值升高。多种炎症介质,如血清白细胞介素-8、高血清肿瘤坏死因子α水平以及低血清Salusin-α水平等,促使患者伴随高血压症状[10]。老年OSAHS患病概率较大,本研究结果发现:OSAHS(轻、中、重)度组患者共计72例,伴随高血压患者有38例,占比52.78%,单一鼾症患者24例,伴随高血压患者有3例,占比12.50%,单一鼾症组患者伴随高血压的发生率小于鼾症伴随不同程度的呼吸暂停低通气综合征组,各组间比较差异均有统计学意义(均P<0.05);晨起鼾症伴随不同程度的呼吸暂停低通气综合征患者收缩压、舒张压平均数值均大于单一鼾症患者组,各组间比较差异均有统计学意义(均P<0.05),表明老年OSAHS与高血压之间关联较大,应引起相关人员重视。另外老年OSAHS往往和高血压共同存在,减弱患者血压的昼夜节律,多种类型药物共同降低血压之后难以保障患者血压被理想控制,从而降低患者生命质量。
老年OSAHS以及高血压之间的关系相对紧密,大多数的老年患者主诉不够确切,反应有些迟钝,时常出现多病共存的现象;极少数患者由于夜间憋醒或者鼻咽部不舒适就诊,因此在临床中,老年OSAHS的诊断率并不高[11]。在具体治疗中,应尝试缓解患者的不良症状,治疗手段包含管理体质量或者进行外科手术,尤其是持续气道正压通气。相关文献表明,长时间持续气道正压通气能够最大程度地减少患者的不适感,有效减少患者呼吸暂停时间,调整患者身体的血氧饱和度,显著缓解患者临床症状。
综上所述,临床实践中深层次挖掘老年OSAHS的发病机制,不仅能调整患者的生活状态,还能降低多种并发症给患者生活带来的危害,所以医务工作者应全面分析老年OSAHS和高血压的关系,落实早预防、早诊断,一方面强调高血压药物运用的必要性,另一方面对老年OSAHS加以针对性诊治。
