实时动态血糖监测系统在初诊大理白族老年2 型糖尿病药物治疗患者中的临床应用
杨蕾 黎伟娟 闻海梅 胡学琴 陈晓云
HbA1c 是评估血糖控制情况的经典指标,但本身存在一定的局限性,对于糖尿病患者的个体化管理仍存在不足;血糖波动是评价血糖控制效果的指标之一,而且血糖波动与糖尿病慢性并发症的关系越来越受到重视[1]。因此,在实现患者HbA1c 达标的同时,实现血糖精细化管理的重要手段之一就是对血糖波动进行管理。我国老年糖尿病知晓率、诊断率和治疗率不高,血糖总体控制水平不佳[2]。大理地区白族老年糖尿病的控制水平亦不理想,总体达标率仅为26.06%[3],低于全国平均水平[4]。进入21 世纪以来我国人口老龄化快速进展,2018 年国家统计局公布的数据显示我国老年(≥60 岁)人口为2.4 亿。高龄老人是多种慢性病的高风险人群,据流行病学资料估计,糖代谢异常将影响我国1 亿老年人的晚年健康。糖尿病导致的危害减少生存时间,部分老年患者的生活质量还会因致残、智能障碍等因素大幅下降,糖尿病直接和(或)间接造成的机体损伤,已成为目前我国居民死亡的主要危险因素之一。老年人多病共存,多重用药情况不可避免且非常普遍,严重的不良药物-药物相互作用(ADI)可造成残疾或死亡。因此,临床上要密切关注老年人群多重用药的风险。老年2 型糖尿病的常规治疗多数是对初诊患者使用单独降糖药物治疗或使用胰岛素治疗,本研究通过比较地特胰岛素联合阿卡波糖治疗对初诊大理白族老年2 型糖尿病的临床疗效并观察其对胰岛功能的影响,并采用rt-CGMS 观察血糖波动的变化,旨在探讨更安全、简单、有效的老年2 型糖尿病的治疗方案。现报告如下。
1 资料与方法
1.1 一般资料 选择2018 年1~12 月在本院住院治疗的120 例初诊大理白族老年2 型糖尿病患者,按照随机数字表法分为观察组和对照组,每组60 例。两组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。纳入标准:①根据1999 年世界卫生组织(WHO)标准确诊的2 型糖尿病患者;②年龄≥60 岁;③HbA1c 7.5%~9.0%;④既往未接受过口服降糖药物或胰岛素治疗。排除标准:①1 型糖尿病及其他特殊类型糖尿病患者;②合并糖尿病急性并发症或严重的糖尿病慢性并发症患者;③近12 个月内发生过心肌梗死、脑梗死、严重的心律失常、心力衰竭、肝肾功能不全、甲状腺疾病等疾病患者;④合并使用其他影响糖代谢药物患者;⑤近期有严重感染患者;⑥恶性肿瘤、精神疾病患者。本研究获得大理白族自治州人民医院伦理委员会批准,患者或家属均签署知情同意书。
表1 两组患者一般资料比较(n,)
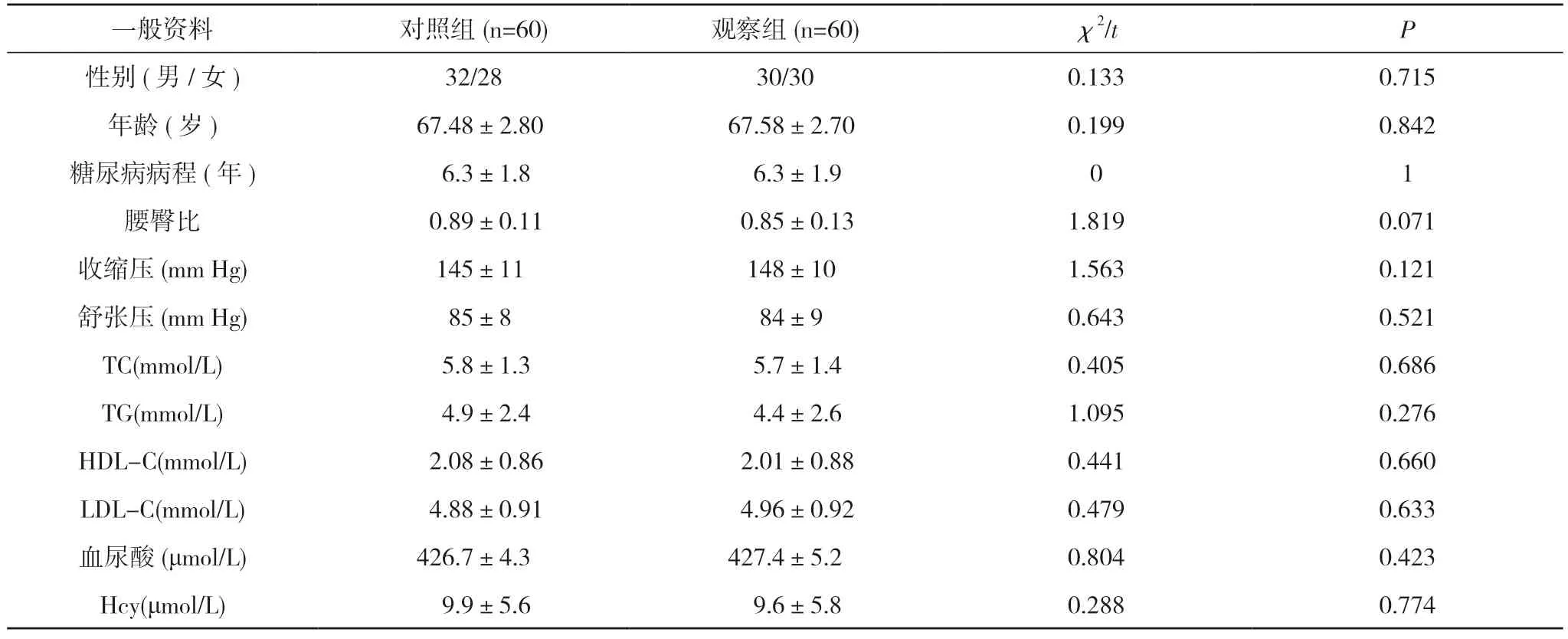
表1 两组患者一般资料比较(n,)
注:两组比较,P>0.05;1 mm Hg=0.133 kPa
1.2 方法 两组患者均给予常规糖尿病健康宣教、饮食及运动指导等生活方式干预,对合并症进行常规治疗,分别于入院时及治疗4、8、12 周时进行随访,必要时可增加随访次数。
对照组患者单用阿卡波糖(商品名:拜唐苹,拜耳医药保健有限公司,国药准字H19990205)进行治疗,首次剂量给予25 mg/次,以后逐渐增加剂量,最大剂量≤300 mg/d,持续治疗3 个月,治疗过程中根据患者复诊病情具体调整用药剂量。
观察组患者采用地特胰岛素[商品名:诺和平,诺和诺德(中国)制药有限公司,国药准字J20140107]联合阿卡波糖进行治疗。阿卡波糖用法用量同对照组;地特胰岛素起始剂量为0.1~0.2 IU/(kg·d),从第3 天开始根据患者空腹血糖水平调整胰岛素用量,每隔3 d 调整1 次,剂量增减幅度为2 IU/次,达到目标值后维持剂量持续治疗。
1.3 rt-CGMS 监测 监测系统由一次性血糖传感器(MQ-GS 型)、血糖发射器(MQ-TS 型)、血糖接收器(MQ-RS 型)、用户分析软件(MQ-RGMS 型)组成。血糖监测仪来自湖州美奇医疗器械有限公司(产品型号:RGMS-1,国械准注20173400694)。每3 分钟记录1 次血糖值,血糖值通过皮下传感电极传送至血糖接收器,连续监测 72 h,共 1440 个血糖检测结果,当血糖<3.9 mmol/L 或>11.1 mmol/L 时自动报警,操作方法为医务人员在患者上臂(三角肌下缘两横指)或腹壁(肚脐周围5 cm 外) 皮下植入一次性血糖传感器微型葡萄糖传感电极,有效接收距离为10 m,每日晨起及睡前测末梢微量血糖(参比血糖)输入血糖接收器。监测满72 h 后关闭并拆除传感器,通过血糖接收器的USB 口下载血糖数据进行分析。
1.4 观察指标 比较两组患者治疗前后体格及生化指标、胰岛功能指标、血糖波动指标及不良事件发生情况。
1.4.1 体格及生化指标 分别于基线及治疗12 周后进行各项检查,体格检查:身高、体重、BMI;生化检查:FPG、2 h PG、HbA1c。
1.4.2 胰岛功能指标 采用口服葡萄糖耐量试验(OGTT)、胰岛素及C 肽释放试验,计算HOMA-β、HOMA-IR,HOMA-IR=空腹胰岛素(FINS)×FPG/22.5,HOMA-β=20×FINS/(FPG-3.5)。
1.4.3 血糖波动指标 包括SDBG、LAGE、MAGE、MBG、PT11.1、PT3.9。其中,MAGE、SDBG 可由rt-CGMS 分析计算软件得出,MAGE 为去除所有幅度未超过1 个SDBG 的上幅波动后,根据第1 个有效波动的方向计算血糖波动幅度而得到的平均值;PT11.1、PT3.9、LAGE、MBG 可由rt-CGMS 软件直接得出。
1.4.4 不良事件 统计所有患者在临床研究期间发生的不良事件:①胃肠道反应、生命体征异常、心血管事件、实验室检查结果出现的异常;②低血糖事件:有自觉症状、有低血糖反应且血糖低于正常值下限;③严重低血糖:血糖值<2.8 mmol/L。
1.5 统计学方法 采用SPSS22.0 统计学软件对研究数据进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者治疗前后体格及生化指标比较 治疗前,两组患者FPG、2 h PG、HbA1c、BMI 比较差异无统计学意义(P>0.05)。治疗后,两组患者FPG、2 h PG、HbA1c、BMI 均较本组治疗前下降,差异具有统计学意义(P<0.05);观察组患者FPG、2 h PG、HbA1c 低于对照组,但BMI 高于对照组,差异具有统计学意义(P<0.05)。见表2。
表2 两组患者治疗前后体格及生化指标比较()

表2 两组患者治疗前后体格及生化指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.2 两组患者不良事件发生情况比较 治疗期间,对照组患者发生胃肠道反应15 例(25.00%),未予特殊处理,随着用药时间的延长,症状逐渐减轻;观察组患者发生胃肠道反应4 例(6.67%)。观察组患者胃肠道反应发生率低于对照组,差异具有统计学意义(P<0.05)。观察组中2 例(3.33%)患者晚餐前出现低血糖,表现为头昏、乏力、轻微出汗,进食后症状缓解;对照组未出现低血糖。两组患者低血糖发生率比较差异无统计学意义(P>0.05)。两组患者无严重低血糖事件、胰岛素过敏以及其他不良事件发生。
2.3 两组患者治疗前后胰岛功能指标比较 治疗前后,两组患者HOMA-β 组间比较差异均无统计学意义(P>0.05);治疗后,两组患者HOMA-β 均高于本组治疗前,差异具有统计学意义(P<0.05)。治疗前,两组患者HOMA-IR 比较差异无统计学意义(P>0.05);治疗后,两组患者HOMA-IR 均较本组治疗前降低,且观察组患者低于对照组,差异具有统计学意义(P<0.05)。见表3。
表3 两组患者治疗前后胰岛功能指标比较()

表3 两组患者治疗前后胰岛功能指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.4 两组患者治疗前后血糖波动指标比较 治疗前,两组患者MAGE、SDBG、LAGE、MBG、PT11.1、PT3.9 比较差异无统计学意义(P>0.05);治疗后,两组患者MAGE、SDBG、LAGE、MBG、PT11.1 均低于本组治疗前,差异具有统计学意义(P<0.05);两组患者PT3.9 与本组治疗前比较差异无统计学意义(P>0.05)。治疗后,观察组患者MAGE、SDBG、LAGE 均低于对照组,差异具有统计学意义(P<0.05);观察组患者MBG、PT11.1、PT3.9 与对照组比较差异无统计学意义(P>0.05)。见表4。
表4 两组患者治疗前后血糖波动指标比较()

表4 两组患者治疗前后血糖波动指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
3 讨论
老年2 型糖尿病有老年前诊断糖尿病和老年后新诊断糖尿病两种情况,后者占大多数,与前者比较,老年后新诊断糖尿病多表现为明显胰岛素抵抗及胰岛素代偿性高分泌,更多伴有心血管病风险因素[2]。老年2 型糖尿病以餐后血糖升高常见,特别是新诊断的患者。根据调查显示[5],大理地区白族老年2 型糖尿病年龄≥60 岁诊断为糖尿病的患者占68.48%,单纯糖耐量受损(IGT)占51.88%,空腹血糖受损(IFG)+IGT 占38.17%。在老年2 型糖尿病的治疗中,英国前瞻性糖尿病研究(UKPDS)和糖尿病控制与并发症试验(DCCT)的后续研究给予早期强化血糖控制获得“代谢记忆”的启示,多个研究均显示在糖尿病早期进行良好的血糖控制对患者有明显的后期获益[6,7]。因老年糖尿病患者多伴存更多心血管危险,因此早期更好的控制血糖,可以减少多重危害相叠加后给老年生活造成的负面影响。云南大理白族老年糖尿病流行状况严峻[5],发病率高达18.90%,而且90.00%的患者处于共病状态,常见的共病有脑梗死、高血压、慢性阻塞性肺疾病、慢性心力衰竭、高脂血症、高尿酸血症、高同型半胱氨酸血症、睡眠呼吸暂停低通气综合征等,处于共病状态的白族老年糖尿病患者血糖控制达标率仅为14.61%[5],远远低于大理地区总体达标率26.06%以及全国平均水平39.70%[4]因此,探讨大理地区新发白族老年糖尿病的安全并有益于控制多种代谢异常所致损害的治疗方案有重大临床意义。
在探讨老年糖尿病患者血糖控制的同时,“低血糖风险”备受关注。2018 版中国老年2 型糖尿病诊疗措施专家共识指出,新诊断或病程短的老年2 型糖尿病患者应首选α-糖苷酶抑制剂等6 类降糖药,单用或联用有条件控制血糖到正常水平也不发生严重低血糖;阿卡波糖作用机制是通过抑制肠道糖苷酶的活性,延缓对糖类食物的吸收,从而降低餐后血糖,且能改善其他降糖药的低血糖风险,对于中国老年2 型糖尿病患者更为适用[8]。阿卡波糖心血管评价(ACE)研究显示,阿卡波糖治疗糖尿病可一定程度地降低心血管风险[9];中国新诊断2 型糖尿病患者的随机对照试验(RCT)研究显示[10],阿卡波糖组HbA1c 降幅并不低于二甲双胍组。控制餐后高血糖对于HbA1c 达标非常重要,其与糖尿病微血管、大血管并发症发生风险呈正相关,具有重要的临床意义。胰岛素是最强效的降血糖药物,胰岛素抵抗的2 型糖尿病患者往往需要大剂量胰岛素,但需关注到其引发的低血糖和长期过量应用增加体重的副作用,特别是在老年人群当中应用时。也有研究显示[11,12],老年2 型糖尿病患者加用长效胰岛素可以得到同样的HbA1c 达标率,且不会增加低血糖的发生。与人胰岛素相比,胰岛素类似物发生低血糖的风险性相对低,同时有研究显示[13],口服药物疗效不佳是起始胰岛素治疗的主要原因,适时起始胰岛素治疗,对控制血糖有一定临床意义。该项研究通过单用阿卡波糖以及阿卡波糖联合地特胰岛素对新发大理白族老年2 型糖尿病进行对照试验,结果显示,治疗后,两组患者FPG、2 h PG、HbA1c、BMI 均较本组治疗前下降,且能够改善患者的胰岛功能与血糖波动情况,治疗有效,与国内的研究结果一致[11,14,15]。但该项研究同时发现,阿卡波糖联合地特胰岛素组改善胰岛功能及血糖波动更为明显。
胰岛素抵抗常见于老年人,很多老年人因共病状态还长期服用噻嗪类利尿剂等药物,都会导致、加重胰岛素抵抗,促进糖尿病的发生发展。另外,持续性高血糖状态对心血管及靶器官造成的损害已被大家普遍认同。近年有研究发现波动性高血糖与糖尿病慢性并发症存在密切关联,发生机制考虑为血糖波动可激活氧化应激反应,损伤内皮细胞,致使血管功能失调,提示干预血糖波动可减轻氧化应激与血管损伤;同时血糖波动可增加重症患者的不良结局[16]。因此,实现患者HbA1c 达标的同时应加强对血糖波动的管理,这也是实现血糖精细化管理的重要手段[1],临床上应重点关注餐后高血糖、胰岛功能差、使用胰岛素、低血糖风险高、老年2 型糖尿病人群。尽管自我血糖监测(SMBG)在一定程度上能够辅助糖尿病的管理,但是这种方法仍然有明显的局限性;而rt-CGMS 由生物传感技术和微电子技术组合用来连续监测组织液中葡萄糖浓度的仪器,由一次性血糖传感器、血糖发射器、血糖接收器及用户分析软件组成,通过葡萄糖感应器来间接反映血糖水平,可提供连续且可靠的全天血糖信息,了解血糖波动的趋势,发现隐匿性的高血糖和低血糖,并且可以实时显示即时血糖水平及血糖变化方向或速率的实时数值和图谱信息,同时具有高/低血糖警报/预警功能,有助于预防和及时处理高/低血糖;因此,将rt-CGMS 应用在使用胰岛素治疗的糖尿病患者中,可以降低HbA1c 水平,同时可以减少患者血糖波动,缩短患者处于低血糖和高血糖的时间,减少急慢性并发症的发生[17]。
该项研究发现,单用阿卡波糖较阿卡波糖联合地特胰岛素患者降低体重更为明显。人体进入老年时期后,一些老年患者能量摄入超标,表现为内脏脂肪增多,肌肉存量减少型肥胖;另有一些老年患者合并食欲减退、吞咽困难、各种失能影响食物消化过程,导致营养不良、衰弱及肌少症的发生。而以上情况为影响老年患者结局的主要负面因素,均可增加患者病死率、延长平均住院日、增加医疗耗费[18],本研究发现,单用阿卡波糖患者发生胃肠道反应15 例,明显多于阿卡波糖联合地特胰岛素患者,BMI 的下降也更为明显,考虑与患者需要血糖达标所需阿卡波糖剂量较大有关。因此临床上要尽早识别患者是否存在营养不良和营养风险,选择治疗方案前要进行衰弱以及肌少症的评估。
对患者的情况进行综合评估是制定老年2 型糖尿病个体化治疗方案的基础[19],包括了解患者的血糖控制水平、自身糖调节能力、是否有合并症、评估并发症和器官功能、自我管理水平,因此,有条件时应对患者进行胰岛功能以及血糖波动情况的检查,综合评估后为患者量身制定个体化治疗方案,基层医疗单位可根据自身实际条件进行部分评估,尽可能全面了解患者情况,才能有效实施个体化的治疗。在对患者总体管理策略和血糖控制目标值时,不仅要考虑老年患者的长期获益,更要关注老年患者的老年综合征等问题;同时,医生、药师、患者及其家属均应提高对安全用药的认识,最大限度减少多药联合治疗的药源性伤害。

