基于医护联合程序化的体位排痰方案应用于人工气道肺结核患者的效果
刘晓晓
(湖南省胸科医院,湖南 长沙 410000)
人工气道是肺结核合并呼吸衰竭患者的主要治疗方法,但长期的结核分枝杆菌感染使患者的气道结构发生异常改变,大量痰液及液化组织在气道内聚集,不利于痰液的排出。人工气道的建立也会影响患者的咳嗽、呼吸道湿化等功能,加重痰液的沉积,形成痰痂、痰栓等,造成气道感染、管壁塌陷等,因此积极有效的排痰方案具有重要的临床意义[1]。常规的排痰方案多由责任护士单独完成,存在医护合作不足、操作不规范、个人经验欠缺等不足,进而影响排痰效果。医护联合程序化是一种强调医护合作、程序化管理的临床工作模式,能有效促进医护合作,弥补护理人员的经验不足,提高操作的系统性与规范性,在人工气道肺结核患者中应用或许能起到一定的效果。因此,本研究基于医护联合程序化的体位排痰方案应用于人工气道肺结核患者的效果,现报道如下。
1 临床资料
1.1 一般资料 选取2019年8月至2021年4月湖南省胸科医院内七科收治的120例人工气道肺结核患者,使用随机数字表法将患者分为对照组和干预组,每组60例。对照组男38例,女22例;平均年龄(54.09±14.81)岁;平均动脉血氧分压(PaO2)(78.39±5.46)mm Hg(1 mm Hg≈0.133 kPa);平均动脉血二氧化碳分压(PaCO2)(55.78±3.35)mm Hg。干预组男40例,女20例;平均年龄(55.67±14.08)岁;平均PaO2(78.15±5.56)mm Hg;平均PaCO2(55.95±3.40)mm Hg。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究符合《赫尔辛基宣言》中相关伦理要求[2]。
1.2 诊断标准 符合《肺结核诊断标准(WS 288—2017)》中肺结核的诊断标准[3]。症状:咳嗽,咳痰,咯血,呼吸困难,发热,一般为低热,伴有乏力、盗汗、食欲减退、体质量减轻等。影像学诊断:胸部X线或胸部CT判断结核部位及是否为活动性结核。痰结核分枝杆菌检查:涂片显微镜检查阳性;结核分枝杆菌核酸检测阳性。
1.3 纳入标准 具有人工气道建立指征者;体位排痰能耐受者。
1.4 排除标准 影像资料不全者;合并有哮喘、气胸、心功能不全等疾病者;病情恶化者。
2 干预方法
2.1 对照组 采用常规体位排痰方案,由责任护士对患者进行气道湿化、体位引流、叩背、吸痰等常规排痰操作。干预7 d。
2.2 干预组 采用基于医护联合程序化的体位排痰方案,选择结核重症监护室护士长1名、护理组长2名、结核专科护士6名、结核专科医师2名组成医护联合程序化排痰小组。护理组长复制管理小组成员、协调工作,结核重症监护室护士长、结核专科医师负责制定排痰操作流程与培训,结核专科护士负责排痰方案的实施。排痰方案如下。①系统培训:组织小组全体成员进行排痰理论及操作的学习及培训,学习建立人工气道的意义、方法、适应证、禁忌证、常见并发症及预防措施、排痰的重要性等理论知识,培训排痰技术、手法等操作,所有小组成员须通过相关考核后方可进行临床工作。②共同评估:医护联合查房共同评估患者的生命体征、呼吸功能、痰量、痰液性状等,共同分析探讨优化排痰方案及相关禁忌证,以患者的康复为共同目标。③制订方案:医护人员共同探讨、交流,根据不同患者的个体情况确定排痰时间、方法、注意事项等。④方案实施:由责任护士对患者实施排痰操作,操作严格按照雾化-吸痰-体位引流-叩背-吸痰的顺序进行,不得擅自调整、删减操作步骤,操作期间由高资历的护士长进行监督与指导,确保排痰的规范性和有效性。雾化吸入:用0.9%氯化钠注射液10 mL稀释异烟肼注射液0.1 g行雾化吸入治疗20 min。体位排痰:根据患者的影像资料、肺部听诊等确定痰液蓄积部位,根据痰液蓄积部位向上、气道引流口向下的原则确定引流体位,引流顺序由上叶至下叶,根据引流原则选择半坐位、侧卧位、头低脚高等体位引流,有利于痰液随重力排出。引流期间使用机械振动排痰仪由外向内、自下而上缓慢叩击。⑤临床反馈:责任护士密切观察患者的生命体征、呼吸功能、痰量等指标,并做好病情记录,排痰操作结束后向医师反馈观察结果,医师根据观察情况、肺部听诊、影像学检查等指标对排痰效果进行评估,及时改进或调整排痰方案。⑥临床总结:每周组织开展1次临床工作汇报,分享本周排痰工作情况、患者病情恢复情况、案例讨论等,对实施效果较好的环节给予保持,对存在不足的地方进行反思,并提出改进方案。干预7 d。
3 疗效观察
3.1 观察指标及疗效评定标准 ①临床疗效。显效:生命体征平稳,呼吸通畅,喘息等症状彻底改善,气道分泌物减少,肺部啰音消失;有效:生命体征波动较小,呼吸基本通畅,喘息等症状明显改善,气道分泌物减少,肺部啰音减少;无效:生命体征波动较大,呼吸困难,喘息等症状无改善,气道分泌物未减少,肺部啰音明显。于干预后使用集痰装置统计24 h的排痰量。②生命体征指标。包括心率(HR)、呼吸频率(RR)、血氧饱和度(SaO2)。③呼吸功能指标。分别于干预前后检测患者的PaO2、PaCO2、氧合指数(OI)。④呼吸机相关性肺炎(VAP)发生率=干预后发生VAP的例数/总例数×100%。脱机成功率=撤机48 h后未再次插管的例数/总例数×100%。
3.2 统计学方法 使用SPSS 20.0统计软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以百分率(%)表示,采用χ2检验。P<0.05为差异具有统计学意义。
3.3 结果
(1)临床疗效及24 h排痰量比较 干预组排痰总有效率(83.33%)高于对照组(60.00%),差异有统计学意义(P<0.05)。见表1。干预组24 h排痰量为(28.58±8.16)m L,高于对照组的(15.99±5.69)m L,差异有统计学意义(P<0.05)。
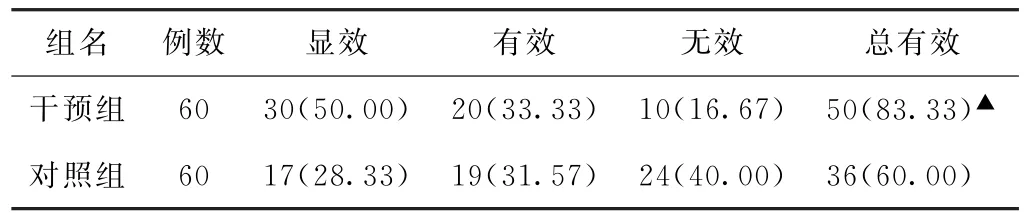
表1 两组人工气道肺结核患者临床疗效比较[例(%)]
(2)生命体征指标比较 干预前,两组患者HR、RR、SaO2比较,差异均无统计学意义(P>0.05)。干预后,两组患者RR低于治疗前,且干预组低于对照组,差异均有统计学意义(P<0.05);两组患者SaO2高于治疗组,且干预组高于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组人工气道肺结核患者干预前后生命体征指标比较(±s)

表2 两组人工气道肺结核患者干预前后生命体征指标比较(±s)
注:1.HR,心率;RR,呼吸频率;SaO2,血氧饱和度。2.与本组干预前比较,△P<0.05;与对照组干预后比较,▲P<0.05。
组别 例数 时间 HR(次/分) RR(次/分) SaO2(%)干预组 60 干预前 83.32±9.12 28.26±2.62 90.17±2.56干预后 83.45±8.80 21.08±2.35△▲ 94.58±2.25△▲对照组 60 干预前 84.49±9.98 28.49±3.01 89.98±2.26干预后 84.10±8.62 22.31±1.92△ 91.65±1.65△
(3)呼吸功能指标比较 干预前,两组患者PaO2、PaCO2、OI比较,差异均无统计学意义(P>0.05)。干预后,两组患者PaO2、OI均高于治疗前,且干预组均高于对照组,差异均有统计学意义(P<0.05);两组患者PaCO2低于治疗前,且干预组低于对照组,差异均有统计学意义(P<0.05)。见表3。
表3 两组人工气道肺结核患者干预前后呼吸功能指标比较(±s)

表3 两组人工气道肺结核患者干预前后呼吸功能指标比较(±s)
注:1.PaO2,动脉血氧分压;PaCO2,动脉血二氧化碳分压;OI,氧合指数。2.与本组干预前比较,△P<0.05;与对照组干预后比较,▲P<0.05。3.1 mm Hg≈0.133 kPa。
组别 例数 时间 PaO2(mm Hg)PaCO2(mm Hg) OI(mm Hg)干预组 60 干预前 86.85±5.20 59.78±4.02 133.40±7.62干预后 134.48±7.43△▲ 43.79±2.24△▲ 215.93±10.70△▲对照组 60 干预前 86.45±4.76 59.72±4.35 135.45±8.35干预后 104.89±2.88△ 55.09±4.76△ 196.70±11.02△
(4)VAP发生率及脱机成功率比较 干预组VAP发生率(6.67%)低于对照组(25.00%),脱机成功率(86.67%)高于对照组(53.33%),差异均有统计学意义(P<0.05)。见表4。

表4 两组人工气道肺结核患者呼吸机相关性肺炎发生率及脱机成功率比较[例(%)]
4 讨论
肺结核是由结核分枝杆菌感染所致的呼吸系统传染疾病,肺结核的发病率与死亡率在我国传染类疾病中居第2位[4]。肺结核患者常伴有肺组织的实质性破坏及气道解剖结构的改变,随着病情的进展,可出现肺泡通气不足、通气/血流比例失调等,导致呼吸衰竭,给患者的生命构成严重威胁[5]。人工气道能够维持呼吸道畅通,改善缺氧状态,确保患者重要器官的运行,是治疗肺结核合并呼吸衰竭的重要措施[6],但人工气道的建立也在一定程度上影响了患者的咳嗽、呼吸道湿化等功能,导致痰液排出困难,造成肺部继发感染,影响患者的治疗效果[7]。因此,采用积极有效的排痰方案具有重要意义,常规的排痰方案主要以雾化、体位引流、叩背、吸痰为主,护理人员是实施排痰方案的主要成员,如方案实施期间医护配合不当,可影响排痰效果[8]。医护联合程序化是近年来临床上一种新型的工作模式,其核心在于强调医师与护理人员之间的合作,并在此基础上根据工作内容制订科学、合理、规范的工作方案,提高执行者工作的有序性、系统性、规范性,从而起到提高护理质量及专业性的作用[9-10]。
本研究中,干预组排痰总有效率高于对照组(P<0.05),排痰量高于对照组(P<0.05),与张春霞等[11]研究结果一致,说明基于医护联合程序化的体位排痰方案应用于人工气道肺结核患者的效果显著,能促进痰液排出。分析原因可能为基于医护联合程序化的体位排痰方案通过医护双方的交流协作共同制订排痰方案,可提高患者的护理质量与准确性,同时通过程序化管理使排痰操作更规范,患者排痰前的湿化、雾化目标明确,提高痰液的稀释程度,同时在医师的指导下根据肺的解剖特点及不同患者的病变部位选择针对性的引流体位,提高痰液引流的有效性,促进痰液排出。
本研究中,干预组干预后的RR、PaCO2均低于对照组(P<0.05),干预组PaO2、OI、SaO2均高于对照组(P<0.05),说明基于医护联合程序化的体位排痰方案能保证人工气道肺结核患者的生命体征平稳,改善呼吸功能。分析原因可能为医护联合程序化的体位排痰方案由医护人员共同制订、评估,使体位引流、排痰方案更具针对性,可提高患者的排痰耐受性,从而避免生命体征波动,同时提高排痰效果,保证气道的畅通,改善患者的呼吸功能[10-11]。
本研究中,干预组VAP发生率低于对照组(P<0.05),脱机成功率高于对照组(P<0.05),说明基于医护联合程序化的体位排痰方案能够降低人工气道肺结核患者的VAP发生率,提高脱机成功率。分析原因可能为基于医护联合程序化的体位排痰方案能促进痰液排出,减少气道分泌物,降低反流误吸风险,同时提高患者的呼吸功能,减轻人机对抗,有利于顺利撤机[12]。
综上所述,基于医护联合程序化的体位排痰方案应用于人工气道肺结核患者的效果显著,能促进痰液排出,改善呼吸功能,降低VAP发生率,提高脱机成功率,值得临床应用。

