胎儿脐-门-体静脉分流的产前超声诊断及预后分析
吕帅帅,吴海芳,朱琳琳,丛 翔,董向毅,陶国伟
(山东大学齐鲁医院超声科,济南 250012)
脐-门静脉系统包括脐静脉、门静脉和静脉导管等,是由双侧卵黄静脉和脐静脉发育而来的静脉系统,在胎儿血液循环中起重要作用。脐-门静脉系统的复杂和特殊性使其畸形分类繁多,难以统一。2016年Achiron[1]鉴于胎儿脐-门静脉系统的胚胎发育、解剖特征、血液循环特点和临床预后提出新的更为全面、系统、合理的分类方法,便于产前咨询及产后的合理化监测和进一步临床诊疗。本文根据Achiron新分类方法对脐-门-体分流胎儿进行回顾分析,探讨脐-门-体静脉分流声像图特征及临床预后,为更好的产前咨询和决策及产后的管理提供依据。
1 资料与方法
1.1 研究对象 2016年4月至2020年6月于山东大学齐鲁医院行产科超声检查的孕妇共128600例,其中诊断为脐-门-体静脉分流28例,发生率为0.02%。回顾分析胎儿的相关超声图像及产后随访结果。
1.2 仪器与方法 采用PHILIPS IU22及EPQ7彩色多普勒超声诊断仪,腹部凸阵探头,频率3.5~5.0MHz。孕妇仰卧位,暴露腹部,首先行胎儿、胎盘及羊水情况的常规产前超声检查。胎儿腹围切面及静脉导管矢状切面为常规脐-门静脉系统的筛查切面,疑有异常时对脐-门静脉系统进行序贯细致的结构扫查。
1.3 脐-门-体分流主要的超声诊断标准 依据2016年Achiron提出新分类方法对脐-门-体静脉分流进行分类:I型:脐静脉-体静脉分流(umbilical-systemic shunt,USS),脐静脉未与肝内左门静脉-DV复合体形成正常序贯连接,UV异位分流入右心房、下腔静脉、肾静脉、髂静脉、冠状静脉窦等体循环;Ⅱ型:静脉导管-体静脉分流(ductus venosus-systemic shunt,DVSS),此型具有完整的左脐-门-DV复合体结构和肝内门静脉系统,DV的连接位置发生改变,可低位垂直连接至下腔静脉或肝静脉、冠状静脉窦;Ⅲ型为门静脉-体静脉分流,其中分为两个亚型:Ⅲa型,肝内门静脉-体静脉分流(intrahepatic portal-systemic shunt,IHPSS),肝内门静脉系统与肝静脉之间异常交通;Ⅲb型,肝外门静脉-体静脉分流(extrahepatic portal-systemic shunt,EHPSS),门静脉与体循环系统如髂静脉、肝静脉、下腔静脉之间的异常分流。脐-门-体分流胎儿均进行电话回访,存活胎儿随访至出生后大于6个月。
2 结 果
脐-门-体静脉分流孕妇的平均诊断年龄为31岁,平均诊断孕周为28+5周,其中I型6例,Ⅱ型9例,Ⅲa型12例,Ⅲb型1例。
2.1 脐静脉-体静脉分流(USS) Ⅰ型组中分流入IVC 4例(图1),左侧髂静脉1例,右心房1例,DV均未探及,其中5例USS合并有肝内门静脉不显示,2例肠系膜上静脉显示汇入异位分流的旁路,1例脾静脉汇入旁路。6例USS中5例表现为汇入部位以上的上腔静脉增宽,宽于伴行的腹主动脉。2例心胸比增大,1例2周后复查出现心包积液。1例合并有室间隔缺损和鼻骨显示不清,1例双侧脑室脉络丛囊肿,2例羊水穿刺为21-三体。USS组中5例家属选择引产,1例活产,产后4天分流闭合,随访半年患儿健康,见表1、图1。

表1 脐静脉-体静脉分流(USS)6例

图1 脐静脉-体静脉分流(USS组病例1)脐静脉经脐孔低位连接至IVC(箭头所示),走行过程中未在肝内分支,分流处探及三时相血流频谱(右上角插图)。UV:脐静脉;IVC:下腔静脉
2.2 静脉导管-体静脉分流(DVSS) Ⅱ型DVSS组中DV下移连接至IVC 8例(图2),异位连接至肝中静脉1例,8例门静脉主干及分支均可显示,1例因孕周小肝内门静脉系统扫查不清。DVSS组中1例合并有脉络丛囊肿,2例可疑心内膜垫缺损,1例合并十二指肠梗阻,3例鼻骨显示不清,1例合并颈后水囊瘤,3例羊水穿刺为21-三体。DVSS组中1例失访,6例引产,2例活产,随访1年健康。见表2。
2.3 门-体分流 门-体分流组13例,肝内门-体分流12例(图3),其中多发分流4例,单发分流8例;肝外分流1例。2例DV缺失,1例DV显示不清,3例心胸比例增大,4例超声估测孕周明显小于实际孕周。门-体静脉分流胎儿中4例引产,9例活产,2例通过手术关闭分流,6例在随访期间闭合,闭合时间27天到2年不等,1例肝外分流病例随访期间未闭合。见表3。

图2 静脉导管-体静脉分流(DVSS组病例7)A:脐-门-DV复合体完全下移至IVC,并低于肝静脉汇入膈下前庭处;B:显示肝内脐-门-DV复合体完整。UV:脐静脉;LHV:肝左静脉;IVC:下腔静脉;LPVs:左门静脉下支;RPV:右门静脉
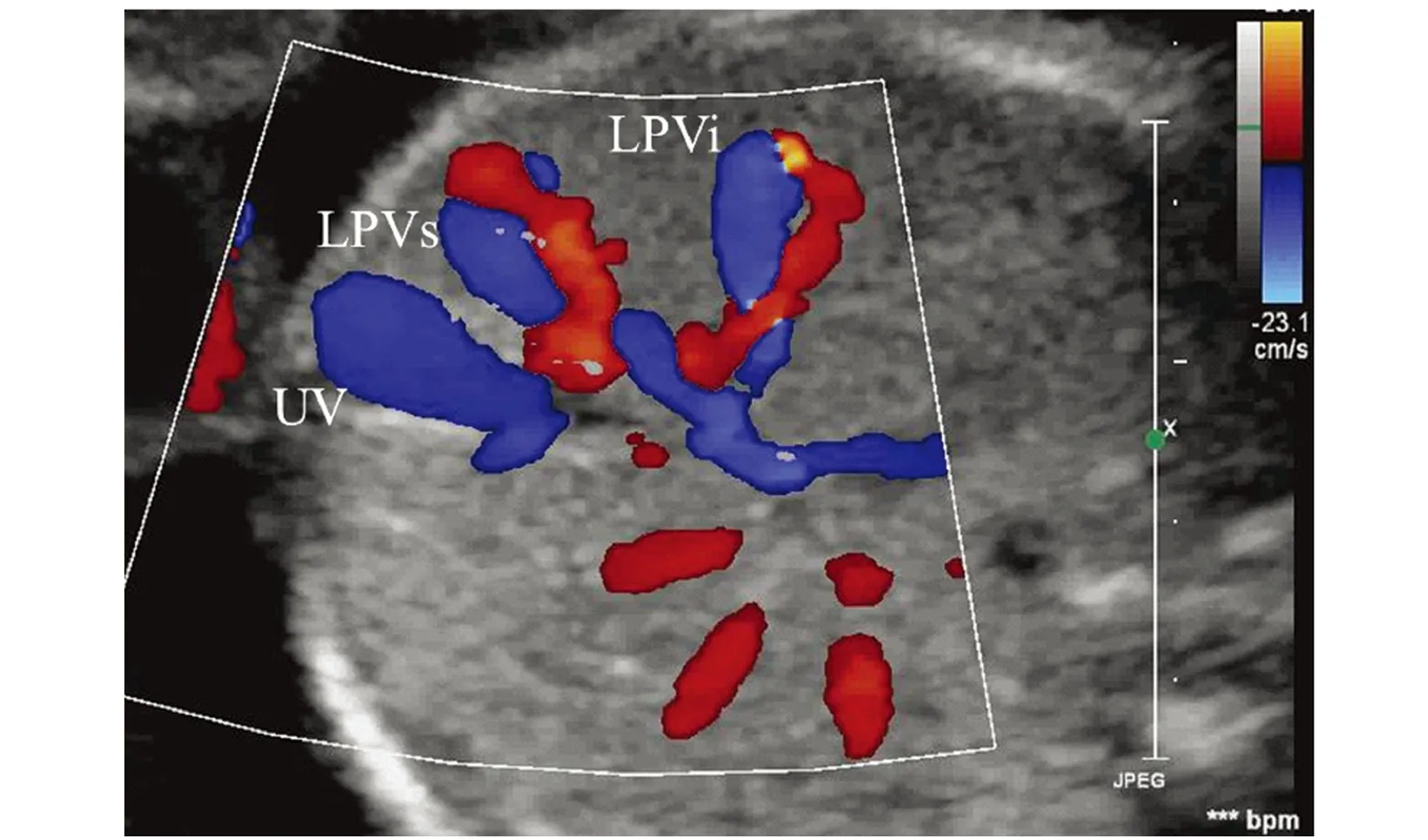
图3 肝内门体静脉分流(IHPSS组病例5)左门静脉上、下支与肝静脉分支远端之间于肝被膜下可见异常交通,分流处肝静脉及门静脉分支远端明显显示。UV:脐静脉;LPVs:左门静脉上支;LPVi:左门静脉下支
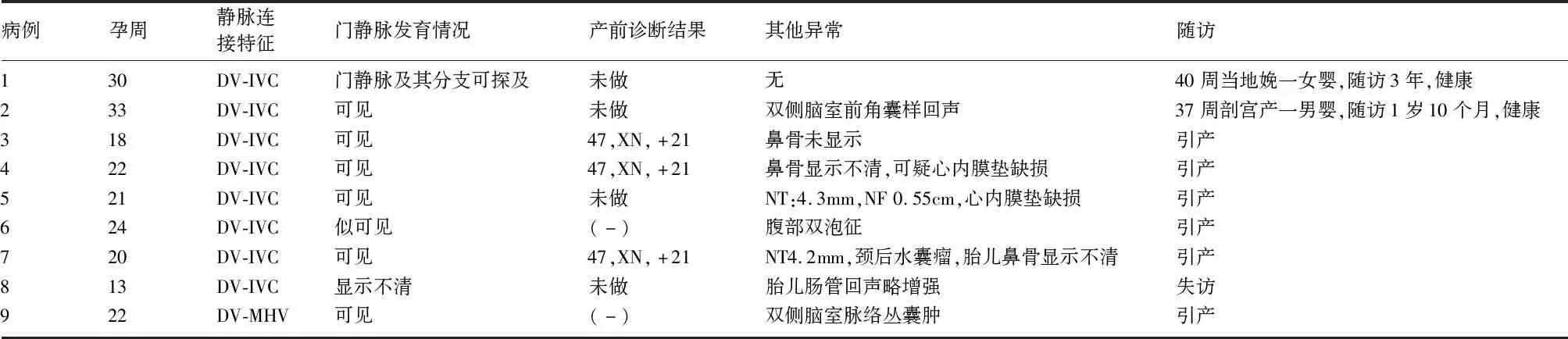
表2 静脉导管-体静脉分流(DVSS)9例
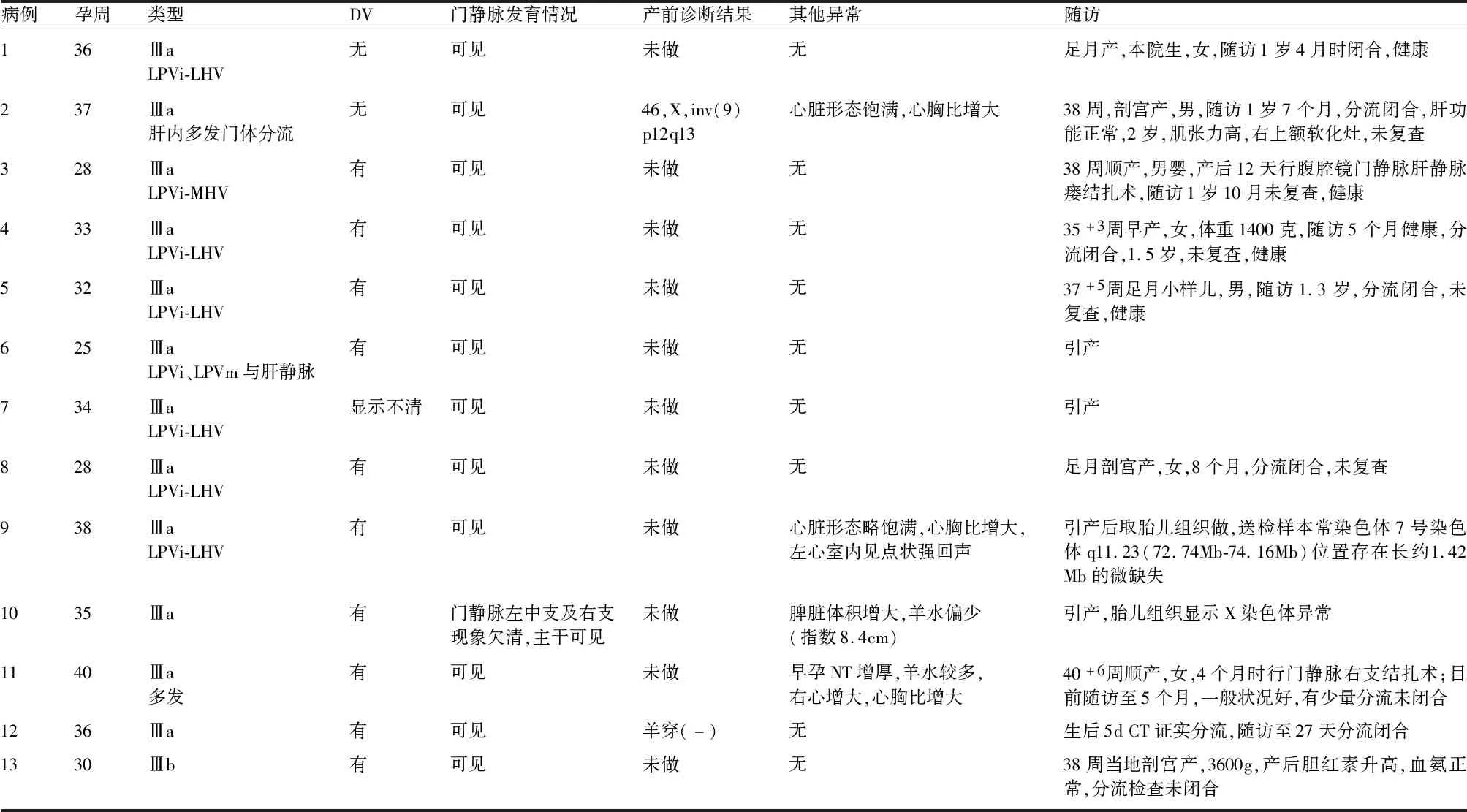
表3 肝内、外门-体静脉分流13例
3 讨 论
在胚胎4周,原始肝脏内卵黄静脉、脐静脉及主静脉相交通。双侧的卵黄静脉、脐静脉及肝血窦之间不断演化。左脐静脉与同侧的肝血窦、卵黄静脉之间相互接触吻合,左门静脉与右侧卵黄静脉近心端之间的肝血窦扩大形成DV,左脐-门静脉-DV复合体结构形成[2]。脐静脉、门静脉和静脉导管胚胎学发育上相辅相成,既往先天性门静脉发育异常的分类方法并不全面。据相关文献报道,单纯的DV缺失或者宫内闭合预后较好[3-4]。Achiron等将UPVS作为一个整体的解剖及功能单位,根据UPVS分流起源及UPVS的胚胎和解剖结构进行重新分类更符合胎儿特殊的血流动力学及解剖特征。
USS组中脐静脉因未与肝内左门静脉-DV复合体形成序贯连接,而与肝外体循环静脉异位连接,致使UV异位分流入右心房、下腔静脉、肾静脉、髂静脉、冠状静脉窦等体循环。Contratti等[5]研究发现,在几乎所有脐静脉直接与心脏或下腔静脉异位连接的胎儿中有血液循环受累的迹象。Thomas等[6]研究表明,孤立性DV缺如胎儿中发生胎儿水肿者72%为肝外型异位引流,并且合并胎儿水肿时生存率从100%降至50%。本研究USS组中4例表现为心胸比增大,肝动脉代偿增粗以及汇入部位以上下腔静脉明显增粗的血液循环的改变,1例在2周后随访观察中出现心包积液。缺少DV对血流量的限制和调控且常常伴有肝内门静脉系统发育异常,胎儿可出现心胸比例增大、积液等心功能受累的迹象,严重者可致胎儿水肿。研究报道USS分流中55.6%合并有结构畸形[1]。本研究6例USS中有2例合并结构畸形。除外染色体和结构异常,肝内门静脉发育情况成为评价DV缺如并肝外分流预后的主要因素。Achiron等研究报道USS中66.6%合并有肝内门静脉系统发育异常。本研究USS组中5例未探及肝内门静脉及其分支走行,其中3例可探及脾静脉或肠系膜上静脉分别汇入旁路以及脐静脉,符合Ⅲb型EHPSS的超声表现。相关产后文献[7]报道了先天性门体静脉分流的并发症,如肝脏肿瘤、肺性高血压或肝肺综合征、高氨血症、精神异常等。Strizek等[4]报道了1例Abernethy I型在等待肝移植过程中死亡的病例,因此USS组在产前肝内门静脉的扫查至关重要。本研究1例USS胎儿产前肝内门静脉部分分支可见,产后超声检查门静脉主干及左右支均可见,产后随访半年,随访期间患儿健康。
DVSS组具有完整的肝内门静脉系统和左脐-门-DV复合体结构,DV的连接位置发生改变,可低位连接至下腔静脉或肝静脉,冠状静脉窦,致使含氧量较高的胎盘血液无法优先通过卵圆孔进入左心,而是进入体循环静脉系统。Achiron等[1]报道,孤立性的DVSS活产并健康机率为100%,合并畸形率低,但仅于DVSS组胎儿中发现非整倍体,高达21.1%,且全为21-三体。2017年Strizek等[4]研究报道,静脉导管缺如肝外分流至下腔静脉者中42.1%合并有染色体异常,并且仅仅在脐静脉肝外异位分流至下腔静脉中发现有21-三体畸形。本研究脐-门-体分流7例唐筛或无创提示21-三体高风险,5例羊水穿刺证实为21-三体,2例为Ⅰ型分流,3例为Ⅱ型分流,且均为脐静脉或静脉导管与下腔静脉之间的分流,并均有提示染色体异常的超声软指标如鼻骨缺如,脉络丛囊肿等或者唐筛、无创21-三体高危。DVSS组中由于脐-左门-DV复合体完整,DVSS组未发现类似于USS组中UV腹内段增宽,低位连接IVC以上IVC增宽或心胸比增大,心包积液等血液循环受损的前负荷增加迹象。本研究中2例孤立性DVSS,足月产,随访1年,患儿健康。5例DVSS合并心内膜垫缺损、颈后水囊、上消化道梗阻等畸形。
产前超声检查中检查者常常关注DV,而忽略对肝内肝静脉和门静脉系统的扫查。肝内门-体分流往往可在腹围观察到肝静脉或门静脉增宽、远端明显显示、门静脉周边虫噬样海绵状改变,门静脉因分流入体循环可显示三时相血流频谱[8]。本研究中7例IHPSS均因观察到肝静脉或门静脉远端显示扩张,彩色和频谱多普勒显示分流处门静脉的三时相血流频谱证实肝-门静脉之间的分流。Achiron[1]研究报道,Ⅲa组IUGR发生率最高达58.3%。2021年Kivilevitch等[9]研究发现,胎儿肝内门-体分流中72%合并有FGR,52%的病例FGR为其唯一病因。本研究4例产前超声检查超声估测孕周小于实际孕周4~6周,2例腹围和股骨测值小于实际孕周4周。因此在排除其他胎儿和母体因素的IUGR胎儿,特别于肝内发现异常管状结构,粗大肝静脉以及充血性心力衰竭时应高度怀疑肝内门-体分流可能性。肝内门-体分流闭合时间与分流量和时间有关。肝内门-体分流量较小者可在2岁内自发闭合。Han等[10]研究证明,无症状分流可在1年内闭合。本研究中6例在随访27d~2岁时闭合,2例因分流口较大和的分流位置较多进行手术介入治疗。1例肝外分流在随访期间未闭合。若2年后分流未闭合并出现相应症状应行手术治疗。先天性肝外门-体静脉分流也称为Abernethy畸形,肝外门静脉与体循环异位连接。本研究中1例肝外部分性门-体分流,产后健康状况可,由于随访时间较短分流未闭合。门-体分流患儿中7例出现产后的高胆红素血症,血氨升高等门-体分流的血液生化改变,但在随访期间分流闭合后,肝功能恢复正常,1例产后34d超声检查发现肝内多发血管瘤的声像图表现,体表可见多个血红色血管瘤的外观,4个月后行门静脉部分分支结扎后,肝内血管瘤数目明显减少,皮肤血管瘤消退。
脐-门-体静脉分流不仅表现为DV缺失,可合并结构畸形和染色体异常以及肝内门静脉系统发育不良。USS组和EHPSS组由于常伴有肝内门静脉系统发育不良,循环受损,预后较差。DVSS组和IHPSS组肝内门静脉系统一般发育良好,预后良好。但在I型和Ⅱ型脐静脉或静脉导管与下腔静脉之间的异位分流应警惕21-三体的染色体异常,若合并提示其他染色体异常的软指标应进行染色体的检查。产后脐-门-体分流患儿应对其肝内外门静脉、肝静脉系统及分流以及肝功能情况进行系统评估随访。

