一体位后腹腔镜联合腹腔镜腹膜后巨大肿瘤切除术的临床疗效分析
史玉强 雷振涛 高强 乐凯 王升晗 徐震 张保 杨林
腹膜后肿瘤起病比较隐匿,大多生长到较大时才出现临床症状,此时瘤体巨大,常伴有周围器官的受累[1]。腹膜后巨大肿瘤多具有以下特点:肿瘤巨大,位置深,手术操作空间相对狭小;周围毗邻大血管和脏器较多,手术风险较高;肿瘤表面多伴有迂曲怒张的静脉,容易出血。而单纯经腹入路或经后腹腔入路手术难度更大,往往需要联合开放手术对肿瘤进行切除。我科自2018年1月至2020年12月对8例腹膜后巨大肿物患者,实施单一体位后腹腔镜联合腹腔镜下腹膜后肿物切除术,手术均顺利完成,患者术后恢复良好。现报告如下。
对象与方法
一、一般资料
本组患者共8例,其中男6例,女2例;年龄49~84岁,平均(67.5±11.9)岁;BMI平均为(25.8±3.3)kg/m2;肿瘤位于左侧5例,右侧3例。术前均完善相关影像学检查,肿瘤直径为10~19 cm,平均(14.8±2.9)cm,病例资料详见表1。图1为切除最大肿瘤的MRI影像及术后标本,大小为19.0 cm×10.0 cm×12.0 cm。图2为肾癌伴下腔静脉癌栓(2级)CT影像。

A:左腹膜后巨大肿块MRI 影像;B:肿瘤术后标本图1 腹膜后肿物MRI影像及术后标本
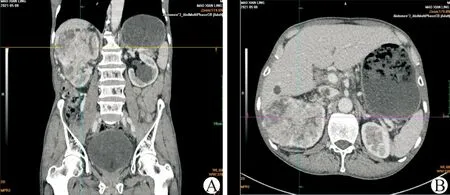
A:右肾巨大肿物伴下腔静脉癌栓CT横断面影像;B:右肾巨大肿物伴下腔静脉癌栓CT冠状面影像图2 右肾肿物伴下腔静脉癌栓CT影像
二、手术方法
采用全身麻醉,取健侧卧位,抬高腰桥。使侧腰腹部充分伸展,常规消毒术区,铺无菌巾单。取腋中线12肋缘下2~3 cm处纵行切口(A孔、10 mm Trocar),长约2.0 cm,依次切开皮肤、皮下组织,血管钳钝性分离腰肌及肌筋膜,弯钳钝性分开腰背筋膜,食指置入腹膜后间隙,确定层面无误,再行自制气囊充分扩张腹膜后间隙。选取视野孔(B孔、10 mm Trocar),髂前上棘平行腋中线(向脐侧5 cm)向头侧5 cm;操作孔(C孔、10 mm Trocar)与A、B呈等腰三角形,D、E孔如图3所示,C孔向上、下5 cm,均为5 mm Trocar。气腹压力调至13 mmHg,置入腹腔镜,开始进行手术操作,清除腹膜外脂肪,并扩大腹膜后腔隙,打开后腹膜,充分游离肿物背侧,纵行打开侧腹膜,使腹腔和后腹腔相通(图4A~C),尽可能扩大手术操作区域,同时可以根据肿瘤大小、位置等术中具体情况,行腹部的辅助孔,该孔可作为视野孔或操作孔。术中使用超声刀,沿肿瘤边缘,按照先易后难,先背侧后腹侧,先下极后上极的顺序,逐步进行暴露,术中需轻柔操作,避免损伤周围的脏器及血管。对于肾脏巨大肿瘤伴有下腔静脉癌栓的病例,可以先经后腹腔入路游离肾蒂,保留肾动静脉,先行肾动脉阻断,同时游离肾脏背侧;经后腹腔入路联合经腹腔入路游离肾脏下极及上极;经腹腔入路游离下腔静脉及肾脏腹则,同时行下腔静脉的阻断及缝合(图4D~F)。
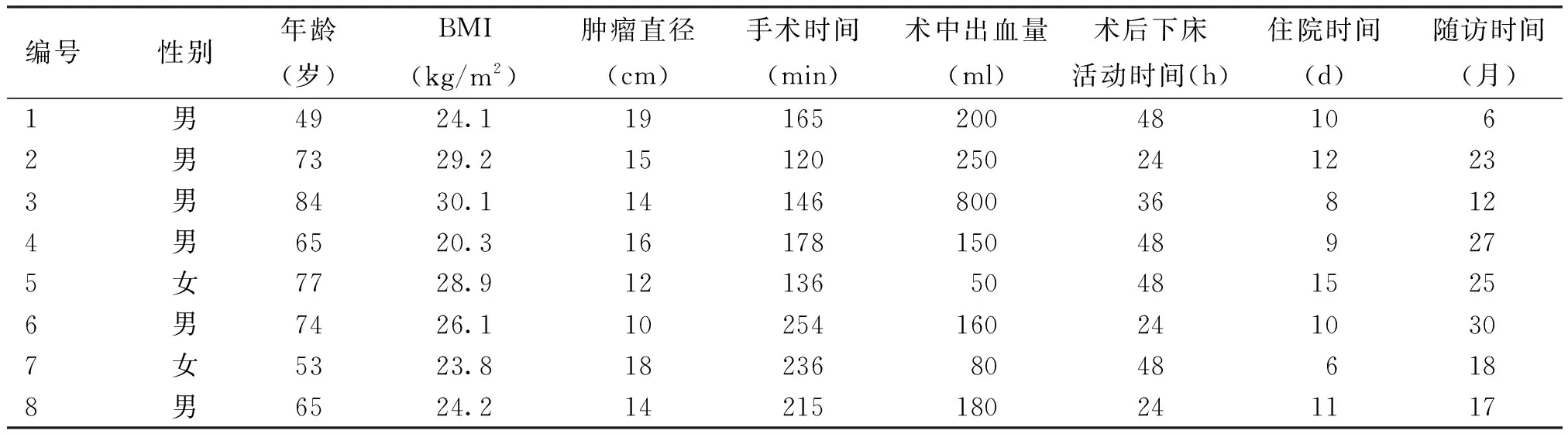
表1 8例患者的临床资料
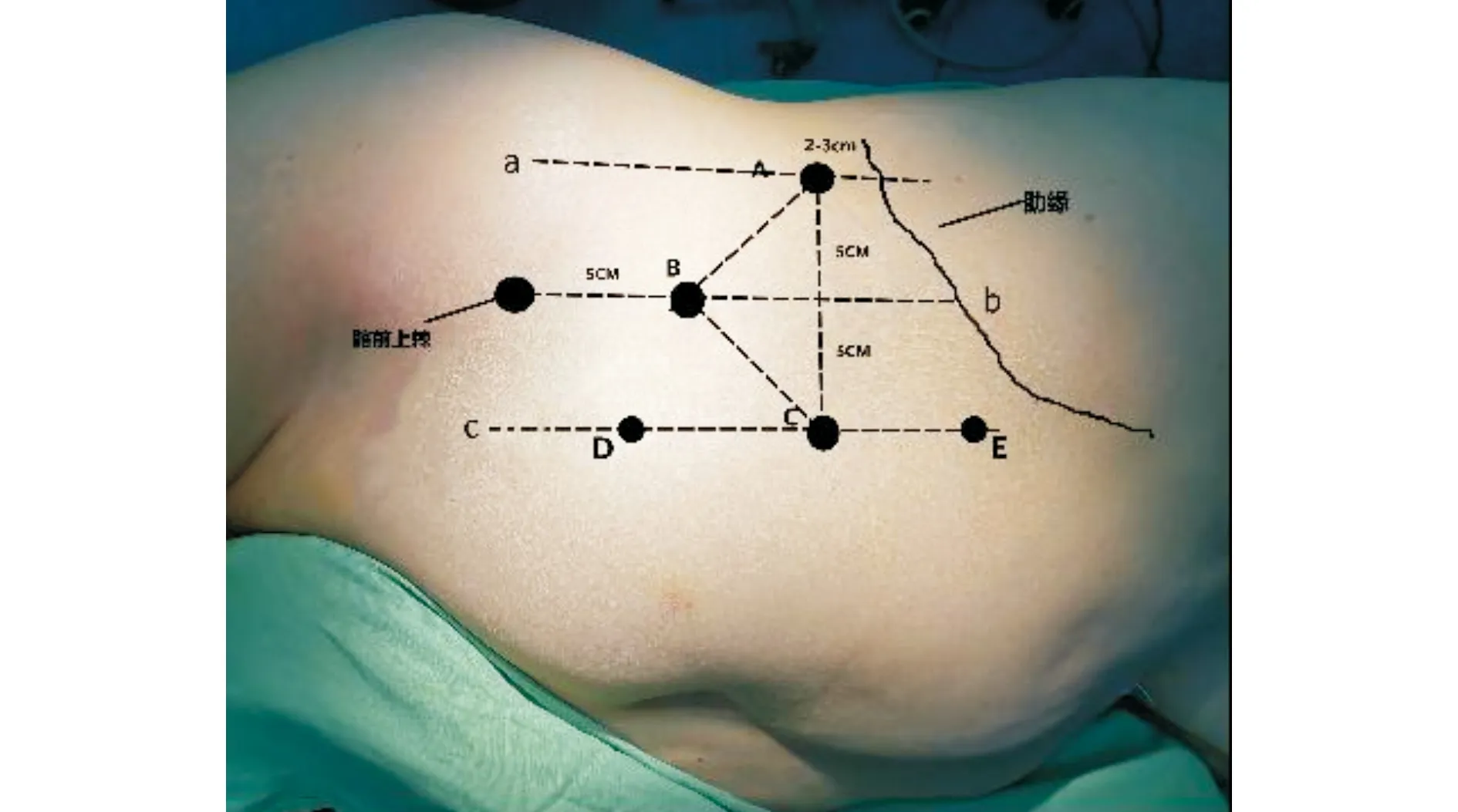
A孔:腋中线(a线)肋缘下2~3 cm;B孔:髂前上棘平行腋中线(b线)向头侧5 cm;C孔:c线上与A、B呈等腰三角形;D孔:c线上,C点向下5 cm;E孔:c线上,C点向上5 cm(其中B、C可交替作为视野孔,其余作为操作孔及辅助孔)图3 Trocar孔的分布位置
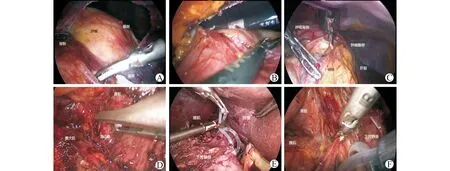
A:超声刀打开侧腹膜,暴露腹侧肿瘤;B:尽可能向上打开侧腹膜至肿瘤上极;C:向下打开侧腹膜,同时注意保护肠管;D:后腹腔入路进行肾动脉游离及结扎;E:腹腔入路进行下腔静脉上端阻断;F:腹腔联合后腹腔入路行肾脏切除,自肾下极逆行切除肾脏图4 手术操作步骤
结 果
8例患者均顺利完成手术,无中转开放。其中2例腹膜后肿物侵犯肾脏,行腹膜后肿物切除术联合肾脏切除术;2例肾巨大占位伴下腔静脉癌栓,行肾脏切除及下腔静脉切开取栓术(1例为2级癌栓,1例为3级癌栓);4例腹膜后肿物,行腹膜后肿物切除术。手术时间120~254 min,平均(181.3±48.9)min;术中出血量50~800 ml,平均(233.8±237.5)ml,1例术中输浓缩红细胞400 ml,7例未输血,术后8例患者均未再输血。术后24~48 h下床活动;住院时间6~15 d,平均(10.1±2.7)d;术后4~7 d拔出引流管。术中及术后无 Clavien Ⅱ级以上并发症发生。
8例患者术后病理证实为肾透明细胞癌2例,肾上腺皮质腺癌2例,淋巴瘤2例,神经鞘瘤1例,副神经节瘤1例。其中2例肾癌术后予以辅助靶向治疗,2例皮脂腺癌辅助米托坦治疗1年后停药。
术后随访6~30个月,平均随访(19.8±8.1)个月。术后3个月复查CT均未见肿瘤复发,血生化及激素水平正常;随访至2021年6月,其中1例肾癌伴腔静脉癌栓患者死于脑出血,其他7例患者腹膜后肿瘤均无局部复发。
讨 论
腹膜后肿瘤是发生于腹膜后间隙的原发肿瘤,起源于脂肪组织、血管、神经、淋巴管、肌肉和胚胎残留组织等[2],起病比较隐匿,大多生长到较大时才出现临床症状,此时瘤体巨大,常伴有周围器官的受累。腹膜后肿瘤往往具有以下特点:①所处位置较深,且发现时瘤体巨大,常累及其他器官,需要联合其他器官切除。扩大范围的切除可减少局部复发,从而提高患者存活率[3-5]。②腹膜后间隙空间小且位置深,手术显露相对困难[6]。③腹膜后间隙含有大量疏松结缔组织和器官,术中易发生危险及并发症,如对胰腺、肝脏、大血管及输尿管等重要组织脏器的损伤。④巨大瘤体表面常伴有扩张血管,增加了出血风险,同时肿瘤与腹腔内大血管及组织粘连,分离过程中容易导致血管损伤出血及创面渗血。
对于巨大的腹膜后肿瘤,传统的手术方式主要有开放手术和腹腔镜手术,开放手术切口长、创伤大,且恢复慢;腹腔镜手术对于较小的肿瘤可顺利完成,对于较大肿瘤,手术有一定难度,且风险明显增高。相关研究提示,大于6.0 cm的腹膜后肿瘤的腹腔镜切除术,手术难度显著增加,术中失血、中转开放手术率、包膜破裂和种植转移风险都明显增加[7]。
腹腔镜下腹膜后肿瘤手术可采用经腹与腹膜后入路,而单纯的经腹入路或腹膜后入路,均存在各自的弊端,对于体积较大的肿瘤,难以完全在腹腔镜下进行切除,往往需要中转开放。经腹入路空间相对较大,便于腹侧肿瘤组织的分离,但由于肿瘤巨大、涉及器官较多,其侧后方显露往往不佳,尤其对于粘连较重的肿瘤,其侧后方的分离更加困难;同时术后有发生粘连性肠梗阻的风险,影响术后肠道功能的恢复。经腹膜后入路,由于腹膜外器官少,术后肠道功能恢复快,同时对于腹膜后肿物侵犯肾脏需要行肾脏切除术的患者,采用经腹膜后入路手术可早期控制和结扎肾动脉,控制术中出血[8-10]。但该术式操作空间相对狭小,肿瘤腹侧往往与腹腔脏器粘连,巨大肿瘤会导致腹侧组织分离时出现视野和操作的盲区,不利于肿瘤的分离,并容易造成其他脏器的损伤。尤其对于巨大肾肿瘤合并下腔静脉癌栓的病例,需要充分游离下腔静脉、双侧肾静脉及周围组织,采用后腹腔入路则难以完成。因此,我们选择后腹腔联合腹腔入路,打开后腹膜,使腹腔和后腹腔完全相通,这样手术操作空间更大,手术视野更加清晰,不存在操作盲区,便于手术顺利完成。
本研究中8例患者均采用后腹腔镜联合腹腔镜下实施手术治疗,术中均采取单一体位,先经腹膜后入路游离肿物,至肿物上极水平,当操作困难、视野受限、腔镜器械受脏器干扰时,可于腹侧重新行辅助孔,同时视野孔也可以根据情况进行更换,使操作区由肿物背侧变为肿物腹侧,同时游离肿物时很难保证无瘤原则,但翻动肿瘤时要尽量轻柔,遇到粘连较重的部位,先从解剖结构正常的地方入手,沿正常的组织间隙缓慢游离往往能减少出血,降低风险[11]。本组8例患者平均肿瘤直径为(14.8±2.9)cm,均顺利完成手术,无中转开放。其中2例腹膜后肿物侵犯肾脏,行腹膜后肿物切除术联合肾脏切除术;2例肾巨大占位伴下腔静脉癌栓,行肾脏切除及下腔静脉切开取栓术;4例腹膜后肿物,行腹膜后肿物切除术。1例患者因术中肿瘤粘连较重,血管迂曲扩张,出血较多,故予以输注红细胞400 ml,其余均未输血。
腹膜后巨大肿物表面常常伴有较多的扩张血管,血运较为丰富,同时肿瘤与腹腔内大血管粘连,包绕重要血管,在手术操作过程中容易出血。而后腹腔镜联合腹腔镜方法可塑造较大的操作空间,便于血管或出血点的控制。对于巨大肿瘤术中出血的处理,我们的体会如下:①操作仔细,切忌暴力撕扯,每一步分离及切断前都应该明确是否有血管走行;仔细解剖,保证视野清晰,再行操作,避免盲目操作导致周围血管及组织的损伤;血管上钛夹后,应慎用电切,若必须使用,应远离钛夹操作,争取快速有效,避免钛夹随血管焦痂脱落而引起出血。②对于较大的血管,周围粘连较重且难以分离时,术中可酌情使用直线切割器进行切割闭合止血;若出血于腹腔镜下操作无法得到有效控制时,则应尽快中转开腹。③对于术中出血,可放置一块小纱布,压迫止血,待视野清晰后再行止血及进一步操作,创面渗血及小的出血点通常可通过压迫而止血。④动脉出血时,不可盲目上夹、电灼,可使用钝头钳钳夹出血部位,然后吸净积血,保证手术视野清晰,明确具体出血部位后,再行钛夹或Hom-o-lock钳夹止血。⑤另外,对于大的手术创面渗血的处理也比较棘手,可采取以下策略:术前提前栓塞动脉;术中每一步操作仔细,边操作边止血,注意轻柔操作,避免误伤曲张的静脉,引起出血;如果经仔细操作仍然渗血严重,可使用钛夹或Hom-o-lock钳夹组织,边钳夹边剪断,快速切下肿瘤,再行创面止血,往往肿瘤切除后,创面渗血也会停止。
综上所述,一体位后腹腔镜联合腹腔镜处理腹膜后巨大肿瘤具有独特的优势,其操作空间大、视野清晰,手术疗效满意。但由于本组病例数少,整体肿物结构相对清晰,无中转开放的病例,尚需积累更多病例以证实其安全性和可行性。

