肝内胆汁淤积症孕妇总胆汁酸水平与妊娠不良结局的相关性分析
王萍
(睢县人民医院妇产科,河南 商丘,476900)
妊娠期肝内胆汁淤积症(ICP)是常见的一类孕中期、孕晚期妊娠并发症,产妇的主要表现为血清总胆汁酸(TBA)水平的异常增高。ICP被认为是导致产妇及围产儿不良结局的重要原因之一。以往临床认为ICP产妇无需进行干预,只要做好对症处理,延长孕周,进行自然分娩即可,但实际数据显示ICP产妇的围产儿死亡率明显增加。随着近年来对ICP研究的不断深入,有学者发现可通过尽早终止妊娠的方式来减少围产儿的死亡率,但会一定程度上增加早产率。ICP的预防和治疗一直是产科临床研究的重点问题,如何及时发现ICP高危产妇并进行干预,是十分必要的。目前血清总胆汁酸指标检查可以有效地反映出ICP患者的病情发展的程度。基于此,本文初步探究血清TBA水平分别与ICP孕妇不良妊娠结局和围生儿不良结局进行了的相关性研究,现报道如下。
1 资料与方法
1.1 研究资料
研究对象选取为2019年9月至2021年3月在睢县人民医院分娩的肝内胆汁淤积症孕妇77例,按照孕妇的TBA水平进行分组,分为低水平组(TBA<40 μmol/L)42例和高水平组(TBA≥40 μmol/L)35例,低水平组孕妇平均年龄(28.2±3.5)岁,平均体重(68.7±6.5)kg,初产妇占59.52%(25/42)。高水平组孕妇平均年龄(28.5±3.7)岁,平均体重(68.3±6.9)kg,初产妇占60%(21/35)。两组产妇基本资料可比,差异无统计学意义(>0.05)。研究已通过经过睢县人民医院医学伦理委员会批准。
1.2 纳入及排除标准
纳入标准:(1)符合ICP诊断标准,患者出现皮肤瘙痒,且空腹血总胆汁酸水平≥10 μmol/L;(2)单胎妊娠的初产妇;(3)孕妇年龄在20~40岁;(4)患者资料完善,知情同意。
排除标准:(1)合并其他严重的妊娠期并发症;(2)合并严重脏器功能障碍;(3)合并血液、免疫系统疾病;(4)合并器质性病变;(5)交流障碍或有精神病史者。
1.3 方法
两组孕妇入院后采集清晨空腹肘静脉血本分别放置抗凝血液和非抗凝血凝固离心内进行相关指标检测,血液样本在2 000 r/min条件下进行离心10 min,取上清液,采用胆汁酸循环酶法测定血清TBA水平,按照血清TBA水平进行分组,<40 μmol/L者设为低水平组,临床表现为皮肤瘙痒,无其他明显伴随症状;≥40 μmol/L者设为高水平组,皮肤瘙痒症状加重;伴有其他妊娠期合并症者,随后两组孕妇均采用干预方案:(1)建议孕妇卧床休息时行左侧卧位;(2)建议孕妇加强皮肤护理,避免因搔抓出现皮肤感染;(3)均给予丁二磺酸腺苷蛋氨酸[吉林敖东药业集团延吉股份有限公司,国药准字H20213159,0.5g(以腺苷蛋氨酸计)]2片/次·d口服,给予多烯磷脂酰胆碱胶囊(赛诺菲北京制药有限公司,国药准字H20059010,规格:228 mg*24 s)2片/次,3次/d口服,以上两种药物均连续用药两周。
1.4 观察指标
(1)两组孕妇的肝功能指标及凝血功能指标检测:采用血凝分析仪检测凝血功能指标[凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB)]。并在全自动生化分析仪检测肝功能指标[总胆红素(TBIL)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)]。
(2)两组孕妇的不良妊娠结局,包括死胎(胎儿在妊娠20周以后发生子宫内死亡)、妊娠期高血压疾病(收缩压≥140 mmHg和(或)舒张压≥90 mmHg),羊水过多(羊水指数>18 cm)、胎盘早剥(在胎儿娩出前正常位置的胎盘发生部分或全部从子宫壁剥离)、胎膜早破(在临产前发生胎膜破裂或者羊膜囊破裂)、剖宫产、早产(妊娠满28周至不足37周间分娩)、产后出血(娩出胎儿24 h内出血量超过500 mL)和前置胎盘(胎盘下缘在妊娠28周达到或覆盖宫颈内口)。
(3)比两组围生儿的不良结局,包括:低体重儿(新生儿出生体重<2 500 g)、巨大儿(新生儿出生体重>4 000 g)、宫内窘迫(胎儿在子宫内,出现急性或者慢性的缺氧)新生儿窒息(出生后1 min未出现有效呼吸、脐动脉pH<7.15、且无其他先天性脏器损伤)、羊水污染(羊水未呈现无色透明清亮液体)、新生儿呼吸窘迫综合征(出生后2 d内出现呼吸困难、心悸、紫绀)、新生儿科转诊率、早产、新生儿低血糖(血糖水平<2.2 mmol/L),新生儿高胆红素血症(早产儿血清胆红素>10 mg/dl;足月儿血清胆红素>15 mg/dl)和新生儿死亡(胎儿自母体娩出后至出生后28 d内发生的死亡)。
1.5 统计学方法
2 结 果
2.1 两组孕妇的血清总胆汁酸水平及其他肝功能指标比较
高 水 平 组ICP孕 妇TBA、TBIL、ALT、AST、APTT、FIB、TT水平明显高于低水平组,差异有统计学意义(<0.05);而两组ICP孕妇的PT水平对比,差异无统计学意义(>0.05)。见表1。
表1 两组孕妇的血清总胆汁酸水平及其他肝功能指标比较(± s )
2.2 两组孕妇的不良妊娠结局比较
高水平组ICP孕妇的死胎、剖宫产、产后出血发生率显著高于低水平组,两组对比差异有统计学意义(<0.05)。见表2。

表2 两组孕妇的妊娠不良结局比较[n(%)]
2.3 两组围生儿不良结局比较
高水平组围生儿宫内窘迫、新生儿呼吸窘迫综合征发生率显著高于低水平组,两组对比差异有统计学意义(<0.05)。见表3。
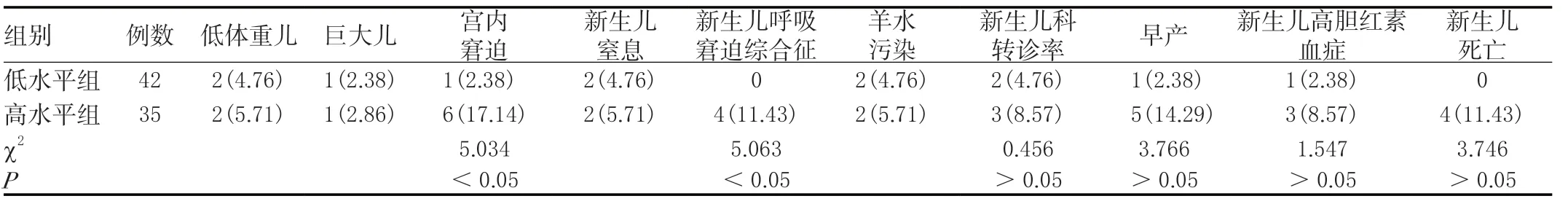
表3 两组围生儿不良结局比较[n(%)]
2.4 两组相关性分析比较
Spearman相关性分析结果显示,血清TBA与ICP孕妇不良妊娠结局和围生儿不良结局相关性均为正相关,差异有统计学意义(<0.05)。见表4。

表4 两组相关性分析比较(r)
2.5 血清TBA对lCP孕妇不良妊娠结局和围生儿不良结局预测价值
血清TBA预测ICP孕妇不良妊娠结局ROC曲线下面积为0.866[95%CI(0.785,0.946)],预测临界值为32.95 μmol/L,敏感度为86.10%,特异度为75.60%,具体见图1。血清TBA预测围生儿不良结局ROC曲线下面积为0.927[95%CI(0.871,0.984)],预测临界值为41.70 μmol/L,敏感度为79.50%,特异度为92.10%,具体见图2。数据表明ICP孕妇血清TBA水平对ICP孕妇不良妊娠结局和围生儿不良结局均具有一定预测的价值,且对围生儿不良结局预测价值更高。

图1 血清TBA对lCP孕妇不良妊娠结局预测价值

图2 血清TBA对lCP孕妇围生儿不良结局预测价值
3 讨 论
ICP是常见的妊娠期并发症之一,其发病率具有明显的地域差异。目前临床尚未阐明此类疾病的发生机制,但有学者认为可能与遗传、环境等因素有关,而且受到女性激素水平的影响。当女性进入妊娠期后,机体雌激素水平上升,导致部分酶活性受到抑制,脏器功能水平下降,胆酸代谢受到影响,而且可能增加肝脏的磷脂含量,导致胆酸通透性下降,肝脏排出胆汁的功能受到影响。有文献研究表明,ICP导致的症状较少,多数患者表现为瘙痒,程度因个体差异表现不同。已有研究结果证明高TBA水平孕妇存在肝功能和凝血功能指标异常有关。
本次研究先以40 μmol/L血清TBA水平作为了一个分界线,将ICP孕妇分为高水平组和低水平组,对比两组孕妇的肝功能和凝血功能指标。结果表明,高水平组孕妇的血清TBIL、ALT、AST、APTT、FIB、TT均 有明显高于低水平组,这与上述研究结果一致,该情况提示在血清TBA水平存在差异的ICP孕妇,其肝功能和凝血功能指标上也有明显的差异性。因此,在临床工作中着重关注重度ICP孕妇的肝功能和凝血功能指标,并且定期进行动态监测,减少不良妊娠结局的发生。目前也有研究结果显示,TBA水平高于40 μmol/L与产妇不良妊娠结局和胎儿死亡风险密切相关,其中30%新生儿发生胎儿窘迫,10%围产儿发生死亡,且ICP病程越长的产妇,胎儿预后越差。本次研究数据表明,高水平组ICP孕妇出现死胎、剖宫产、产后出血的概率均有明显增加;高水平组围生儿宫内窘迫、新生儿呼吸窘迫综合征发生率显著高于低水平组,与既往研究结果一致,该结果提示孕妇TBA水平也会直接影响产妇不良妊娠结局和围生儿结局。分析原因为,胎盘屏障并不能有效隔绝TBA,因此TBA水平过高的ICP孕妇,会出现胎儿体内TBA水平异常增高的情况,这可能与胎盘血窦间隙导致TBA转运率低有关。胎儿TBA水平的异常增高会严重地影响胎儿的生长发育。而且过高的TBA水平也会加速胎盘血管收缩,减少胎儿血供,甚至导致胎儿死亡。因此建议医者做好ICP孕妇的TBA水平监测,结合其他实验室指标做好预防和干预工作,应选择恰当的时机终止妊娠,避免胎儿死亡;在终止妊娠时间选择上,应当全面、综合评估孕妇和胎儿的具体情况,建议将低水平组孕妇的终止妊娠时间推迟到了37周,而高水平组孕妇仍建议36周即可终止妊娠,必要时可促进胎儿肺成熟。但考虑到ICP孕妇阴道分娩过程中可能会加重胎儿宫内缺氧,因此,对于ICP孕妇高水平ICP孕妇建议选择剖宫产以便降低新生儿窒息风险。同时为了预防产后出血,临床通常在分娩前给予ICP患者适当的维生素K,产后给予ICP患者促进子宫收缩的药物。
本研究Spearman相关性分析及ROC结果显示,血清TBA水平与ICP孕妇不良妊娠结局和围生儿不良结局相关性均为正相关,且血清TBA水平对ICP孕妇不良妊娠结局和围生儿不良结局均具有一定预测的价值,且对围生儿不良结局预测价值更高。这与王玲敏等和刘少娟等研究结果一致,并且他们还证明血清TBA水平分别是ICP孕妇和围生儿发生不良妊娠结局的独立危险因素。因此,血清TBA水平可作为评估ICP孕妇不良妊娠结局和围生儿不良结局的生物学标志物。针对血清TBA高水平ICP孕妇,临床亟需给出治疗方案,以期改善ICP孕妇和围生儿临床结局。
综上所述,肝内胆汁淤积症孕妇的血清TBA水平对ICP孕妇不良妊娠结局和围生儿不良结局均具有一定预测的价值,且产妇及围产儿不良结局发生率随孕妇血清TBA浓度增加而升高,临床应当重视孕妇的血清TBA水平并积极治疗,减少不良妊娠结局的发生。本研究选取的研究对象数据样本量相对较少,且来源仅为睢县人民医院一家医院病,存在一定的局限性。后续将开展扩大样本量、多中心的研究,并进一步分析血清TBA水平对ICP孕妇不良妊娠结局和围生儿不良结局预测价值,使数据更充分更具说服力,以便用于临床实践指导。

