α-硫辛酸联合葛根素注射液治疗糖尿病周围神经病变的疗效及对患者血液动力学的影响
武燕,任莎莎,杨露
延安大学咸阳医院神经内科,陕西 咸阳 712000
糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)是糖尿病患者出现与周围神经功能障碍相关的症状[1],表现为对称性疼痛和感觉异常,若不及时治疗可形成溃疡及坏疽,严重危及患者生命安全。目前治疗除控制血糖外,还需联合营养神经,而葛根素具有较好的神经营养作用[2]。此外,氧化应激损伤在DPN发生发展中具有重要作用,因此临床上常采用α-硫辛酸抗氧化药物治疗[3-4]。本研究旨在探讨α-硫辛酸联合葛根素注射液治疗DPN 的疗效及对患者血液动力学的影响,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取2017 年9 月至2019 年9 月延安大学咸阳医院神经内科收治的60 例DPN患者纳入研究。诊断标准:①西医,糖尿病符合世界卫生组织(WHO)1999年制定的诊断标准[5];糖尿病周围神经病变符合《现代中医神经病学》[6]中诊断标准:对称性麻木、疼痛;患肢端有麻木、蚁行感、发热发凉,多呈袜子或手套样分布;肌无力或肌萎缩,活动受限;腱反射早期亢进,触觉和温觉降低。②中医,参照2002年《中医内科病证诊断疗效标准》[7]中DPN诊断,中医辨证属气虚血瘀证,证见倦怠乏力,肢体麻木或刺痛,舌体胖大,苔薄白,脉沉细。纳入标准:①年龄20~70岁;②符合中西医诊断标准;③糖化血红蛋白(HbAlc)>7%,多伦多临床系统评分(Toronto Clinical Scoring System,TCSS)>5 分。排除标准:①脏器功能不全;②恶性肿瘤;③精神系统疾病;④过敏体质。按随机数表法将患者分为对照组和观察组,每组30例。对照组中男性16 例,女性 14 例;年龄 20~69 岁,平均(55.76±4.28)岁;病程5~14 年,平均(8.51±2.04)年;HbAlc 7.1%~12.3%,平均(8.11±1.56)%。观察组中男性18 例,女性12 例;年龄20~70岁,平均(56.08±4.32)岁;病程5~15年,平均(8.57±2.09)年;HbAlc 7.2%~12.5%,平均(8.17±1.62)%。两组患者的一般资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会批准,所有患者均签署知情同意书。
1.2 治疗方法 两组患者均控制饮食,控制血糖,并给予降压、降脂治疗。同时对两组患者进行健康宣教及心理干预:采用一对一个体化、座谈会及多媒体知识讲座等方式向患者讲解病因、症状、治疗及预防措施以提高其认知水平,并评估患者心理状态,针对其具体心理进行干预。对照组患者给予静脉滴注葛根素(生产厂家:浙江仙琚制药股份有限公司,国药准字H20070112)300 mg,加入250 mL 氯化钠注射液,1 次/d;观察组患者在对照组治疗基础上给予静脉滴注α-硫辛酸(生产厂家:德国史达德大药厂,国药准字J20090105) 600 mg,加入250 mL 氯化钠注射液,1次/d,两组患者均持续治疗两周。
1.3 观察指标与评价(检测)方法
1.3.1 疗效标准 参照2002年《中医内科病证诊断疗效标准》[7]评定:显效:症状消失,膝跟腱反射恢复正常,神经传导速度增加>5 m/s;有效:症状减轻,膝跟腱反射改善,神经传导速度增加<5 m/s;无效:症状无好转。总有效率=(显效+有效)/总例数×100%。
1.3.2 临床症状 于治疗前和治疗后两周采用神经病变主觉症状问卷(total symptoms scores,TSS)[8]和TCSS 评估[9]。TSS:包括疼痛、灼烧感、感觉异常及麻木四项,以此评价病症严重程度,每项0~3.66分,总分14.64 分,得分越高则病症越严重;TCSS:包括神经症状、神经反射及感觉功能,神经症状包括下肢的麻木、疼痛、针刺样感觉、乏力、走路不稳及上肢相似症状,如正常计0 分,存在相应症状计1 分,共6 分;神经反射包括踝反射及膝反射,为双侧计分,正常计0 分,减弱计1分,消失计2分,共8分;感觉功能检查包括右侧拇趾的痛觉、温度觉、触压觉、振动觉、位置觉5 项,正常0分,异常1 分,共5分,总分19分,得分越高说明病情越重。
1.3.3 氧化应激和炎症反应水平 于治疗前和治疗两周后,采集患者空腹静脉血5 mL,抗凝离心,采用免疫比浊法测定C 反应蛋白(C-reactive protein,CRP),采用硫代巴比妥酸法(样品:称取100 g样品-加蒸馏水250 mL-捣碎机上打浆-定容500 mL-过滤-收集滤液。①山梨酸提取:吸取两份滤液20 mL→放入250 mL 蒸馏瓶中→一瓶加1 mL 磷酸、无水硫酸钠20 g、水70 mL、玻璃珠3粒→另一瓶加1 N NaOH 5 mL、无水硫酸钠20 g、水70 mL、玻璃珠3 粒→蒸馏→用装有10 mL 0.1 N NaOH的100 mL 容量瓶接收馏液→当馏液收集到80 mL 停止蒸馏,洗涤冷凝管→定容→分别吸10 mL 溶液→分别置于两个100 mL 容量瓶→用0.01 N NaOH 定容→供样液、空白测定。②测定:准确吸样液、空白液2 mL→于25 mL 比色管中→加水3 mL→加2 mL 混合液→在100℃水浴5 min→加0.5%硫代巴比妥酸2 mL→沸水浴加热7 min→冷却→定容→于1 cm 比色杯(在530 nm 处比色)检测丙二醛(malondialdehyde,MDA)和超氧化物歧化酶(superoxide dismutase,SOD)。
1.3.4 感觉传导速度和运动传导速度 于治疗前和治疗两周后,采用肌电图仪(迈康MEDCOM 肌电图仪M-800C 型)测量。
1.3.5 血液流变学水平 于治疗前和治疗两周后,采用全自动生化仪检测全血高切黏度(high shear viscosity,HSV)、全血低切黏度(low shear viscosity,LSV)、血浆黏度(plasmashear viscosity,PSV)、血细胞比容(hematocrit,HCT)元素水平。
1.3.6 不良反应 观察并记录两组患者的不良反应(食欲不振、恶心呕吐、皮疹、腹泻)发生情况。
1.4 统计学方法 应用SPSS20.0 统计学软件分析数据。计数资料比较采用χ2检验;计量资料以均数±标准差()表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的临床疗效比较 观察组患者的治疗总有效率为93.33%,明显高于对照组的70.00%,差异有统计学意义(χ2=5.455,P=0.020<0.05),见表1。
2.2 两组患者治疗前后的TSS、TCSS 评分比较 治疗前,两组患者的TSS、TCSS 评分比较差异均无统计学意义(P>0.05);治疗后,两组患者的TSS、TCSS 评分明显低于治疗前,且观察组明显低于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后的TSS、TCSS评分比较(,分)
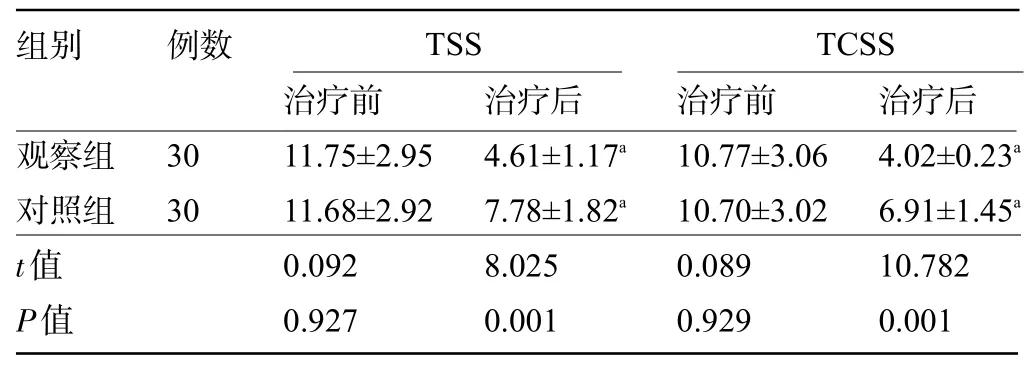
表2 两组患者治疗前后的TSS、TCSS评分比较(,分)
注:与本组治疗前比较,aP<0.05。
组别 例数TSS TCSS治疗后治疗前 治疗后 治疗前4.02±0.23a 6.91±1.45a 10.782 0.001观察组对照组t值P值30 30 11.75±2.95 11.68±2.92 0.092 0.927 4.61±1.17a 7.78±1.82a 8.025 0.001 10.77±3.06 10.70±3.02 0.089 0.929
2.3 两组患者治疗前后的氧化应激和炎症反应指标比较 治疗前,两组患者SOD、MDA及CRP水平比较差异均无统计学意义(P>0.05);治疗后,两组患者的SOD 明显高于治疗前,MDA、CRP 明显低于治疗前,且观察组患者治疗后的SOD 明显高于对照组,MDA、CRP明显低于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后的氧化应激和炎症反应指标比较()
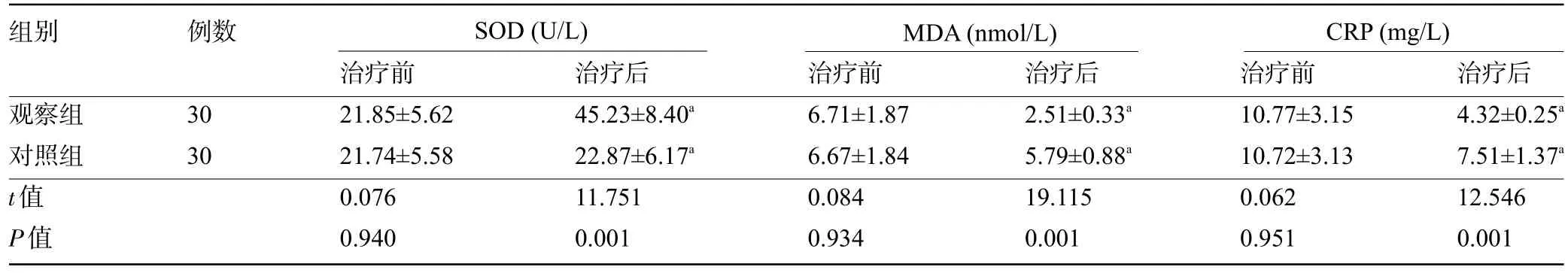
表3 两组患者治疗前后的氧化应激和炎症反应指标比较()
注:与本组治疗前比较,aP<0.05。
组别 例数SOD(U/L) MDA(nmol/L)CRP(mg/L)治疗后2.51±0.33a 5.79±0.88a 19.115 0.001观察组对照组t值P值30 30治疗前21.85±5.62 21.74±5.58 0.076 0.940治疗后45.23±8.40a 22.87±6.17a 11.751 0.001治疗前6.71±1.87 6.67±1.84 0.084 0.934治疗前10.77±3.15 10.72±3.13 0.062 0.951治疗后4.32±0.25a 7.51±1.37a 12.546 0.001
2.4 两组患者治疗前后的神经传导速度比较 治疗前,两组患者的神经传导速度比较差异均无统计学意义(P>0.05);治疗后,两组患者的感觉传导速度和运动传导速度均快于治疗前,且观察组患者的感觉传导速度和运动传导速度均快于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后的神经传导速度比较()
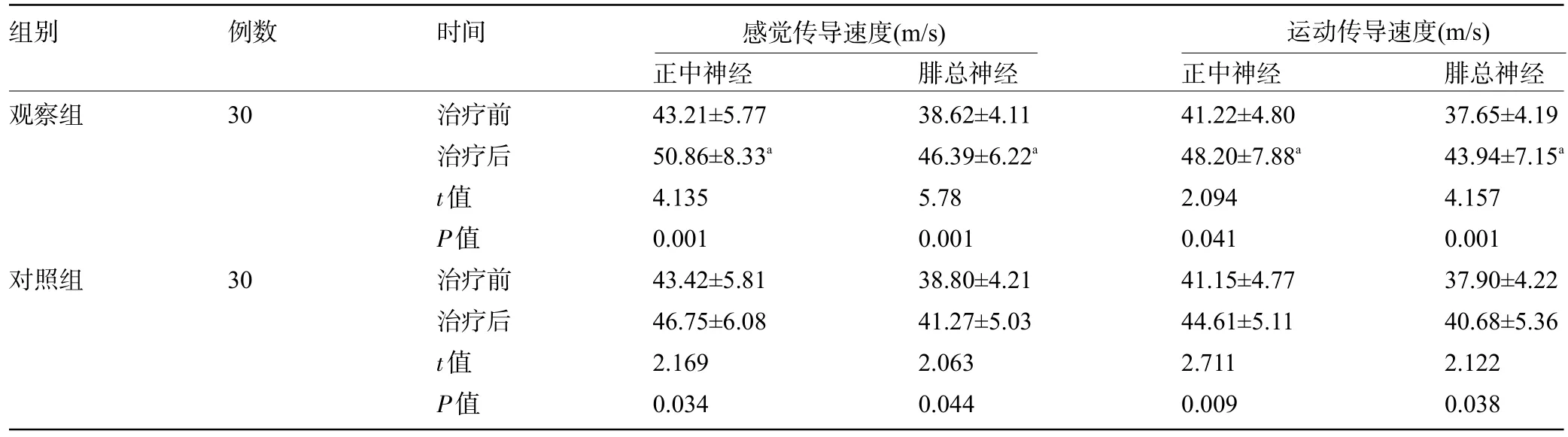
表4 两组患者治疗前后的神经传导速度比较()
注:与对照组治疗后比较,aP<0.05。
组别 例数 时间 感觉传导速度(m/s) 运动传导速度(m/s)观察组30对照组30治疗前治疗后t值P值治疗前治疗后t值P值正中神经43.21±5.77 50.86±8.33a 4.135 0.001 43.42±5.81 46.75±6.08 2.169 0.034腓总神经38.62±4.11 46.39±6.22a 5.78 0.001 38.80±4.21 41.27±5.03 2.063 0.044正中神经41.22±4.80 48.20±7.88a 2.094 0.041 41.15±4.77 44.61±5.11 2.711 0.009腓总神经37.65±4.19 43.94±7.15a 4.157 0.001 37.90±4.22 40.68±5.36 2.122 0.038
2.5 两组患者治疗前后的血液流变学水平比较 治疗前,两组患者的血液流变学水平比较差异均无统计学意义(P>0.05);治疗后,两组患者的HSV、LSV、PSV 及HCT 明显低于治疗前,且观察组患者的HSV、LSV、PSV及HCT明显低于对照组,差异均有统计学意义(P<0.05),见表5。
表5 两组患者治疗前后的血液流变学水平比较()
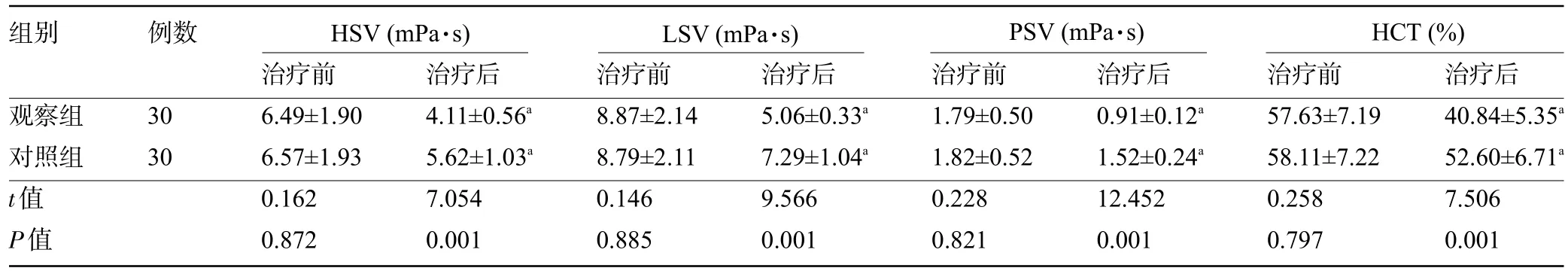
表5 两组患者治疗前后的血液流变学水平比较()
注:与本组治疗前比较,aP<0.05。
组别 例数HSV(mPa·s) LSV(mPa·s) PSV(mPa·s) HCT(%)观察组对照组t值P值30 30治疗前6.49±1.90 6.57±1.93 0.162 0.872治疗后4.11±0.56a 5.62±1.03a 7.054 0.001治疗前8.87±2.14 8.79±2.11 0.146 0.885治疗后5.06±0.33a 7.29±1.04a 9.566 0.001治疗前1.79±0.50 1.82±0.52 0.228 0.821治疗后0.91±0.12a 1.52±0.24a 12.452 0.001治疗前57.63±7.19 58.11±7.22 0.258 0.797治疗后40.84±5.35a 52.60±6.71a 7.506 0.001
2.6 两组患者的不良反应比较 观察组患者的不良反应发生率为6.67%(2/30),其中食欲不振1例,恶心呕吐1例;对照组不良反应发生率为13.33%(4/30),其中食欲不振1例,恶心呕吐1例,皮疹1例,腹泻1例,两组不良发应发生率比较差异无统计学意义(χ2=0.741,P=0.389>0.05)。
3 讨论
近年来DPN发病率逐渐上升,高达60%~90%[10]。其发病机制是通过糖基化终末产物通路和蛋白激酶参加应激反应引起线粒体超氧化物堆积,致使神经损伤,而引发DPN[11]。祖国医学认为,DPN属于“消渴”、“痹症”等范畴[12]。《中藏经》曰:“痹者闭也。五脏六腑感于邪气,乱于真气,闭而不仁,故曰痹也”。消渴病机以阴虚为基础,以燥热为标准,阴虚为热而灼伤津液而形成血瘀,或气阴两虚长期受损,阴阳虚弱,亦可导致血瘀。血瘀止于经络,经络失去营养,四肢麻木,位于皮肤、静脉、肝、肾及脾等器官,故治疗以活血通络为主[13]。
葛根素又名普乐林,系源自豆科植物野葛的于燥根,以8-3-D吡喃葡萄糖-4',7-二羟基异黄酮甙为主要成分。现代药理研究表明,葛根素注射液具有抑制血小板聚集、活血化瘀及改善微循环的作用,并可降低血液黏度、修复受损神经,且葛根中的总黄酮能扩张微动脉,促进脑循环及外周循环,加快血流速度,改善缺血缺氧,提高神经传导速度[14]。α-硫辛酸是强氧化剂,进入人体后形成还原型二氢硫辛酸,可刺激多种抗氧化剂代谢循环形成再生循环,从而发挥抗氧化作用;并可通过改善机体局部血液循环和增强神经传导速度;同时可通过清除自由基的作用增加神经内谷胱甘肽水平并抑制脂质过氧化,从而保护血管内皮功能并调节细胞紊乱;另外可通过清除自由基和抑制神经氧化应激状态增加神经营养和ATP酶活性,恢复神经消耗通路[15]。本研究发现,观察组治疗有效率高于对照组,且TSS、TCSS评分低于对照组,与郑忠芹[16]报道相符,提示α-硫辛酸联合葛根素较单纯葛根素治疗DPN 患者的疗效更佳,可缓解患者临床症状,考虑其可能原因与改善神经功能、氧化应激水平及血液流变学水平有关。相关研究表明,甲钴胺联合α-硫辛酸可提高DPN 神经传导速度[17]。而本研究也证实了这一观点,结果显示,治疗后观察组感觉、运动传导速度均快于对照组,说明α-硫辛酸联合葛根素可提高神经传导速度,其可能原因为α-硫辛酸通过提高ATP酶活性从而改善神经营养状况及传导速度,而葛根素可通过坐骨神经组织的超氧化物歧化酶活性减轻氧化应激,并抑制自由基生成,改善代谢,进而修复病变神经纤维,增加传导速度。SOD可反映机体对氧自由基清除能力,并可减少细胞继发损伤;MDA为脂质过氧化产物,可用于判断体内脂质过氧化反应程度;CRP 可反映血管内皮炎症状态改变[18]。本研究显示,治疗后观察组SOD 高于对照组,MDA、CRP 低于对照组,提示α-硫辛酸联合葛根素可改善氧化应激水平,降低炎性因子,考虑其可能原因与α-硫辛酸刺激多种抗氧化剂代谢循环形成抗氧化剂再生循环和葛根素提高营养神经等有关。且研究发现,治疗后观察组HSV、LSV、PSV及HCT均低于对照组,提示α-硫辛酸联合葛根素可改善血液循环状态,考虑其原因为葛根素可增加脑及冠状动脉的血流量,促进脑循环,而α-硫辛酸可增加神经营养血管血流量和ATP酶活性,从而加快血流速度;此外,研究显示,两组不良反应发生率无差异,本研究提示α-硫辛酸和葛根素安全性均高。因本病病程较长,患者会因缺乏正确认知而导致不良情绪产生,进而降低治疗依从性,故本研究均对两组患者进行健康宣教及心理干预,以提高依从率。本研究还存在一定的不足:纳入例数较少,可影响结果,将扩大样本量进一步论证。
综上所述,α-硫辛酸联合葛根素可改善DPN患者神经功能和血液流变学水平,减少炎症反应,值得临床推广应用。

