不同起始浓度氧复苏方案在足月新生儿窒息患儿抢救中应用效果比较
刘京祥
(莱西市市立医院儿科,山东 青岛,266600)
新生儿窒息为产科常见并发症,诱发原因多,其主要由胎儿因缺氧导致宫内窘迫,或分娩时出现呼吸障碍,致使新生儿出生后无法规律呼吸而窒息。缺氧为根本原因,常发生于产程的开始,受分娩过程以及宫内环境等因素影响较大;临床认为该疾病进展多与胎盘因素、子宫因素、母体疾病、脐带因素、新生儿因素及难产等因素相关。目前,临床新生儿窒息治疗方法较多,多采用氧复苏治疗,该治疗方式能保证患儿正常呼吸,可避免缺氧导致低氧血症、多脏器的损伤等情况发生,现阶段对氧复苏的治疗有一定的争议,临床抢救复苏的最佳氧浓度尚未明确。我国卫生部颁布2011版的《新生儿复苏指南》明确指出,首先采用30%~40%氧浓度复苏治疗新生儿窒息,效果欠佳可提升氧浓度至90%或纯氧。部分医务人员建议应用高氧浓度复苏治疗,但高浓度氧气具有较高的毒性,一些医务人员则建议应用空气复苏治疗,但新生儿极其容易发生低氧血症,不利于临床抢救,影响治疗效果。低、高浓度氧气复苏治疗在一定程度上均会伤害新生儿,因此,临床明确最佳氧气浓度对提高治疗效果及预防脑损伤均存在重要意义。本研究选择2019年5月~2021年5月莱西市市立医院收治的足月新生儿窒息患儿90例的临床资料进行分析,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年5月~2021年5月莱西市市立医院收治的90例足月新生儿窒息患儿,按随机数表法分为对照组和研究组,各45例。对照组患儿中,女21例,男24例;胎龄37~42周,平均胎龄(39.22±1.14)周;出生体质量2 014~2 473 g,平均体质量(2 295.73±112.58)g;分娩方式:22例顺产,23例剖宫产。研究组患儿中,女22例,男23例;胎龄36~42周,平均胎龄(39.32±1.02)周;出生体质量2 015~2 482 g,平均体质量(2 302.60±109.86)g;分娩方式:24例顺产,21例剖宫产。两组患儿胎龄、体质量、性别等基线资料比较,差异无统计学意义(P>0.05)。所有患儿家属均知情同意并签署知情同意书。本研究取得莱西市市立医院医学伦理委员会审核批准。
1.2 纳入和排除标准
纳入标准:①患儿临床症状及相关检验指标均符合《新生儿学》中新生儿窒息相关诊断标准;②胎龄均≥37周足月新生儿。
排除标准:①先天性血液疾病患儿;②先天性免疫系统疾病患儿;③重大器官病变患儿;④资料不完整患儿。
1.3 方法
依据2011版《新生儿复苏指南》复苏治疗方案,其内容具体为:合理的设置病房室内温湿度,做好新生儿保暖工作,快速擦干新生儿躯干、四肢和头部液体,以免其受凉;纠正小儿电解质平衡紊乱;采用补充水分的方式纠正小儿水电解质平衡紊乱,使其酸碱度保持平衡;并且予以抗感染治疗;对新生儿采取合理姿势,以拍背部或拍足部等刺激触觉方式将其呼吸道黏液清除,确保呼吸道通畅;快速评估新生儿有无呼吸、肌张力、哭声、羊水是否清澈等情况,明确氧复苏计划方案。研究组患儿给予30%氧浓度,对照组患儿给予21%氧浓度,将充气囊与面罩连接,在患儿面部放置面罩且按压充气囊,按压频率设置为40~60次/min,通过科学合理按压频率可确保氧气能够充分进入呼吸道内部,以改善患儿的缺氧状况。氧复苏1 min后,新生儿心跳 <100次/min或发绀,应提高至40%氧浓度;给予新生儿一系列措施治疗,如扩容输液、胸外按压及人工呼吸等,若病情有缓解并复苏后转到NICU,此外对氧中毒、脑损伤等患儿进行筛查。
1.4 观察指标
①比较两组患儿复苏效果。首次啼哭、自主呼吸的时间、复苏5 min心率等情况;②两组患儿复苏后安全性。增氧复苏、脑损伤、复苏成功及氧中毒等情况。复苏后,对两组患儿头部进行常规MRI检查,若发生有苍白球或底丘脑异常,为脑损伤;小儿恢复正常自主呼吸,氧饱和度超过90%,且心率 >100次/min,为复苏成功。增氧复苏率 =增氧复苏例数/总例数×100%,脑损伤发生率 =发生脑损伤例数/总例数×100%,复苏成功率 =复苏成功例数/总例数×100%,氧中毒发生率=发生氧中毒例数/总例数×100%。③两组患儿复苏后1 min、5 min及10 min Apgar评分情况。参考Apgar评分表,评价心率、呼吸、肌肉弹性和皮肤颜色等,总分0~10分,0~3分为重度,4~7分为轻度,8~10分为正常,分值高的患儿恢复佳;④两组患儿治疗前后的血气指标。包括PaO与PaCO指标。
1.5 统计学分析

2 结果
2.1 两组患儿复苏效果比较
两组患儿复苏5 min时心率比较,差异无统计学意义(P>0.05);研究组自主呼吸时间和首次啼哭时间均短于对照组,差异均有统计学意义(P<0.05)。见表1。

2.2 两组患儿复苏后安全性比较
两组患儿脑损伤发生率及氧中毒发生率比较,差异无统计学意义(P>0.05),研究组增氧复苏率均低于对照组患儿,差异有统计学意义(P<0.05)。见表2。
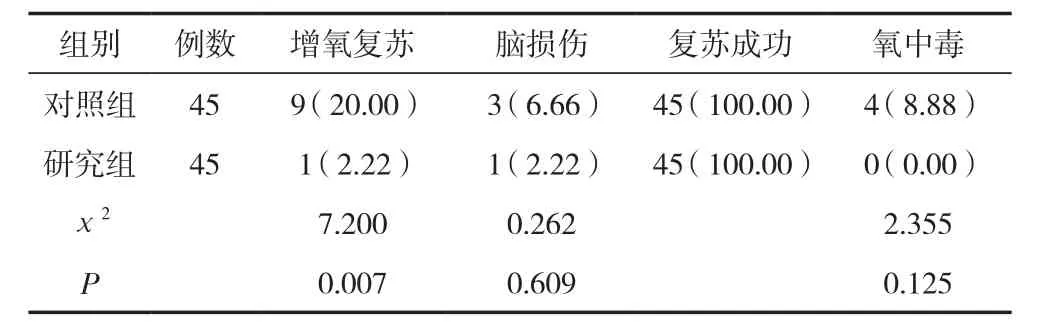
2.3 两组患儿复苏后Apgar评分比较
研究组患儿复苏1 min、5 min、10 minApgar评分均高于对照组患儿,差异均有统计学意义(P<0.05)。见表3。

2.4 两组患儿血气指标比较
治疗前,两组患儿血气指标比较,差异无统计学意义(P>0.05);治疗后,研究组氧分压情况高于对照组,二氧化碳分压低于对照组,差异有统计学意义(P<0.05)。见表4。

3 讨论
新生儿窒息指的是新生儿在出生后出现呼吸抑制,导致难以进行自主呼吸,进而引起一系列并发症,如低氧血中毒、代谢性酸中毒及高碳酸血症等,其发病率为5%~10%,是造成新生儿发育异常及死亡的常见原因之一。一旦疾病发作,新生儿可出现酸中毒、缺血、缺氧等症状,且造成不可逆的器官损伤。本研究结果显示,研究组新生儿的自主呼吸时间和首次啼哭的时间均短于对照组患儿,差异有统计学意义(P<0.05);研究组增氧复苏率低于对照组,差异有统计学意义(P<0.05);研究组患儿复苏1 min、5 min、10 min Apgar评分均高于对照组患儿,差异有统计学意义(P<0.05),与刘翼昌等研究结果一致。究其原因:由于新生儿窒息主要是因为胎儿呼吸循环功能障碍,导致新生儿脑部血液循环异常,进而引起脑部缺氧、缺血。一旦脑部缺氧,易使脑细胞凋亡或水肿,会导致脑组织坏死,最后形成永久性损伤。足月新生儿窒息救治工作十分紧迫,若未及时对新生儿进行复苏,可对其预后情况造成影响,严重时会危及其生命健康。因此,及时对新生儿窒息行有效复苏是保障新生儿健康安全的主要关键。据大量相关研究指出,窒息后病理生理变化在一定时间内可逆,大多数患儿缺氧时是在母体子宫内,复苏愈早则逆转越成功。急性窒息8 min后就会造成脑损伤,若窒息超过16 min则会降低复苏的成功率。气管内插管的优点是能有效、准确进行呼吸道分泌物清除,且能及时实施人工呼吸。对于新生儿窒息,进行气管内插管能提升Apgar评分,使吸入性肺炎发生率降低。面罩相关正压通气临床操作比较简单,将其用在呼吸道通畅中能辅助呼吸或是进行呼吸控制,但会使胃内压增高,导致胃内容物出现反流或误吸。因此,对于新生儿窒息临床需积极采用气管插管进行复苏。在治疗过程中,清理新生儿呼吸道分泌物,建立呼吸通道,改善患儿呼吸情况,并保持心搏出量,同时,搭建肺通气以保证临床效果。氧气复苏在临床上一直是治疗新生儿窒息常用的有效方式,通过对新生儿给予合理供氧能及时纠正脑缺氧缺血,可有效避免脑组织受损,但临床对于最佳氧浓度选择上仍存在有一定争议。临床以往多采用100%高浓度吸氧复苏方案治疗足月新生儿窒息,不过给予高浓度氧气复苏虽然能在短时间内给患儿提供大量氧气,能促使机体内的细胞功能恢复,但随着临床深入研究发现,该治疗方式出现高氧血症风险较高,会引起氧化应激损伤,且长时间进行高浓度氧气复苏,易引起咳嗽、胸闷、胸痛等一系列不良反应,严重影响抢救效果,不利于患儿康复;而低浓度氧气复苏治疗见效较慢,患儿容易发生缺血性脑损伤。中等浓度主要介于高浓度与空气复苏之间,对于新生儿窒息抢救效果明显比低浓度氧气和空气复苏好,不会刺激新生儿脑干,因此安全性较高。
综上述,足月新生儿窒息用30%、21%的氧浓度复苏方案治疗后,疗效均相当,但用30%氧浓度的复苏能减少脑损伤发生,缩短新生儿自主呼吸时间,可有效提高Apgar评分,值得临床应用。

