呼吸训练联合电动站立床对脑卒中气管切开患者体位排痰及呼吸功能的影响
蓝佼晖 廖明珍 磨艳芳 陈在娟 李萍 林青青
(广西医科大学第二附属医院康复医学科,广西 南宁 530007)
脑卒中(CS)又称“中风”,是老年人常见的一种急性脑血管疾病〔1〕。患者在疾病早期常伴有不同程度昏迷、咳嗽、吞咽反射减弱或消失,严重者可导致脑组织死亡和神经功能缺损,威胁患者的生命和健康〔2〕。为了保持气道通畅,保证有效的通气和充足的氧气供应,临床一般采用气管切开术。气管切开术作为急诊和重症监护病房最有效的抢救措施,可促进分泌物排出,保证呼吸道通畅,减少无效气道,改善肺部气体交换〔3〕。然而,在气管切开的同时,气道与外界环境相连接,细菌和病菌直接进入呼吸道内,严重破坏呼吸屏障,导致医院内感染的发生率显著增加〔4〕。因此,做好气管切开后的护理工作,更是重中之重。电动站立床可以通过重力和体位的改变促进痰向主支气管排出,有利于痰的引流。呼吸功能训练是一种帮助改善肺功能的训练方法〔5〕。本文拟分析在常规体位引流、祛痰的基础上,采用呼吸功能训练结合电动站立床辅助对老年脑卒中气管切开患者体位排痰及呼吸功能的影响。
1 资料与方法
1.1一般资料 选取广西医科大学第二附属医院康复医学科于2019年3月至2021年3月收治的60例脑卒中气管切开患者,按照随机数字表法分为观察组和对照组各30例。其中对照组男16例,女14例;年龄61~78岁,平均(67.35±5.17)岁;病程10~30 d,平均(19.31±5.22)d;脑出血18例,脑缺血12例。观察组男17例,女13例;年龄62~79岁,平均(68.32±5.26)岁;病程10~30 d,平均(18.59±5.16)d;脑出血21例,脑缺血9例。两组基线资料差异无统计学意义(P>0.05),具有可比性,本研究经医院伦理委员会批准同意。诊断标准:符合《中国脑血管病防治指南》〔6〕及中华医学会神经病学分会《中国急性缺血性脑卒中诊治指南》〔7〕中关于脑卒中诊断标准。 纳入标准:①符合上述诊断标准,经CT或磁共振成像(MRI)确诊;②年龄≥60岁,行气管切开术者;③患者病情稳定,意识清醒,认知能力正常;④依从性良好,能够配合完成相关训练;⑤自愿参加并签署知情同意书。排除标准:①合并严重肝肾功能异常、呼吸道疾病者;②合并颅脑损伤或其他神经系统疾病者;③合并严重意识障碍、精神障碍、听力障碍等导致不能配合实验者;④相关治疗禁忌者。 脱落与剔除标准:①治疗过程中服用了糖皮质激素、抗生素等药物影响结果判定者;②未按实验方案规定治疗或因各种原因未完成整个疗程而影响疗效判断者;③临床资料丢失或不完整者。
1.2治疗方案 两组均接受常规康复治疗,包括常规药物治疗、人工气道护理、针对运动功能障碍肢体运动训练、针灸、低频超声、中药硬石膏敷贴等。对照组采用电动站立床排痰:指导患者在床上改变不同体位以适应站立床。 患者平躺后固定胸部、髋关节和膝关节使其紧贴床面,逐渐调整角度,其间密切观察患者脉搏、血压等变化,若出现心悸、头晕、脸色改变等异常情况,及时降低站立角度或停止训练。 根据肺部解剖位置和支气管走向,结合肺湿啰音、喘鸣音或气道黏液栓塞引起的呼吸音改变,选择引流位置和身体旋转角度30~45°,为减少患者的不适感应逐渐增加旋转角度,每次站立时间15 min,5 d为1个疗程,共治疗4个疗程。 观察组在对照组的基础上结合呼吸训练,(1)腹肌松弛训练:操作者双手放于患者腹部,指导其深呼吸,在呼气末以掌根按压其腹直肌促使肺内残余气体排出,松弛腹肌。腹式呼吸训练:患者取仰卧位,治疗师双手重叠于上腹部,指导患者慢慢吸气,吸气时放松肩部和上胸部,避免耸肩,吸气同时将腹部慢慢鼓起来;吸气结束后,屏气3 s,然后再慢慢呼气,每次15 min。 (2)胸廓活动度训练:操作者双手分别放于胸锁关节两侧,在患者呼气末向肋骨下缘施压至吸气,协助其回缩腹肌、上抬膈肌。胸式呼吸训练:患者取仰卧位,嘱咐患者平静呼吸,吸气时胸廓隆起,腹部保持平坦,呼气胸廓恢复,治疗师将手放在患者胸骨下段双侧肋缘的交界处,吸气和呼气时将手轻轻压向患者脊柱,用来对抗腹部肌肉力量,使其不能凸起,每次训练15 min。 先进行腹式呼吸后进行胸式呼吸训练,早晚各2次,共治疗20 d。休息10 min后采用电动站立床进行体位引流排痰。
1.3观察指标 (1)治疗效果:分别于干预前5 d和干预后5 d,采用负压吸引瓶收集两组排痰量,计算两组日排痰量。采用肺部X线片或CT检查显示肺部存在感染性病灶或痰培养结果为阳性数,记录两组肺部感染情况。(2)呼吸功能:于干预前后采用肺功能检测仪(生产公司:上海聚慕医疗器械有限公司,产品型号:S-980A)行肺功能检查,记录肺活量占预测值的比值(VC% pred)、用力肺活量与预计值百分比(FVC% pred)及最长呼吸时间。(3)两组呼吸、 脉搏、血氧饱和度(SpO2)比较:分别于干预前5 d和干预后5 d测定两组呼吸、 脉搏及SpO2。(4)生活质量:于干预前后采用36项健康调查简表(SF-36)评价两组生活质量〔8〕。该量表包括生理层面(生理功能、生理职责、躯体疼痛、健康状况)和精神层面(社会功能、情感功能、精神健康、精力)共8项。总分100分,得分越高表明患者生活质量越好。(5)并发症:记录两组呼吸道感染及再发脑卒中。
1.4统计学方法 采用SPSS25.0统计软件进行χ2检验、t检验。
2 结 果
2.1两组日排痰量和肺部感染情况比较 干预前,两组日排痰量差异无统计学意义(P>0.05);干预后,两组日排痰量增多,且观察组多于对照组,差异有统计学意义(P<0.05);观察组肺部感染率显著低于对照组(P<0.05),见表1。
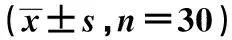
表1 两组日排痰量和肺部感染情况比较
2.2两组呼吸功能比较 干预前,两组VC% pred、FVC% pred及最长呼吸时间差异无统计学意义(P>0.05);干预后,两组均显著增加,且观察组显著大于对照组(P<0.05),见表2。
2.3两组呼吸、 脉搏、SpO2比较 干预前,两组呼吸、 脉搏及SpO2差异无统计学意义(P>0.05);干预后,两组呼吸、脉搏显著降低,血氧饱和度SpO2显著增加,且观察组变化幅度显著大于对照组(P<0.05),见表2。
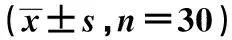
表2 两组呼吸功能、脉搏、SpO2比较
2.4两组生活质量比较 干预前,两组生活质量评分(生理层面、精神层面)差异无统计学意义(P>0.05);干预后,两组均显著增加,且观察组显著高于对照组(P<0.05),见表3。
2.5两组并发症比较 观察组呼吸道感染率〔2例(6.67%)〕低于对照组〔9例(30.00%)〕,差异有统计学意义(χ2=5.455,P=0.020);复发率〔2例(6.67%)、3例(10.00%)〕比较无统计学意义(χ2=0.540,P=0.046 2)。

表3 两组生活质量比较分)
3 讨 论
脑卒中是一种在老年人群中发病率、致残率高的脑血管疾病,患者因脑部原发病灶的损伤或控制呼吸的下行通路尚未恢复,常伴随各种类型的并发症,其中约63.3%的脑卒中患者出现肺功能障碍〔9,10〕。 因此,需切开气管,建立人工气道以确保呼吸顺畅。 然而,气管切开术会增加肺部感染的风险,导致呼吸方式异常、肺活量不足、呼吸肌功能障碍等问题,影响康复锻炼过程和患者的生活质量〔11,12〕。 因此,如何预防脑卒中患者气管切开术后肺部感染,提高患者的生活质量成为脑病科关注的焦点。
电动站立床作为康复科的基本设施,可灵活调节床面倾斜角度,调整患者体位,使病灶心始终处于高位,有利于引流,近年来,有学者发现电动站立床在体位排痰护理中取得了良好的临床效果,呈现出取代传统体位咳痰的趋势〔13〕。据报道称,呼吸训练可以改善患者的呼吸功能,预防肺部感染。 医师通过腹式呼吸训练和胸式呼吸训练,可以改善胸廓活动幅度,提高肺通气量和呼吸效率,从而加强患者咳嗽力度,促进痰排出〔14,15〕。 本文结果说明呼吸功能训练联合电动站立床能够提高老年脑卒中气管切开患者体位排痰效果,同时减少肺部感染。 胸廓过度、呼吸肌力下降引起的呼吸功能下降是影响脑卒中患者排痰能力的主要原因之一,VC% pred、FVC% pred及最长呼吸时间是临床上常用的呼吸功能指标,能够反映呼吸功能的强弱〔16〕。本研究结果说明呼吸功能训练联合电动站立床能够有效改善患者呼吸功能,原因是呼吸功能训练可以通过按压胸廓、放松肋间肌来提高胸廓的弹性和活动性,同时,与电动站立床结合,可促进痰的排出,改善呼吸道的通畅,促进正常呼吸方式的重建,增加肺通气量,改善呼吸功能〔17〕。 本研究还提示呼吸功能训练联合电动站立床能够促进患者呼吸,提高SpO2,同时改善患者生活质量,减少机体感染,与粟顺美等〔18〕研究结果一致。同时相关研究显示,呼吸训练是一种主动调节呼吸频率,增加呼吸深度,改变呼吸方式,锻炼呼吸肌,增加有效咳嗽,防止呼吸道分泌物滞留堵塞气道,既能预防肺部感染,又有助于肺泡扩张,增加肺活量,提高呼吸效率,增加脑组织摄氧量,保证生命体征稳定;还能增强体质,促进全面康复〔19,20〕。
综上,呼吸功能训练联合电动站立床能有效促进患者排痰,加强呼吸功能,改善生活质量。本研究由于样本数量相对不足,个人主观评价存在差异等因素可能存在一定误差,希望今后可进一步开展大样本数量进行研究。

