2 型糖尿病与常见精神障碍的共病机制及治疗原则
仝玉杰,王骁,张昊翔,刘莎,徐勇
(1.山西医科大学,山西 太原 030000;2.山西医科大学第一医院/第一临床医学院,精神卫生科,山西 太原 030000;3.精神障碍人工智能辅助诊疗山西省重点实验室,山西 太原 030000)
0 引言
2 型糖尿病作为一种常见的心身疾病,具有病程长、易反复、并发症多等特点。根据国际糖尿病联盟最新发布的全球糖尿病地图显示,2019 年全球约4.63 亿成人患糖尿病,预计到2030 年,全球糖尿病患者将达到5.784 亿[1]。
除此以外,2 型糖尿病与精神障碍共病的风险也引发关注。一项2018 年乌鲁木齐市的调查研究显示,2 型糖尿病患者的抑郁症患病率高达20%,显著高于一般人群(2.1%)[2]。程萍等人研究显示,对2 型糖尿病患者进行简明心境量表评分,其紧张、焦虑和抑郁等负面维度评分均显著低于正常对照组,相较于正常对照组的心境总评分(19.8±3.1)分,2 型糖尿病患者心境总评分只有(2.3±0.7)分[3]。同样,抑郁、焦虑等情绪也会影响糖尿病的发生发展。2016 年Bădescu 等人研究显示,抑郁症患者罹患2 型糖尿病的风险将提高60%[4]。同年,Hajek 等人对121 名双相情感障碍患者的研究显示,2 型糖尿病患病率达到了21%[5]。根据2020 年美国精神分裂症患者的横断面研究,共病糖尿病的患病率可高达23.3%[6]。
心身医学作为一种新兴的医学模式,相较于传统医学模式,更关注心理社会因素对疾病发生发展的作用,从而可以更好地解释躯体疾病和精神障碍的共病机制,以便于制定治疗原则。本文旨在论述2 型糖尿病与常见精神障碍的共病机制及治疗方面的研究进展,为诊治提供新思路。
1 心理因素
1.1 负性情绪
负性情绪可能增加血糖控制的难度,影响2 型糖尿病的发生发展[7-9]。负性情绪特别是抑郁情绪易导致2 型糖尿病与抑郁症共病患者对血糖控制的依从性下降,具体表现在未及时按量用药以及不健康生活习惯的增加,如睡眠不足、过量饮食和缺乏运动,也会造成社会功能受损和医患沟通不良,影响患者的自我护理,加大患者血糖控制的难度[7,9]。而在抑郁症病情控制良好的基础上,糖尿病的控制常常变得相对容易[8]。
同样,糖尿病患者更易出现负性情绪,从而增加罹患抑郁症的风险[3,10]。既往已有多个研究探讨2 型糖尿病患者抑郁症高患病率的原因[10],目前认为可能由于糖尿病的长期性和易反复性,患者承受着巨大的心理压力和严重的经济负担,常处于一种高应激状态,导致严重的内分泌代谢紊乱,进而导致抑郁症的发生发展[3]。
1.2 动机缺乏
抑郁症患者易出现动机缺乏、被动懒散等症状,导致体重增加、血糖和血脂升高,进而影响2 型糖尿病的发生发展[7,8]。Atasoy 等人研究证明抑郁症患者更容易出现肥胖的问题,伴有肥胖的抑郁症患者罹患2 型糖尿病的风险显著提高[8]。
精神分裂症同样会对糖尿病的发生发展产生影响[11,12]。其中精神分裂症患者易肥胖是重要影响因素之一,一项对2548 名精神分裂症患者的研究中,有22%的患者超重[11]。精神分裂症患者常伴有意志减退等阴性症状,更易出现不良的饮食习惯和缺乏运动的问题,进而引发肥胖、高血脂和高血糖[12]。Correll 等人对394 名首发精神分裂症患者的研究发现,有48.3%的患者超重,56.5%的患者出现了高血脂,13.2% 的患者存在代谢综合征[11,12]。
1.3 人格特征及防御机制
神经质性人格是2 型糖尿病的危险因素之一[13],其特点包括焦虑、刻板和敌对,做事小心谨慎,易出现负性情绪。Maryam 等人研究发现,运用大五人格量表对患者进行评估,2 型糖尿病患者糖化血红蛋白(Glycosylated Hemoglobin,HbA1C)水平与神经质性维度呈显著正相关,与外向性及尽责性维度呈显著负相关[13]。患者的人格也会影响其自我护理行为,影响治疗动机,导致胰岛素接受度降低等[13]。
心理防御机制是人们面临心理压力时所采用的一种策略[14],不良防御方式是心身疾病发生、发展的危险因素,易导致心理-神经、心理-神经-内分泌、心理-神经-免疫等系统调节紊乱[15,16]。许多患者因为不良的防御方式而心理负担沉重,不能正确面对压力,以致性格变得敏感、固执甚至产生长期的焦虑、紧张等情绪,导致病情的发生、发展[16]。
2 社会因素
2.1 应激性生活事件
大量临床研究资料表明,应激性生活事件与2型糖尿病患者的代谢密切相关:一些患者在饮食和药物治疗不变的情况下,由于应激性生活事件的出现,可致血糖快速升高,甚至出现严重的并发症[17]。综合应激反应(the integrated stress response,ISR)作为一种中央信号网络,通过促进细胞基因表达的重新编程来维持细胞稳态,它是细胞在各种压力刺激下做出的自救反应。研究表明,外部刺激如应激性生活事件可导致ISR 的激活,胰岛作为受ISR 变化影响最大的器官之一,对ISR 激活有高度敏感性;应激性生活事件的持续作用导致胰岛β 细胞中ISR 过度激活,促进促凋亡转录因子的表达,进而诱导β 细胞的凋亡[18]。因此,ISR 靶向治疗为糖尿病治疗提供了新思路。
2.2 社会决定因素
社会决定因素指可以影响个体身体健康的社会和经济条件,如家庭经济情况、社区环境等,可以反应个人的生活地位、工作状态以及所处的社会环境。已有研究表明社会决定因素对血糖控制、低密度脂蛋白和血压均有不同程度的影响[19,20]。Kollannol 等人研究发现,社会经济地位较低的人的HbA1C 可能较高,可能由于经济困难以及受教育程度低,易导致抑郁症状,而对HbA1C 产生了间接影响[19]。
社区环境可对糖尿病的发生发展产生一定影响[19,20]。在一项针对纽约成年糖尿病患者的研究中发现,社区中存在的健康食品店的数量以及社区居民偏好步行的习惯均与居民的血糖控制情况成正相关;与住房条件稳定的糖尿病患者相比,经常搬家或付不起房租的患者去医院急诊或住院的几率上升高达5 倍多[20]。
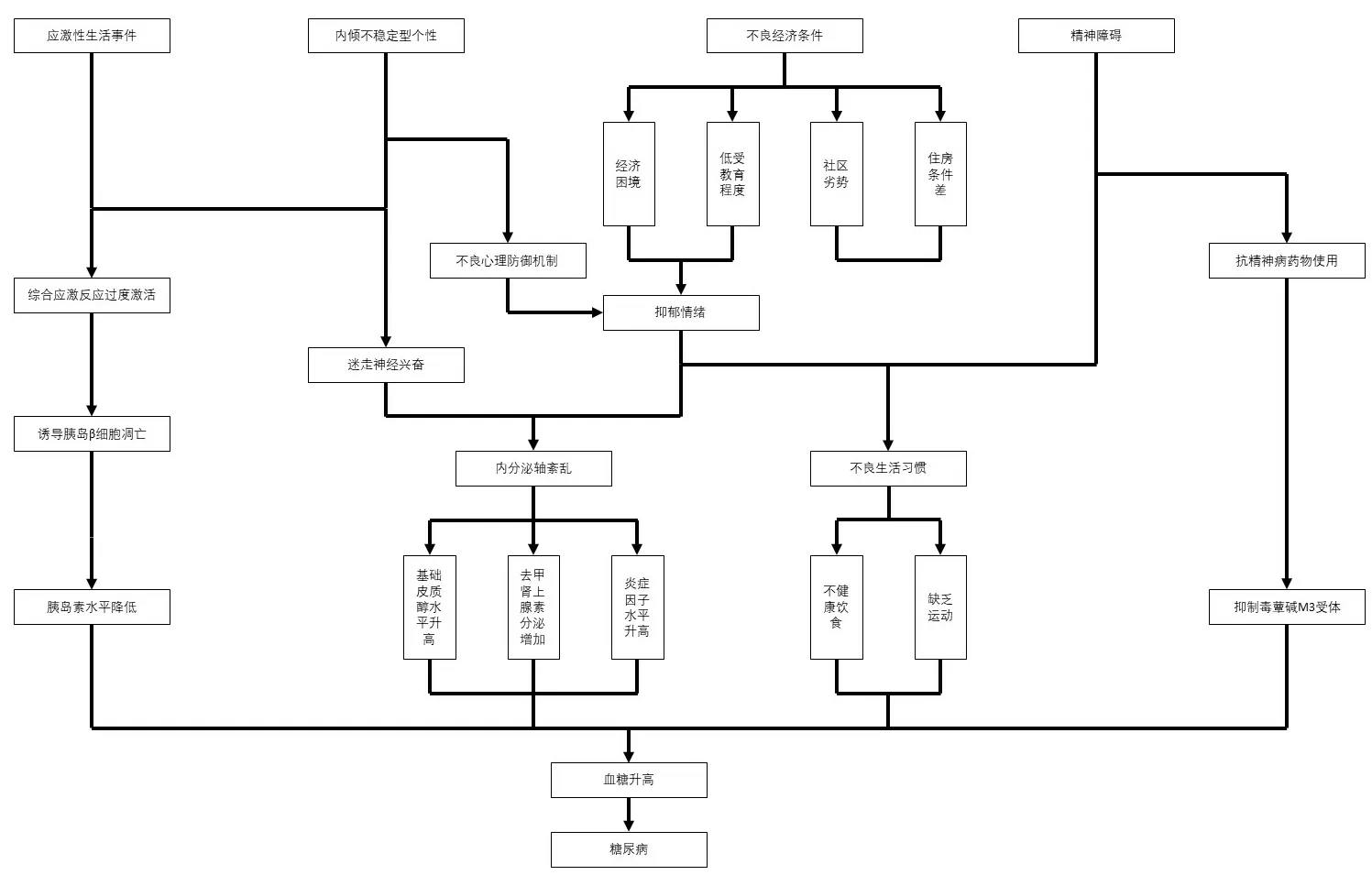
图1 2 型糖尿病与精神障碍的共病机制
3 生物学发病机制
3.1 遗传因素
抑郁症、精神分裂症等精神障碍对糖尿病的发生发展具有重要影响,其遗传学机制目前仍在研究中[7,11,21]。抑郁症、2 型糖尿病和空腹血糖之间存在潜在的多效性基因位点(一个基因对多种遗传性状产生影响),目前研究证实抑郁症与2 型糖尿病相关的IGF2BP2,CDKAL1,CDKN2B-AS和PLEKHA1 基因以及空腹血糖相关的MADD,CDKN2B-AS,PEX16 和MTNR1B 基因之间可能存在多效性[7]。目前认为人染色体1q21-24 可能存在糖尿病的风险基因,同时参与糖代谢和认知功能的基因可能增加精神分裂症患者患糖尿病的风险,TCF7L2 基因被证实可增加糖尿病和精神分裂症共病的风险[11]。
3.2 内分泌轴
抑郁症可通过影响下丘脑-垂体-肾上腺轴(Hypothalamic-pituitary-adrenal axis,HPA 轴)进而导致内分泌紊乱,导致2 型糖尿病[4,22,23]。HPA 轴作为神经内分泌系统的重要组成部分之一,有助于机体应对各种急性和慢性应激反应[23]。抑郁症患者易通过慢性应激反应激活HPA 轴,进而导致肾上腺皮质中的皮质醇以及肾上腺髓质中肾上腺素和去甲肾上腺素的分泌增多,进而导致2 型糖尿病,引发胰岛素抵抗和内脏肥胖[4,22]。
最近的研究发现,下丘脑-垂体-甲状腺轴(Hypothalamus-pituitary-thyroid axis,HPT 轴)也在精神障碍和2 型糖尿病的共病中产生影响[4,24-26]。抑郁症及双相情感障碍可通过影响HPT 轴以及交感神经系统,导致皮质醇、去甲肾上腺素等激素分泌增加和炎症因子水平升高,进而HbA1c 水平及血脂水平升高,促进2 型糖尿病的发生发展[4,24-26]。
4 治疗与干预
传统糖尿病的治疗方法以药物治疗为主。目前糖尿病的经典治疗方法为每日多次注射胰岛素或持续皮下注射胰岛素(即胰岛素泵)[27]。从心身医学的角度,还应进行认知疗法治疗、松弛训练、支持性心理治疗、生物反馈治疗等[28-32]。对于糖尿病共病抑郁症患者,松弛疗法可帮助舒缓身心,减轻抑郁症状,降低空腹血糖和HbA1c 水平,进而控制血糖[28]。良好的家庭支持有助于患者的自我管理,稳定情绪以及控制血糖,进而有助于病情的控制[29]。三维度综合护理可显著改善糖尿病患者的抑郁症状,并有效降低糖尿病患者HbA1c 和血清胆固醇水平[30]。团体认知疗法可改善患者的饮食,缓解抑郁症状,并有利于对于血糖的自我管理[31]。药物治疗可快速有效地减轻患者的躯体病症,心理治疗则可以改善患者的焦虑抑郁情绪,心身并治与以往的单因素治疗相比有更佳的治疗效果,是治疗糖尿病的有效方法[30](表1:多种疗法对2 型糖尿病的治疗与疗效评估)。

表1 多种疗法对2 型糖尿病的疗效评估[27-33]
5 总结与展望
综上所述,在研究2 型糖尿病与精神障碍共病的病因和发病机理时,既要重视生物学因素,也要考虑诸多社会心理因素[34,35]。工作性质、家庭关系、居住条件、饮食状况、生活习惯等社会心理因素既可引发各种精神障碍,也可作为2 型糖尿病的诱因,也可引起病理生理变化进而导致器质性疾病,因此心身共治是研究和诊治2 型糖尿病与精神障碍共病的重要方向[36]。
心理社会因素对2 型糖尿病共病精神障碍的发生、发展有着重要的影响。积极有效的社区干预措施可提高患者的治疗依从性,防止严重并发症的发生[37]。对患者实施系统性自我管理教育,可有效改善社区患者的心理状况和生活质量[38]。因此建议在疾病预防上建立健全社区糖尿病教育、心理卫生宣传教育网络,鼓励健康的行为模式,改善社会支持资源,提高人们对2 型糖尿病等心身疾病的了解和自我调节能力;在治疗上使用常规药物的同时,辅以心理治疗,以提高治疗心身疾病的疗效,提高患者的生存质量、生活满意度和总体幸福感。
糖尿病和精神障碍的共病率居高不下,对患者身心造成一定影响,也给社会带来了沉重负担。如何有效防范和治疗糖尿病和精神障碍共病仍需多方努力。在领域专家仔细研究和缜密思考之下,结合慢性病防治和精神卫生服务,卫健委等多个部门经过科学决策,于2020 年9 月联合制定并发布了《关于加强和完善精神专科医疗服务的意见》[38]。其中提出要逐步推进多学科联合治疗模式,鼓励精神专科医院针对疑难复杂疾病开设多学科诊疗门诊,鼓励综合医院创新多学科诊疗模式,为患者提供躯体疾病治疗的同时提供心理康复治疗[39]。在多学科诊疗模式的帮助下,糖尿病和精神障碍共病的患者将得到更有效的治疗,也可为其他躯体疾病与精神障碍共病的治疗提供参考。

