经皮冠状动脉介入术时机对急性非ST段抬高型心肌梗死患者左室重构、BNP的影响及预后分析
罗立
NSTEMI是急性心肌梗死(AMI)的一种特殊类型,主要是以血小板血栓为主,造成冠状动脉的急性次全闭塞,出现心内膜下损伤,表现为ST段压低,具有病情急骤、疾病进展迅速、死亡率高等特点[1]。BNP是一种神经激素,主要由心室合成、分泌,当心室压力负荷较重或扩张严重时外周血BNP浓度会明显增高[2]。临床治疗NSTEMI遵循恢复冠状动脉血运、抗血栓、抗凝的原则。PCI作为目前临床治疗NSTEMI的主要手段,可促进受损心功能恢复,降低死亡率[3]。但关于PCI治疗时机对NSTEMI患者左室重构、BNP的影响及预后,当前报道较少。基于此,本文选取2019年4月~2021年4月本院收治的96例NSTEMI患者进行分组研究,报告如下。
1 资料与方法
1.1 一般资料 选取2019年4月~2021年4月本院收治的96例NSTEMI患者,依照随机法分为病例组和对比组,每组48例。病例组男27例、女21例;年龄48~69岁,平均年龄(58.62±6.34)岁;病程0.6~3.5 h,平均病程(2.05±0.64)h;NYHA分级:32例Ⅲ级、16例Ⅳ级;冠状动脉病变支数:8例1支、29例2支、11例3支及以上;体重40~98 kg,平均体重(69.52±10.31)kg。对比组男25例、女23例;年龄50~67岁,平均年龄(58.58±6.31)岁;病程0.9~3.4 h,平均病程(2.08±0.61)h;NYHA分级:35例Ⅲ级、13例Ⅳ级;冠状动脉病变支数:10例1支、26例2支、12例3支及以上;体重44~96 kg,平均体重(69.59±10.27)kg。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。见表1。纳入标准:①均符合《2011年美国不稳定性心绞痛/非ST段抬高型心肌梗死指南解读》[4]中对NSTEMI诊断标准;②年龄>18岁,性别不限;③临床资料无缺失;④家属均知情,已签署同意书。排除标准:①入组前6个月存在重大手术史、外伤史者;②合并全身感染性疾病者;③合并心力衰竭等疾病者;④重大脏器衰竭、功能障碍者;⑤合并自身免疫性疾病者;⑥存在凝血、免疫系统异常者;⑦合并艾滋病、肺结核、梅毒等疾病者。
表1 两组一般资料比较(n,)
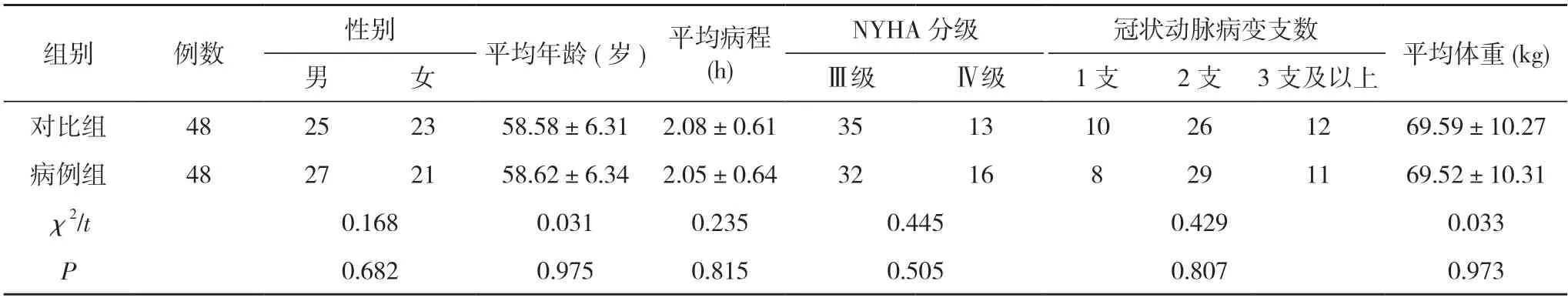
表1 两组一般资料比较(n,)
注:两组比较,P>0.05
1.2 方法 病例组患者在发病8~24 h内予以氯吡格雷600 mg、阿司匹林300 mg口服治疗,采用Seldinger法穿刺右侧桡动脉,对于穿刺失败者,可更改为右侧的股动脉,置入6 F动脉鞘,予以7000~10000 U肝素钠通过鞘管注入,通过心血管造影机实施冠状动脉造影术,明确梗死部位,实施PCI治疗。对比组在发病5~7 d后实施PCI治疗,具体步骤与病例组一致。
1.3 观察指标及判定标准 比较两组临床疗效,治疗前后的心室重构指标(mMPG、mPAP)、BNP、CK-MB、cTnI,6个月内不良心血管事件发生情况以及再入院情况。临床疗效判定标准:NYHA分级复常>2级为显效;NYHA分级复常1~2级为有效;未达以上标准是无效。总有效率=(显效+有效)/总例数×100%[5]。BNP、CK-MB、cTnI:采集3~5 ml空腹静脉血,离心处理10 min后置于EP管中,将EP管放置在温度-70℃冰箱待检,以酶联免疫吸附测定法(ELISA法)检测以上指标。不良心血管事件包括心源性休克、再梗死、心力衰竭、恶性心律失常。
1.4 统计学方法 采用SPSS26.0统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组临床疗效比较 病例组治疗总有效率95.83%高于对比组的70.83%,差异具有统计学意义(P<0.05)。见表2。
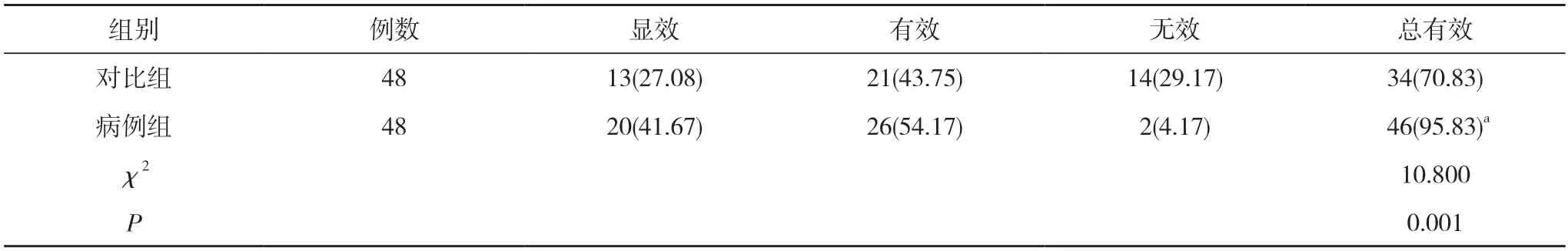
表2 两组临床疗效比较[n(%)]
2.2 两组治疗前后的心室重构指标比较 治疗前,两组mMPG、mPAP比较,差异均无统计学意义(P>0.05);治疗后,病例组mMPG(0.91±0.11)kPa、mPAP(3.52±0.34)kPa均低于对比组的(1.46±0.22)、(4.95±1.05)kPa,差异均具有统计学意义(P<0.05)。见表3。
表3 两组治疗前后的心室重构指标比较(,kPa)

表3 两组治疗前后的心室重构指标比较(,kPa)
注:与对比组治疗后比较,aP<0.05
2.3 两组治疗前后BNP、CK-MB、cTnI水平比较治疗前,两组BNP、CK-MB、cTnI水平比较,差异均无统计学意义(P>0.05);治疗后,病例组BNP(152.16±10.62)ng/L、CK-MB(3.52±0.16)U/L、cTnI(6.06±0.14)μg/ml均低于对比组的(685.26±94.62)ng/L、(15.26±3.06)U/L、(15.26±3.06)μg/ml,差异均具有统计学意义(P<0.05)。见表4。
表4 两组治疗前后BNP、CK-MB、cTnI水平比较()

表4 两组治疗前后BNP、CK-MB、cTnI水平比较()
注:与对比组比较,aP<0.05
2.4 两组6个月内不良心血管事件发生情况比较 病例组6个月内不良心血管事件发生率2.08%低于对比组的16.67%,差异具有统计学意义(P<0.05)。见表5。

表5 两组6个月内不良心血管事件发生情况比较[n(%)]
2.5 两组6个月内再入院情况比较 病例组6个月内再入院率0低于对比组的12.50%,差异具有统计学意义(P<0.05)。见表6。

表6 两组6个月内再入院情况比较[n(%)]
3 讨论
不同于急性ST段抬高型心肌梗死(STEMI)患者,NSTEMI患者的冠状动脉内不稳定的粥样硬化斑块在一系列炎症因子刺激下发生斑块破裂、糜烂、溃疡激活局部血小板,使其发生粘附、聚集,形成富含血小板的白色血栓等,冠状动脉管腔往往未完全闭塞。如果冠状动脉严重阻塞时间较长、心肌缺血时间累计20 min,组织学上有心肌坏死血清心肌标志物异常升高、心电图(ECG)呈持续性心肌缺血改变而无ST段抬高出现,临床上即可诊断为NSTEMI[6]。NSTEMI临床病史有糖尿病、心力衰竭、高血压及外周血管疾病更常见,在住院病死率和远期预后方面与STEMI比较,差异不明显,一旦被确诊为NSTEMI,应及时予以科学、有效的抗栓治疗,否则容易引发休克、心律失常等并发症,威胁到患者生命安全。BNP主要由左心室心肌细胞合成、分泌,当心室壁的张力增高,会刺激机体合成、释放大量的BNP[7,8]。NSTEMI患者由于心肌细胞出现缺血性损伤,心肌的舒张、收缩功能减退,心室负荷较重,随着梗死面积的扩大,心室会不断扩张,最终导致外周血BNP浓度增高[9,10]。故临床将BNP作为评估NSTEMI患者病情及预测远期并发症的敏感性指标。
左室重构是临床评估NSTEMI患者病情、预后的重要指标,对于心脏不良事件、左室功能等具有重要的预测价值[11,12]。NSTEMI患者在发病之后极易出现左室重构,增加心力衰竭等不良事件发生率,单纯药物治疗难以改善左室重构。PCI是目前临床治疗NSTEMI的主要手段,可减轻心肌细胞受损程度,避免左室功能减退,降低死亡率[13]。但有研究证实:PCI治疗时机>24 h,左室重构及心功能改善不明显,患者发生再梗死的风险较高[14]。本研究显示:治疗后,病例组BNP(152.16±10.62)ng/L、CK-MB(3.52±0.16)U/L、cTnI(6.06±0.14)μg/ml均低于对比组的(685.26±94.62)ng/L、(15.26±3.06)U/L、(15.26±3.06)μg/ml,差异均具有统计学意义(P<0.05)。病例组6个月内不良心血管事件发生率2.08%、6个月内再入院率0低于对比组的16.67%、12.50%,差异具有统计学意义(P<0.05)。表明NSTEMI患者接受急诊PCI治疗,有助于改善左室重构,疗效确切。原因分析如下:NSTEMI患者在发病12 h内缺血性的心肌细胞予以针对性治疗,可及时挽救缺血半暗带,恢复心肌血流灌注,减轻心肌细胞破坏、死亡程度。故通过急诊PCI治疗,可及时挽救濒临死亡的心肌细胞,防止心肌细胞进一步损伤,增强治疗效果,降低心脏不良事件发生率,有效改善患者预后[15-19]。而择期PCI治疗的患者,由于NSTEMI患者发病时间较长,心肌细胞已经出现了不可逆性的损伤,且损伤程度比刚发病时更为严重[20-22]。
综上所述,急诊PCI治疗可有效改善NSTEMI患者左室重构,降低外周血BNP浓度、远期不良心血管事件发生率及再入院率,临床疗效显著,应用、推广价值均较高。

