超声引导腋神经联合肩胛上神经阻滞对肩关节镜手术患者应激反应的影响
汪懿,文怀昌,张芳芳,金孝岠,陈永权
(皖南医学院第一附属医院,安徽 芜湖 241000)
肩关节镜手术已被广泛用于肩袖疾病的治疗[1],全身麻醉是此类手术最常采用的麻醉方式,但不能完全抑制手术创伤导致的应激反应,而且围术期阿片类药物的过量使用会导致患者恶心呕吐、呼吸抑制、尿潴留等不良反应[2]。全身麻醉联合肌间沟臂丛阻滞已被证实可减轻围术期应激反应,且可减少阿片类药物的用量[3],但可导致膈神经阻滞、气胸、上肢麻木等并发症,影响患者的早期康复及满意度[4]。随着超声引导神经阻滞技术的进步,相对安全、简便的腋神经和肩胛上神经阻滞已被逐渐应用于临床[5-6]。但目前尚缺乏腋神经联合肩胛上神经阻滞对肩关节镜术中应激反应的影响的相关研究。因此,本研究拟通过对比分析全身麻醉复合腋神经联合肩胛上神经阻滞和单纯全身麻醉的围术期镇痛效果及对应激反应的影响,探讨超声引导下腋神经联合肩胛上神经阻滞在肩关节镜术中的应用价值。
1 资料与方法
1.1 一般资料 本研究经皖南医学院第一附属医院医学伦理委员会审核批准,并与纳入研究的患者及家属签署麻醉知情同意书。选取本院2019年6月—2020年6月收治的肩袖损伤患者60例。纳入标准:择期行肩关节镜下肩袖损伤修复术;年龄18~65岁;BMI 18~27 kg/m2;ASAⅠ或Ⅱ级。排除标准:合并严重心肺疾病;凝血功能障碍;肝脏或肾脏功能衰竭;怀孕;局麻药过敏;长期阿片药物使用史;合并慢性疼痛;合并精神疾病或其他不能配合的情况。本研究采用随机双盲对照,根据计算机生成的随机数字表将纳入的患者按照1∶1的比例随机分为观察组和对照组,每组各30例。两组患者均行气管插管全身麻醉,观察组在全身麻醉后超声引导下用0.3%罗哌卡因行腋神经联合肩胛上神经阻滞,对照组在全身麻醉后超声引导下用相同容积0.9%氯化钠行腋神经联合肩胛上神经阻滞。神经阻滞用药由一位指定的麻醉护士配置,操作者对神经阻滞用药的配方并不知晓,由另一位不知情的研究人员进行术后随访。
1.2 麻醉方法
1.2.1 全身麻醉诱导及维持 患者术前禁食禁饮根据外科快速康复理念(enhanced recovery after surgery,ERAS)进行。入室后建立外周静脉通道,常规监测无创动脉血压(NIBP)、心率(HR)、心电图(ECG)、脉氧饱和度(SpO2)、呼气末二氧化碳分压(PETCO2)以及Nactrend麻醉深度监测。全身麻醉诱导及维持:经静脉顺序注射0.03 mg/kg咪达唑仑、0.3~0.5 μg/kg舒芬太尼、0.2~0.5 mg/kg依托咪酯和0.2 mg/kg顺式阿曲库铵。麻醉诱导后插入喉罩,采用容量控制模式进行机械通气,设置呼吸机参数:VT 6~8 mL/kg、RR10~12次/分,使PETCO2维持在4.66~5.99 kPa。麻醉维持采用丙泊酚4~6 mg·kg-1·h-1、瑞芬太尼0.2~0.5 μg·kg-1·min-1泵注,根据Nactrend麻醉深度监测值及患者生命体征调整泵注速度,保持Nactrend麻醉深度监测在45~55之间,MAP波动幅度控制在±20%,术中间断给予顺式阿曲库铵维持肌松。
1.2.2 超声引导下腋神经及肩胛上神经阻滞 患者全身麻醉后改为术侧在上的侧卧位,选用高频线阵探头(5~10 MHz),耦合剂均匀涂抹于探头,并用无菌塑料套包紧探头。超声引导四边孔腋神经阻滞[7]:将探头呈矢状位放置于肩后部、腋窝皱襞的正上方,调整探头角度,缓慢向外侧扫描,直至出现肱骨声像,固定探头,在肱骨、小圆肌、三角肌和大圆肌之间可发现搏动的旋肱后动脉,在动脉附近呈蜂窝状结构即为腋神经。采用平面内穿刺技术,22G针垂直于皮肤进针,穿过三角肌后针尖到达腋神经附近,回抽无血后注射0.3%罗哌卡因15 mL,对照组注射0.9%氯化钠15 mL。肩胛上切迹部超声引导肩胛上神经阻滞:将探头放置在肩胛冈中部,调整探头向下向内扫描,超声可见斜方肌、冈上肌、肩胛骨、肩峰等声像,肩胛骨靠近肩峰侧可见凹型的骨性声像,即为肩胛上切迹。肩胛上切迹浅层附着有高回声的肩胛上横韧带,在肩胛上横韧带深部、肩胛上动脉附近可见呈卵圆形的肩胛上神经。采用平面内进针技术,22G针垂直于皮肤刺入,穿过斜方肌、冈上肌、肩胛上横韧带,针尖至肩胛上神经附近回抽无血后注射0.3%罗哌卡因15 mL,对照组注射0.9%氯化钠15 mL。
1.2.3 术后镇痛 两组患者均未使用术后镇痛装置,若术后静息VAS疼痛评分>4分时,则给予地佐辛5 mg静脉滴注补救镇痛。
1.3 观察指标 记录两组患者手术时间、术中瑞芬太尼用量,记录入室时(T0)、切皮后5 min(T1)、切皮后30 min(T2)、手术结束时(T3)的平均动脉压(MAP)、心率(HR),并于上述时间点采集外周静脉血2 mL,采用酶联免疫吸附试验(ELISA)检测患者血糖、去甲肾上腺素(NE)及皮质醇(Cor)。术后2 h、6 h、12 h、24 h静息/运动VAS疼痛评分,术后不良反应及患者满意度。

2 结果
2.1 患者一般资料及手术情况 两组患者年龄、性别比例、BMI、ASA分级、手术时间比较差异无统计学意义(P>0.05),观察组瑞芬太尼用量少于对照组,差异有统计学意义(P<0.01)。见表1。

表1 两组患者一般资料的比较
2.2 两组患者术中不同时间点MAP和HR比较 观察组各时点MAP、HR差异无统计学意义(P>0.05)。观察组MAP在切皮后5 min及30 min均低于对照组,差异有统计学意义(P<0.01)。对照组HR在切皮后5 min、切皮后30 min及手术结束时均持续高于观察组,差异有统计学意义(P<0.01)。见表2。

表2 两组患者术中不同时间点MAP和HR比较
2.3 两组患者术中不同时间点应激反应指标的比较 两组血糖在切皮后5 min均未明显升高,差异无统计学意义(P>0.05)。相较于入室时血糖、NE、Cor,对照组在切皮后30 min及手术结束时明显升高,且高于观察组同时点水平,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术中不同时间点应激反应指标的比较
2.4 两组患者术后VAS评分比较 观察组术后6 h、12 h、24 h静息和运动时VAS疼痛评分均明显低于对照组,差异有统计学意义(P<0.01)。见表4。
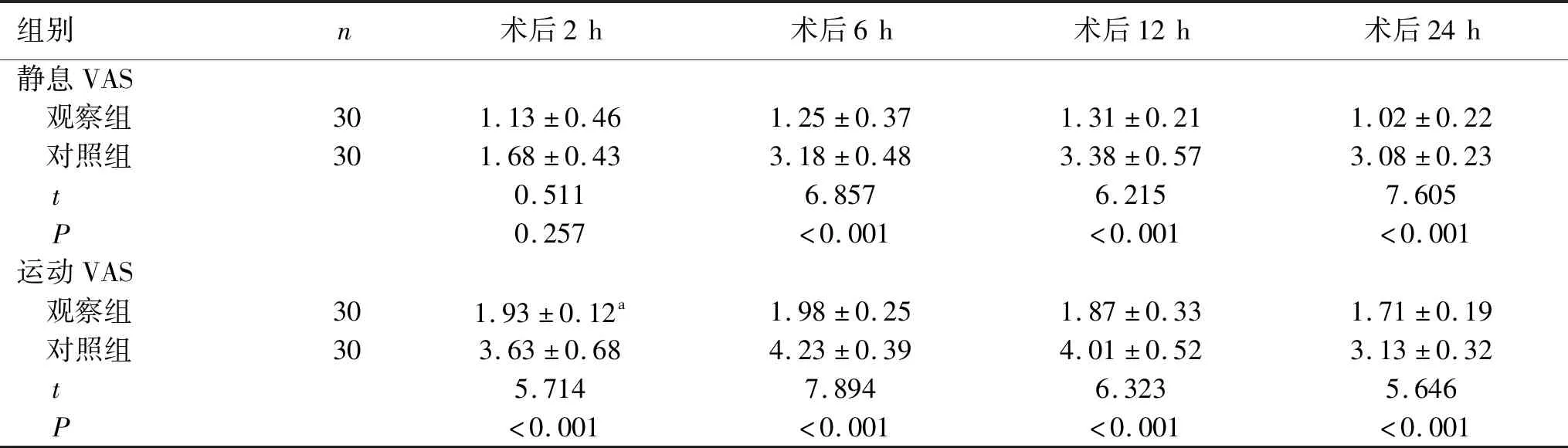
表4 两组患者术后VAS评分比较
2.5 两组患者术后不良反应及满意度比较 观察组术后补救镇痛率明显低于对照组,差异有统计学意义(P<0.01)。对照组恶心呕吐发生率明显高于观察组,差异有统计学意义(P<0.01)。观察组术后满意度高于对照组,差异有统计学意义(P<0.01)。见表5。

表5 两组患者术后不良反应及满意度比较
3 讨论
正常情况下,以皮质醇为主要代表的应激激素有一个昼夜节律,夜间睡眠后逐渐增加,在清晨时达到峰值,然后随着时间的推移逐渐减少,然而这一节律可能会被任何应激状态所打断,如手术相关的急性疼痛[8]。手术损伤相关的应激反应涉及激素和代谢的改变,并涉及全身神经内分泌和血液免疫系统[9]。神经内分泌和血液免疫系统是双向相互作用的。手术创伤首先引起明显的局部炎症,然后诱发全身炎症反应,急性期蛋白增加,促炎介质激活,通过神经和体液途径激活下丘脑-垂体-肾上腺轴和交感神经系统[10]。多项研究和综合分析表明[11-12],手术创伤比体外循环更能激发皮质醇的分泌,皮质醇是手术后激素反应的显著标志,能抑制免疫活动。
肩关节镜手术常伴有术中及术后中度至重度疼痛,甚至与其他一些大手术如腹部胃切除术及开胸手术的疼痛程度相当。因此,肩关节镜手术中适当有效的控制手术疼痛,可减轻应激反应,有利于患者术后康复。这种疼痛可以通过使用高剂量的阿片类药物来控制,然而,阿片类药物有各种副作用,如恶心、呕吐、呼吸抑制、便秘等。虽然肌间沟臂丛阻滞已被推荐用于肩部和上肢的围术期疼痛管理,以减少阿片类药物的使用。然而,它也有许多并发症,如误入硬膜外腔、膈神经阻滞、喉返神经和星状神经节阻滞等[13-14]。因此,需要寻找一种有效而且副作用较少的神经阻滞。肩胛上神经在肩胛切迹处位置比较固定,经肩胛横韧带下方至冈上窝,并在此处发出分支支配冈上肌、肩关节和肩锁关节。因此,肩胛上神经阻滞被认为可替代肌间沟臂丛阻滞作为肩关节镜手术的术后镇痛方法,且其副作用更少[15]。然而,由于肩胛上神经不是唯一负责肩关节感觉和运动神经支配的神经,它不能单独用于肩关节手术的镇痛。除了肩胛上神经,腋神经与旋肱后动脉一同穿过四边孔后发出分支,分布于三角肌表面皮肤及肩关节。ROTHE C等[16]的一项随机、对照研究将选择性腋神经阻滞应用于关节镜下肩峰下减压,研究结果表明该方式有一定的镇痛效果。所以,腋神经联合肩胛上神经阻滞对肩关节镜手术术后镇痛有协同作用。因此,本随机对照研究的目的是探讨超声引导腋神经联合肩胛上神经阻滞对肩关节镜手术患者应激反应的影响。
本研究结果表明,与单纯全身麻醉相比,超声引导腋神经联合肩胛上神经阻滞可显著降低肩关节镜手术围术期应激反应,从而降低血糖、NE、Cor水平。血流动力学参数方面,单纯全麻组的MAP和HR在切皮后5 min、切皮后30 min及手术结束时均持续高于神经阻滞组,进一步表明手术应激反应受到抑制。神经阻滞组术后6 h、12 h、24 h静息/运动时VAS疼痛评分、术后补救镇痛率及恶心呕吐发生率均明显低于单纯全身麻醉组,表明超声引导腋神经联合肩胛上神经阻滞起到了良好的镇痛效果,且具有较好的安全性。患者术后恢复效果好,成本效益高,患者满意度高。
本研究的局限性:①本研究为小样本、单中心随机对照研究,可能存在一定的抽样误差;②仅检测了术中的应激反应标志物,不能反映术后应激水平的变化;③本研究所用局麻药物浓度、剂量单一,可进一步探讨不同浓度、剂量和使用佐剂等对肩关节镜手术围术期应激反应的影响。
综上所述,相对于单纯采用全身麻醉,超声引导腋神经联合肩胛上神经阻滞可以减轻肩关节镜手术围术期应激反应,能减少瑞芬太尼用量同时提供满意的围术期镇痛,且降低术后不良反应的发生率。

