妊娠期高血压疾病相关影响因素及其对母婴结局的影响
李芳,王仁存,庞新丰,高歌
妊娠期高血压疾病主要表现为全身性血管痉挛,全身各脏器血液减少,引发全身性水肿、头痛、恶心、视力模糊及上腹部疼痛等症状[1]。随着环境的恶化及生活方式的改变,妊娠期高血压疾病发病率呈逐年增长的趋势,是诱发低体重儿、早产儿、围产儿死亡等不良结局的重要因素之一,严重影响母婴健康。研究[2]表明,妊娠期高血压疾病可增加胎盘早剥、胎儿生长迟缓、早产、海普综合征(HELLP) 、窒息等罹患的风险,一旦宫内发育迟缓及早产同时出现,新生儿各器官系统功能及体格生长发育更迟缓。有研究[3]表明,年龄、孕次、疾病家族史、多胎等均为影响妊娠期高血压疾病的相关因素。因此,及时了解影响妊娠期高血压疾病的高危因素,并做好早期预防和控制是治疗妊娠期高血压疾病患者的重要环节,具有较高临床意义。基于此,本资料对我院出生的早产儿生长发育情况进行随访调查,分析影响妊娠期高血压疾病产妇高危因素并提出防治对策,为改善妊娠期高血压疾病对早产儿生长发育情况影响提供理论依据。现报告如下。
1 资料与方法
1.1 一般资料 选取2019年10月—2020年10月焦作市妇幼保健院妇产科妊娠期产妇100例为研究对象,其中50例妊娠期高血压疾病产妇设为观察组,50例无妊娠期高血压疾病产妇设为对照组,观察组产妇孕周32~35(33.12±1.01)周;年龄>27岁15例,≤27岁35例;文化程度,高中以下25例,大专及以上25例;对照组产妇孕周32~35(33.34±1.05)周;年龄>27岁16例,≤27岁34例;文化程度,高中以下24例,大专及以上26例。2组产妇资料均符合研究标准。妊娠期高血压疾病评判标准[4]:尿蛋白检查结果显示阴性,且血压≥140/90 mmHg;轻度子痫前期诊断标准:血压≥140/90 mmHg,尿蛋白检查≥0.3 g,且合并有轻微头痛或上腹部不适;重度子痫前期诊断标准:尿蛋白检查≥5 g,血压≥160/110 mmHg,且合并有持续性头痛或上腹部不适症状。纳入标准:产妇均具备正常认知与沟通能力;家属知晓且自愿参与者。排除标准:合并先天性心脏病产妇;孕前存在高血压疾病者;临床资料不齐且无法随访者。
1.2 方法
1.2.1 资料收集 采用一般资料调查问卷对研究对象进行资料收集,包含产妇年龄、文化程度、产次、孕次、流产史、孕期体质数、负性情绪、产前体质数、糖尿病家族史、恶性肿瘤家族史、早产、羊水过多、羊水污染、胎儿生长受限、低体重儿、巨大儿、新生儿低血糖、新生儿高胆红素血症及等。
1.2.2 母婴结局调查问卷 采用自制调查表对2组产妇妊娠结局与新生儿结局进行调查,妊娠结局包含剖宫产、产后出血、胎盘早剥;新生儿结局包含新生儿窒息、胎儿宫内窘迫、围产儿死亡。

2 结果
2.1 2组产妇妊娠结局情况比较 对照组剖宫产、胎盘早剥及产后出血发生率均低于观察组,差异有统计学意义(P<0.05)。见表1。
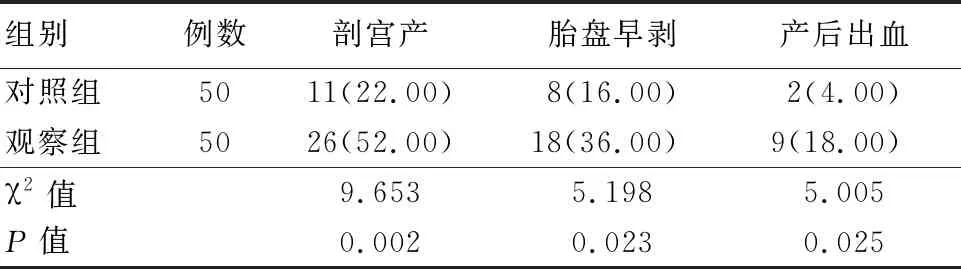
表1 2组产妇妊娠结局情况比较
2.2 2组新生儿结局比较 对照组新生儿窒息率、胎儿窘迫率及围生儿死亡率均低于观察组,差异有统计学意义(P<0.05)。见表2。
2.3 影响妊娠期高血压疾病产妇母婴结局的单因素分析 单因素分析结果显示,年龄、孕次、产次、有无高血压家族史、负性情绪及孕前体质量均为影响妊娠期高血压产妇母婴结局的相关因素(P<0.05)。见表3。
2.4 影响妊娠期高血压疾病产妇母婴结局的多因素分析 以单因素分析得出的具有统计学意义的相关因素作为自变量进行Logistic回归分析显示,年龄>27岁、孕次≥2次、有高血压家族史、有负性情绪及体质量≥28 kg/m2均为影响妊娠期高血压产妇母婴结局的独立危险因素(P<0.05)。见表4。
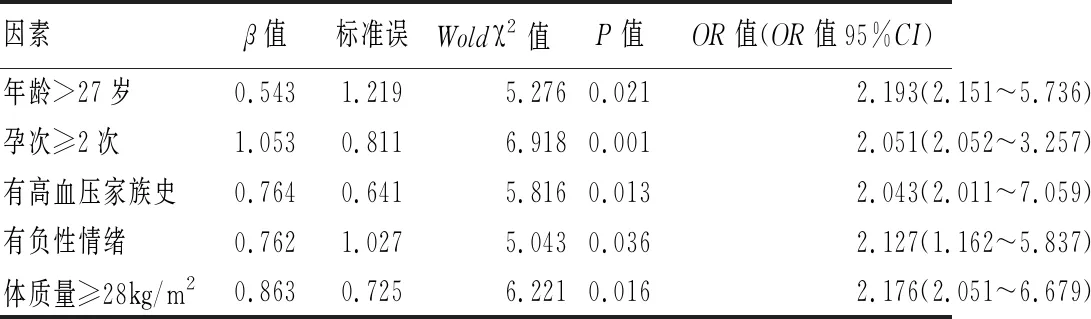
表4 影响妊娠期高血压产妇母婴结局的多因素Logistic回归分析
3 讨论
3.1 妊娠期高血压疾病母婴结局现状分析 孕妇正常妊娠期间,其子宫血管的生理性发育表现为子宫肌层与蜕膜螺旋小动脉卷曲、粗大,促进子宫-胎盘的血液供应量增加,有利于胎儿健康成长[5]。而妊娠期高血压疾病孕妇蜕膜及子宫肌层部分血管发生急性动脉粥样硬化,促使血管腔狭窄,直接影响血流对胎儿的供应,诱发胎儿生长发育障碍[6]。研究[7]显示,妊娠期高血压疾病可导致胎儿早产、新生儿出生时常伴有血细胞异常、胎儿生长发育迟缓,易引发凝血功能异常、合并感染及新生儿远期生长发育迟缓等不良现象。本资料结果显示,对照组剖宫产、胎盘早剥及产后出血发生率均显著低于观察组,对照组新生儿窒息率、胎儿窘迫率及围生儿死亡率均显著低于观察组。妊娠期高血压疾病不仅对产妇自身危害较大,同时也是造成早产、胎儿窘迫及围产儿死亡的主要原因。有研究[8]表明,妊娠期高血压疾病严重程度与母婴结局呈正相关,即病情严重程度越高,母婴结局越差。分析原因可能是疾病严重程度越高,产妇子宫血管痉挛程度也随之增加,极易诱发子宫肌层血管和子宫脱模,进一步引发动脉粥样硬化,导致子宫血管变窄,子宫小动脉和远处毛细血管发生梗死风险增加,导致毛细血管骤然充血,诱发胎盘早剥风险[9]。
3.2 影响妊娠期高血压疾病母婴结局的因素分析 本资料显示,年龄>27岁、孕次≥2次、有高血压家族史、有负性情绪及体质量≥28 kg/m2均为影响妊娠期高血压疾病产妇母婴结局的独立危险因素,此结果与既往文献研究[10]相符。高龄产妇会随着年龄的增长,导致内分泌功能下降,动脉粥样硬化发生概率显著增加。有研究[11]表明,有高血压家族史孕妇发生妊娠期高血压疾病风险是无妊娠期高血史的5.69倍,这可能是由于基因的多态性与妊娠期高血压的发生有关联。负性情绪会增加人体心理应激反应,导致内分泌系统紊乱,引起产妇精神紧张、不安及焦虑等,极易压迫下腔静脉和腹主动脉等,诱发高血压症状。有研究[12]表明,心理情绪紧张会使大脑皮质兴奋与抑制失调,导致皮质下血管运动中枢失衡,交感神经释放甲状腺素,外周血管阻力上升及血压升高,促使血压水平难以维持平衡。孕期体质量≥28 kg/m2被临床定义为肥胖,意味着产妇血脂、血压均显著高于常人,而血脂升高会增加血液粘稠度,从而影响动脉粥样硬化发生基础。
3.3 妊娠期高血压疾病缓解针对性护理措施 有研究[13]表明,对妊娠期高血压疾病治疗及护理相关知识缺乏的孕妇,其遵医嘱依从性及自我管理能力不高,导致其妊娠期血压水平控制不佳,进而加重妊娠期高血压疾病病情,严重影响母婴安全。因此本资料对妊娠期高血压疾病认知缺乏产妇实施针对性的宣教措施:(1)院内宣教:给产妇建立孕检档案时根据孕周、产次、年龄、多胎、高血压疾病史等进行高血压疾病风险评估,为其发放健康宣教手册,嘱咐产妇及家属学习参照;指定个性化产检方案,开展高血压治疗及护理相关知识讲座,讲座利用图文并茂、讲师及患者互动提问等形式提升患者学习积极性及效率;(2)院外宣教:产妇相关产检及讲座结束后,护士指导产妇在家进行血压监测、用药知识和注意事项、生活及饮食习惯影响、健康生活知识等内容,并利用微信平台答疑解惑,使患者充分了解长期坚持合理用药的重要性和必要性,提高其自我血压监测和服药依从性。针对心理情绪不佳妊娠期高血压产妇产妇加强其心理干预指导,与产妇及家属多进行交流,发现造成产妇泄压改变的原因,给予其适当心理疏导,满足其心理需求,指导其自我心理调适方法;鼓励家属及亲友多给予产妇陪伴与关爱,帮助产妇树立健康应对方式和信心;鼓励家属多安排适当户外活动,多陪其散步、户外郊游,逛街等,增加人际交往频次,以提升妊娠期健康信心。
有研究[14]表明,合理的用药、良好的生活习惯及饮食管理有效缓解妊娠期高血压疾病产妇的临床症状,从而降低妊娠期高血压疾病引发的宫内生长发育迟缓、窒息、早产等不良并发症的发生率。因此本资料采取以下针对性的护理措施:(1)用药指导:护士告知产妇及家属高血压药物、孕期保健药物等危害与意义,妊娠期高血压疾病用药注意事项等,教会其用药量、用药时间及用药方法;教会产妇设置手机每天用药提醒功能,促使其养成按时合理用药的习惯,通过合理使用降压药及保健药可有效缓解高血压疾病症状对早产儿的不利影响;(2)饮食管理:指导产妇及家属加入微信交流群,每天利用微信群推送当天健康饮食推荐表,嘱咐家属参照为产妇提供营养饮食,提醒家属饮食清淡,不建议限制食盐的摄入,保证充足的蛋白质和热量,使孕妇的饮食合理,均衡饮食保证胎儿和母体的热能供给[15];(3)嘱咐产妇注意作息规律,避免熬夜及劳累,鼓励其适当的进行散步、上下楼梯、瑜伽等,每天嘱其运动时间为20分钟/次,早晚各1次,运动项目依据患者喜好自行选择,孕妇妊娠期适当的进行有氧运动可加快血液循环,减少胎儿宫内缺氧风险,改善早产儿的健康状况[16]。
综上所述,影响妊娠期高血压疾病产妇母婴结局的因素较多,临床应重视和关注妊娠期高血压疾病相关危险因素,采取针对性措施缓解妊娠期高血压疾病症状,改善母婴结局。

