Kasai术对胆道闭锁患儿免疫功能及肠道菌群的影响*
符策君 陈泽婷 吴丽珍 林 海 海南省人民医院,海南省海口市 570311
胆道闭锁(Biliary atresia,BA)是一种肝内外胆管出现阻塞并可淤积性肝硬化而最终发生肝功能衰竭的疾患[1]。随着患儿长大黄疸消退后再次出现并持续性加深、加重,肝脏也逐渐增大、变硬,患儿腹部膨隆更加明显,若不及早治疗,患儿不满1岁便会因肝功能衰竭而出现死亡[2]。BA迄今病因不明,无特异性早期诊断发现此病发病率高、治疗难,一直是小儿外科的难题。Kasai术通过辨认肝外胆管分支残余及进行胆管造影从而证实诊断,分离并切除肝外胆管残余及肝门纤维组织,是先天性BA的首选治疗方法,可使患儿获得痊愈,或为肝移植赢得宝贵的时间[3]。本研究旨在探究Kasai术对BA患儿免疫功能及肠道菌群的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年10月—2021年5月在本院接受治疗的BA患儿40例作为观察对象。其中男21例,女19例;年龄34~128d,平均年龄(42.18±3.61)d。本研究经我院伦理委员会审核同意。
1.2 诊断标准[4](1)血清胆红素的动态观察:血清胆红素的水平呈持续高位不变或呈进行性上升达60~390μmol/L,胆红素水平占总胆红素50%以上;(2)超声检查:肝门纤维斑块,胆囊形态改变,肝包膜下血流信号增多,肝动脉直径宽,肝弹性数值高;(3)磁共振胆道系统水成像:肝外胆道不显影,甚至胆囊也不显示;(4)术中胆道造影:肝外胆管及肠内显影。
1.3 选择标准 纳入标准:(1)肝功能检查证实为直接胆红素升高为主的黄疸;(2)超声检查证实胆囊收缩功能差,肝门部纤维块形形成;(3)无严重并发疾病者,无感染性疾病者。排除标准:(1)合并艾滋病等严重疾病者;(2)不能完成本研究者;(3)并发凝血障碍者;(4)心功能不全、严重心律失常者;(5)严重肝、肾功能不全患儿;(6)对Kasai手术有禁忌证患儿。
1.4 治疗方法 手术前纠正患儿的贫血及低蛋白血症,给予少量多次输血及血浆。肌内注射维生素K,同时补充大量维生素B1及维生素C。肝功能损害患儿给予熊去氧胆酸片10mg/(kg·d)口服,2次/d,进行保肝治疗,并给予高蛋白、高糖、高维生素饮食及低脂肪饮食。Kasai手术:患儿取仰卧位,探查胆囊,游离胆囊与胆囊管,结扎切断胆囊动脉、胆总管远端,充分暴露并剪去肝门纤维块、小静脉,两侧达左右门静脉入肝脏处;纱布压迫止血,切断空肠,缝合关闭远端,吻合近端空肠与空肠胆支;将空肠胆支近端经横结肠后方上提至肝门部,肠系膜缘对侧切开空肠,与肝门进行端侧单层间断吻合,缝闭横结肠系膜与空肠系膜孔间隙,在肝下留置引流管后逐层关腹。术后予头孢哌酮舒巴坦钠(30mg/kg,3次/d),静滴2~4周。术后5d静滴甲基强的松龙[首剂量4mg/(kg·d),后每2d递减1mg/kg,至2mg/(kg·d),改为强的松2mg/(kg·d),1个月后减量停药]。出院后口服复方磺胺甲噁唑(0.24g/次,2次/d)、头孢克肟(25mg/次,2次/d),每周交替1次,持续应用1年。若胆管炎时黄疸加重治疗效果不佳可重复激素治疗。患儿均要求术后每月复查1次,3个月后病情稳定改为每2~3个月复查1次。
1.5 观察指标
1.5.1 肝功能生化指标检测:患儿于治疗前后进行全血生化检查,观察其总胆红素(TBIL)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)水平。
1.5.2 肠道菌群检测:分别于治疗前(T0)、术后首次排便(T1)、术后1个月(T2)、术后3个月(T3)、术后6个月(T4)收集患儿新鲜粪便样本于无菌盒内,取1g样本加入5ml生理盐水进行稀释后接种在培养基上,48~72h后测定厌氧菌(双歧杆菌、乳酸杆菌)及需氧菌(粪杆菌)。厌氧菌采用抽气换气法培养72h后计数,需氧菌在37℃有氧环境下培养48h后计数,采用白蛋白半自动微生物检定系统进行鉴定。
1.5.3 免疫功能检测:分别于T0、T2、T3、T4时采用酶联免疫吸附法检测患儿外周血CD4+、CD8+及白细胞介素-18(IL-18)。
1.5.4 评估治疗效果:统计术后随访期内并发症的发生情况,并记录患儿肠道功能恢复时间。
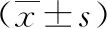
2 结果
2.1 两组患儿治疗前后肝功能对比 治疗后患儿TBIL、ALT、AST水平均明显低于治疗前,差异有统计学意义(P<0.05)。见表1。
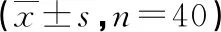
表1 两组患儿治疗前后肝功能对比
2.2 两组患儿肠道菌群水平对比 T1~T4时患儿双歧杆菌水平高于T0,粪杆菌水平低于T0,且T3、T4时乳酸杆菌水平高于T0,差异均有统计学意义(P<0.05)。见表2。

表2 两组患儿肠道菌群水平对比
2.3 两组患儿免疫功能水平对比 T2~T4时患儿CD4+、CD8+水平均高于T0,IL-18水平均低于T0,差异有统计学意义(P<0.05)。见表3。
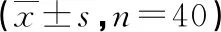
表3 两组患儿免疫功能水平对比
2.4 两组患儿治疗效果对比 随访期内患儿出现并发症2例,并发症发生率为10.00%;患儿肠道功能恢复时间为(2.45±0.54)d。
3 讨论
BA是见于新生儿的一种良性胆道疾病,新生儿在出生后出现的黄疸持续,且呈不退进行性升高,通过检查发现肝外胆管严重闭锁,胆汁无法正常流入到肠道而出现严重的黄疸,其原因可能为胚胎发育过程中出现的炎症,或者是某些外来因素而导致胆管发育异常,BA的危害主要是引起梗阻性黄疸、肝功能异常,严重时会出现胆汁淤积性肝硬化,因此BA一旦确诊,需尽早通过外科手术进行胆肠吻合重建胆道通畅性[5]。
目前为止,发生先天性胆道闭锁的患儿并不一定都能存活,常规的保守治疗效果往往都非常差,而且患儿1岁内的致死率非常高,晚期可能出现肝硬化或者肝功能衰竭,这种疾病的治疗非常棘手。目前国内外公认的观点为,胆道闭锁首选手术方式Kasai手术,该术式应用在先天性胆道闭锁患儿中可取得一些良好的疗效,能够为肝移植赢得宝贵时间。
不可矫治型肝外BA在小心游离并整块切除肝门部纤维组织块后,部分患儿在肝门部断面有小的胆管,将有胆管的肝门部断端与肠道吻合,患儿可以获得持久的胆流,从而使患儿恢复正常[6]。虽然Kasai术后会不可避免出现腹腔粘连,增加手术时间和出血风险,但其并不会增加手术并发症的发生率[7]。本研究结果显示,随访期内患儿并发症发生率为10.00%,肠道功能恢复时间为(2.45±0.54)d,可见对BA患儿进行Kasai手术可使其肠道功能快速恢复,且并发症发生率较低。
BA患儿由于胆管部分和肝脏内部出现了堵塞,引发胆汁淤积,从而导致肝硬化的发生,可见ALT、AST升高,ALT、AST水平可反映肝细胞损伤程度。血清胆红素是肝胆功能检查中的重要检查,能反映黄疸的程度。本研究结果显示,治疗后患儿TBIL、ALT、AST水平均明显低于治疗前(P<0.05),可见应用Kasai手术可有效恢复BA患儿肝功能,从而使患儿病情得到明显改善。
BA的肝内胆管周围淋巴细胞以CD4+和CD8+为主,T细胞反应在BA发病中有重要作用,BA患儿血浆IL-18水平增高,可促进辅助性T细胞的分化,激活T细胞和自然杀伤细胞,释放干扰素,增强了自然杀伤细胞的细胞毒性作用[8]。肠道微生物群在免疫上也占据重要地位,由于术后胆管暴露,导致需氧、厌氧菌混合感染,调节菌群能改善宿主肝脏炎症损伤。本研究结果显示,T1~T4时患儿双歧杆菌水平高于T0,粪杆菌水平低于T0,且T3、T4时乳酸杆菌水平高于T0,差异均有统计学意义(P<0.05);T2~T4时患儿CD4+、CD8+水平均高于T0,IL-18水平均低于T0(P<0.05)。进一步验证了应用Kasai术可有效恢复BA患儿的免疫功能,调节肠道菌群,使其恢复至正常水平。
综上所述,应用Kasai术治疗BA患儿效果较佳,可减轻其临床症状,恢复患儿肝功能、免疫功能,调节肠道菌群水平,且并发症的发生率低。

