角膜基质透镜的不同保存方式对治疗远视的影响
张静 侯杰 唐敏 许立红 雷玉琳
远视是临床上一种常见的屈光不正。远视患者无论是在视近还是视远方面,均需动用调节功能,容易出现视疲劳,影响日常学习和工作。目前远视的主流治疗方法是准分子激光原位角膜磨镶术(laser in situ keratomileusis,LASIK),手术具有恢复快、疼痛少、安全有效及预测性好等优点[1],但是对于高度远视,尤其是+6.00 D以上的远视及角膜厚度较薄的患者是有限制的。而随着飞秒激光小切口角膜基质透镜取出术(small incision lenticule extraction,SMILE)的开展,大量透镜被取出,为角膜基质透镜植入技术矫治远视创造了极好的条件,尤其是对于中高度远视患者提供了一种新的治疗方法。而且飞秒激光较准分子激光有着更精确的角膜切削及更好的光学质量,术后效果已有大量研究证实了自体角膜基质及同种异体角膜基质透镜植入术在矫治远视方面是安全有效的[2,3]。
SMILE透镜作为屈光手术的“副产品”,目前主要应用于除了自体移植治疗远视外,还可以异体移植治疗远视、圆锥角膜[4-6]、角膜穿孔等[7-9]疾病。在异体移植时,面临的主要是微透镜存储的问题,特别是在欠发达地区,往往没有基质透镜保存的条件。角膜基质透镜中胶原蛋白活性是决定了术后角膜透明度的关键。所以在保存中对于角膜的胶原蛋白活性也有较高要求。现在对于微透镜的保存方面已有部分研究证实,甘油冷冻保存是一种较经济有效的保存方法[10]。但是对于保存过后透镜的术后效果及透明度方面研究较少。所以该研究针对于应用新鲜取出的角膜基质透镜,和经过在甘油溶剂中冷冻保存过的透镜分别植入中高度远视患者中,通过观察患者术后的视力、屈光度、角膜透明度来评估术后效果。
资料与方法
一、一般资料
回顾性病例研究。分析2018年10月至2020年9月在济南明水眼科医院就诊行角膜基质透镜植入术治疗的中高度远视患者,选取患者36例(47只眼)。入选标准:患者术前检查术眼屈光状态基本稳定(术前2年内屈光度每年增长不超过0.50 D);双眼停戴软性角膜接触镜10 d或硬性角膜接触镜3个月以上;排除标准:(1)屈光度数不稳定、最佳矫正视力差、重度弱视;(2)圆锥角膜、角膜扩张性疾病及变性;(3)近期反复发作病毒性角膜炎等活动性眼部病变或感染;(4)重度干眼症、干燥综合征;(5)严重的眼附属器病变,如眼睑缺损和变形、严重眼睑闭合不全;(6)未控制的青光眼、程度较重的白内障,严重的角膜疾病、眼外伤等眼部疾患;(7)存在全身结缔组织病或自身免疫性疾病;(8)存在焦虑、抑郁等严重心理、精神疾病;(9)瘢痕体质等。在所有36例(47只眼)患者中,其中男性21例(25只眼),女性15例(26只眼),年龄(23.60±9.38)岁(9~49岁)。预先为远视患者匹配了相应屈光度(球镜)、相同切削区的来自同期行SMILE手术的近视患者的供体角膜基质透镜。将35只眼分为两组。A组32只眼,其等效球镜为(5.33±2.09)D(3.50~9.50 D),为植入当日屈光手术新取出透镜的患眼。B组15只眼,其平均等效球镜为(5.77±1.19)D(3.75~8.50 D),为植入在甘油中冷冻保存过的透镜[保存时间1~50 d不等,平均(16.80±17.56)d)]的患眼。两组患者在性别、年龄分布上无明显差异,患者基本特征见表1。所有患者均无慢性病及其他眼部手术史。术前进行了乙肝、艾滋等病毒项目检查均无异常。
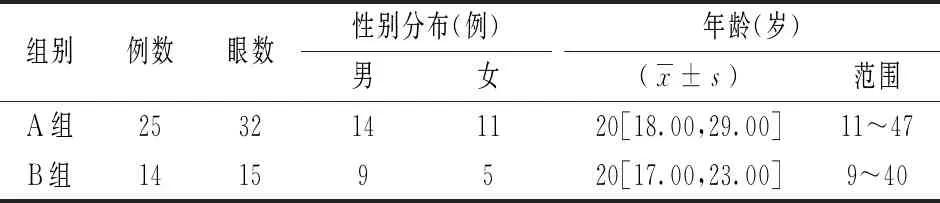
表1 两组患者基本资料对比
所有患者术前均被告知手术过程及相关并发症,并签署手术知情同意书;所有供体患者均被告知其角膜基质组织将被重新利用,并签署知情同意书。术前术后均向患者告知注意事项及生活习惯,如术后减少紫外线照射、减少吸烟、饮酒频次等降低术后上皮下混浊发生率。本研究所涉及的远视眼矫正手术方式已获得济南明水眼科医院伦理委员会通过,并符合《赫尔辛基宣言》。
二、方法
1.术眼检查:术前检查裸眼视力(uncorrected visual acuity,UCVA)、最佳矫正视力(best corrected visual acuity BCVA)、裂隙灯显微镜检查、采用非接触性眼压计(日本canon公司)测量眼压、睫状肌麻痹下主观验光、ORA角膜生物力学检查、Pentacam角膜地形图检查、眼轴长测量检查、综合验光仪验光、睫状肌麻痹状态下电脑验光及欧堡超广角眼底成像检查。术后复查远视力、电脑验光、角膜地形图、前节相干光层析成像术(optical coherence tomography,OCT)检查。
2.手术:所有患者均已在术前完成详细眼科检查,所有手术均由经验丰富的同一医师完成。术前1 d常规使用抗生素滴眼液局部点眼,术前准备常规进行结膜囊冲洗及眼周消毒后,滴用局部麻醉剂盐酸丙美卡因滴眼液共2次进行表面麻醉。
A组患者:供体、受体手术为连续手术,先行供体眼手术,飞秒激光制作透镜及小切口:激光脉冲频率为 500 kHz,能量为 130 nJ,透镜切削直径为6.7 mm,角膜帽厚度为120 μm,小切口长度为2 mm。将取出的基质透镜用平衡盐溶液(balanced salt solu-tion,BSS)清洗两遍后用0.22%核黄素溶液浸泡备用。再行受体眼手术,飞秒激光制作开口位于角膜上方的基质袋,以视轴为中心进行对位,开口长度为4 mm,角膜帽厚度为120 μm,囊袋直径为 7.0 mm,分离基质袋。将备好的基质透镜植入远视患者角膜基质袋中,基质透镜平铺好后用 BSS 冲洗基质袋,确认透镜中心与视轴中心重合,戴角膜接触镜,结束手术。
B组患者:供体透镜被取出后直接浸入甘油保存液中置于-80 ℃保存。术前2 h取出供体透镜,解冻后,在0.05%妥布霉素注射液中浸泡半小时以上, BSS清洗两遍后用0.22%核黄素溶液浸泡备用,手术方法同A组。
3.术后用药:术后第1天起均滴0.3%左氧氟沙星滴眼液6次/d,连续1周;滴0.1%氟米龙滴眼液4次/d,每2周递减1次,2个月后停药;滴玻璃酸钠滴眼液4次/d。
4.术后随访:所有患者均顺利完成手术。术后定期随访(建议术后1 d、1周、1个月、3个月、6个月、1年),观察双眼UCVA、BCVA、眼压、屈光度及基质透镜的透明度。
三、统计学分析方法
采用SPSS 20.0统计软件对数据进行分析,两组间性别资料差异采用卡方检验,P<0.05为差异具有统计学意义;所有数据计量资料以四分位间距表示,术前及术后最后一次随访结果总体差异采用配对资料Mann-WhitneyU检验分析,P<0.05为差异具有统计学意义。术前及术后两组间随访结果、两组间年龄差异比较采用独立样本,Mann-WhitneyU检验分析,P<0.05为差异具有统计学意义。角膜haze等级比较采用Mann-WhitneyU等级检验,P<0.05为差异具有统计学意义。
结 果
一、术后一般情况
所有患者均成功手术,术后无明显不适,术后所有患者均诉视物疲劳较术前明显缓解。术后随访1年以上者36例(47只眼),随访时间(10.71±3.27)个月(6~18个月)。
二、手术前后视力变化
两组术眼UCVA、BCVA比较、1年随访时视力两组间及分别与术前BCVA比较差异无统计学意义(P>0.05),两组术眼UCVA与1年随访时比较差异有统计学意义(P<0.05),见表2。

表2 两组患者手术前后视力结果(logMAR)
三、屈光度变化
根据麻痹睫状肌后验光的结果,两组术前与术后平均等效球镜(spherical equivalent,SE)度数比较差异有统计学意义(P<0.05);术前及术后1年随访时平均等效球镜度数两组间比较差异无统计学意义(P>0.05),见表3。

表3 两组患者手术前后屈光度结果(D)
四、术后眼压情况
术后每次随访,眼压平均值为(11.42±2.31)mmHg(8~18 mmHg)(1 mmHg=0.133 kPa),均在正常范围内。
五、术后裂隙灯显微镜检查
对两组手术患者术后进行裂隙灯显微镜检查:术后第1天检查,均可见角膜基质透镜边界,基质轻度水肿,植入保存后透镜的患者(B组)术后角膜水肿反应较植入新鲜透镜患者(A组)重(图1),术后1周检查角膜基质水肿减轻;术后1个月、3个月、6个月、1年检查基质透镜与周边组织整合,边界不易分辨,38只眼(80.85 %)角膜基质透明,9只眼(10.15%)出现角膜基质混浊(haze),多发生于术后1~3个月,依据Fantes分级法,7例1级haze,1例2级haze。
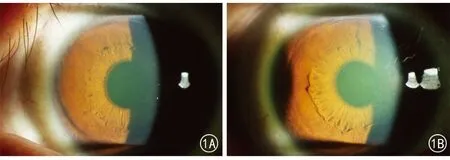
图1A A组患者术后2 h 图1B B组患者术后2 h,透镜区角膜水肿明显
两组患者haze发生情况见表4,B组haze发生率高于A组,采用Mann-WhitneyU检验,U=-2.064P=0.039<0.5,差异有统计学意义。

表4 两组角膜haze分布情况(眼)
六、前节OCT检查
所有角膜基质透镜在位,居中性良好,无皱褶。两组患眼术后角膜平均厚度均较前增加。术后早期可见角膜水肿(图2),1周后角膜水肿逐渐消退,角膜厚度趋于稳定(图3)。
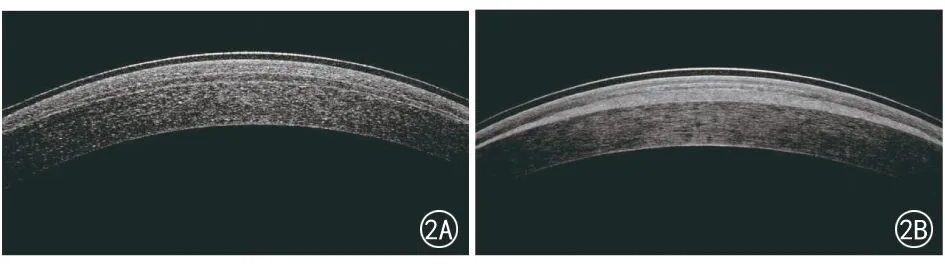
图2A A组患者术后2 h(跟图1A为同一患眼) 图2B B组患者术后2 h(图1B为同一患眼),均可见透镜居中性良好,无皱褶,B组透镜呈高密度影
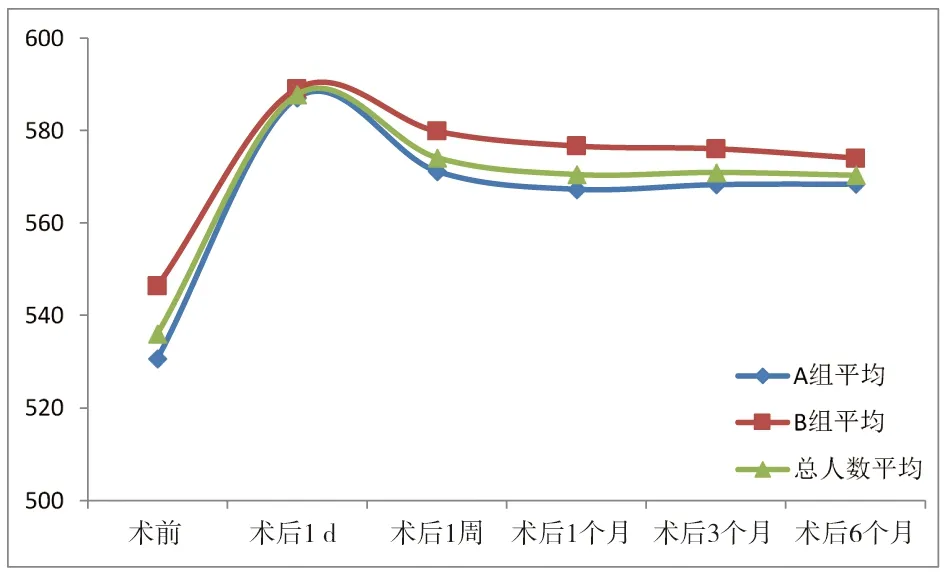
图3 植入新鲜透镜、保存后透镜两组与总体人数的角膜平均厚度变化趋势图(μm)
七、角膜地形图检查
两组患眼术后角膜曲率均增加,且自术后第2天开始角膜曲率均稳定,角膜后表面高度稳定无异常增高。
讨 论
角膜基质透镜移植手术治疗远视现已在临床广泛应用。手术通过将SMILE手术中取出的角膜基质透镜植入远视患者的基质囊袋中,改变了角膜中央区曲率,起到了主动矫正远视的目的,避免了角膜瓣相关风险,且对角膜损伤更小,对角膜的生物力学影响更小,是微创、安全性更高的手术方式。也在临床上取得了较满意的效果[11]。

图4 植入新鲜透镜、保存后透镜两组与总体人数的角膜平均曲率变化趋势图(D)
本组究结果显示全飞秒激光角膜基质透镜植入术矫治中高度远视术后裸眼视力均有明显改善。随访6个月以上,无BCVA下降者,远视力较稳定,屈光状态稳定,无明显远视回退发生。角膜地形图检查结果显示,基质透镜植入术后角膜曲率增加,随访6个月曲率稳定,角膜后表面高度稳定且无异常变化。前节OCT检查早期角膜水肿,厚度增高明显,后期角膜厚度增加稳定,无异常变化。这说明透镜植入术可有效稳定的增加角膜厚度,术后角膜形态稳定性较好,视力及屈光状态改善明显,这对于中高度远视患者的工作生活有重要意义,也说明了基质透镜植入治疗远视的有效性及预测性。
角膜基质混浊(haze)的发生也是基质透镜植入术后常见的反应。在本研究所有患眼中共有9只眼(10.15%)出现角膜基质混浊。A组患者中有3只眼术后出现角膜基质1级混浊的情况,所占比例为9.37%,其中2只眼出现在3个月复诊时,另外1只眼在1个月时出现,其余患者角膜基质均透明;3例患者随访1年以上,无明显加重的情况。B组患者中4只眼出现角膜基质1级混浊的情况,2只眼出现在术后1个月复诊时,2只眼出现在术后3个月复诊时,所占比例为:26.67%,有1只眼出现2级混浊的情况,出现在术后1个月复诊时,所占比例为:6.66%。4只眼1级混浊患者随访1年,混浊无明显加深。对于1级混浊的患者,未诉明显主观不适,对于视力及屈光度变化影响较小,可继续观察患者情况,暂不做特殊处理。对于B组1只眼2级混浊患者,现随访1年无明显加重,患者主诉视力影响不明显,可暂行观察,必要时行基质透镜置换术。在本研究中,B组患者出现混浊的情况比率更高,考虑和植入透镜为经冷冻保存过的透镜有一定相关性。
既往研究表明胶原蛋白结构的规律性是保持角膜透明度的关键因素之一,理想的胶原纤维手术结构和细胞活力对于任何角膜手术都至关重要。所以透镜的胶原蛋白结构也是基质透镜植入术后角膜透明度及视力恢复的关键。以前的研究表明角膜组织可以通过冷冻保存成功储存[12,13],比较新鲜切除后冷冻保存透镜经过1个月储存后,检查显示透镜仍能保存良好且排列良好的结构,胶原纤维总数没有显著变化。但是由于冷冻和融化的过程可能对角膜基质造成损害,也有研究指出透镜在冷冻保存后随着时间推移会出现包括水肿和胶原纤维密度降低,并建议角膜基质微透镜的最佳保存时间不超过7~14 d[14]。研究指出长时间冷冻保存对于透镜的胶原纤维及细胞活力产生部分影响,可能导致术后发生角膜混浊。所以可以认为基质透镜保存时间长短对于术后的透明度有一定影响。在我们行透镜植入手术时,仍需尽量选择新鲜、保存时间短的透镜。此外,也有研究指出,深板层角膜移植后角膜混浊可发生在角膜移植术后若干年后[15]。所以也考虑可能与角膜移植排斥反应、个人体质及用药依从性有一定关系。因此,对全飞秒角膜基质透镜植入术矫治远视,还仍有很大的必要性去做更长时间、更大样本量的安全性评估。
全飞秒角膜基质透镜植入术矫治中高度远视术后随访1年以上是安全、有效的,未发现明显的远视回退,为远视患者、尤其是中高度远视患者,提供了新的手术方式选择。本研究中样本量较小、随访时间短,我们将在后续研究中进一步扩大样本量进行长时间随访观察。

