动脉瘤切除加端-端吻合治疗颅内梭形动脉瘤2例报道并文献复习
徐锋,刘英涛,胡宙
颅内梭形动脉瘤缺乏明确瘤颈,往往无法行直接夹闭,而闭塞载瘤动脉时常需要血流重建搭桥术。动脉瘤切除后,将流入端和流出端血管行端-端吻合,是颅内-颅内搭桥术的其中之一术式[1-6]。大脑中动脉和小脑后下动脉因载瘤动脉较长,通常可以行端-端吻合术。本研究收治2例颅内梭形动脉瘤患者,行动脉瘤切除及载瘤动脉的再吻合术取得良好的效果。现对患者的临床资料进行总结分析,并结合相关文献复习,探讨颅内梭形动脉瘤的颅内-颅内血管搭桥术式。
1 临床资料
1.1 病例1 患者女,46岁,因“头痛10余天”于2020年5月入院。10 d前患者无明显诱因出现头痛,为隐隐胀痛,疼痛不剧烈,无恶心呕吐、四肢抽搐、大小便失禁。在当地医院头颅MRI检查示,右侧侧裂区T2WI见血管流空信号;行头颅MRA检查怀疑右侧大脑中动脉瘤;进一步行DSA检查示,右侧大脑中动脉M2梭形动脉瘤(图1)。入院查体血压124/74 mmHg,意识清楚,双瞳孔等大等圆,光反射灵敏,对答切题,四肢按吩咐动作,肌力V级,病理反射阴性。
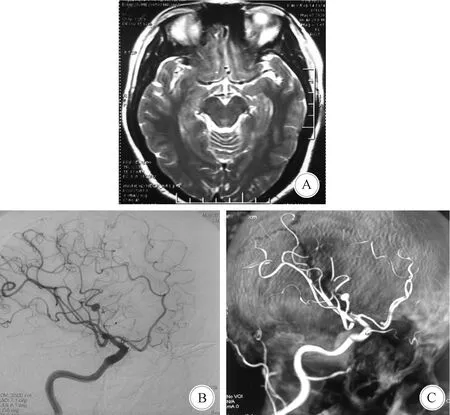
A: MRI T2示右侧大脑中动脉血流留空; B、C:DSA示右侧大脑中动脉M2梭形动脉瘤
入院后完善术前检查,2020年5月在全麻下给患者行右侧大脑中动脉M2梭形动脉瘤切除加端-端原位吻合术。右侧改良翼点入路,颞浅颞深筋膜间分离皮瓣,保留颞浅动脉前后支备搭桥用。颞上线处预留1 cm颞肌,完整剥离颞肌。右额颞骨瓣开颅,磨平蝶骨棘,骨窗缘钻孔悬吊硬膜。由远端向近端分离外侧裂,见一梭形动脉瘤位于右侧大脑中动脉M2上干,瘤体大小约6.6 mm×5.6 mm,无明显瘤颈。临时阻断动脉瘤近端和远端载瘤动脉,切除动脉瘤体,行端-端原位吻合术(图2)。松开临时夹,多普勒及ICG证实血流通畅。吻合时间约25 min,术中电生理监测未见运动或体感诱发电位下降。术后患者意识清楚,言语及肢体活动功能正常。术后第8 d出院,头颅CTA复查示动脉瘤消失,原位吻合血管通畅。术后1年复查DSA示血管通畅(图3)。

A:动脉瘤; B:动脉瘤切除加端-端吻合; C:ICG示血管通畅
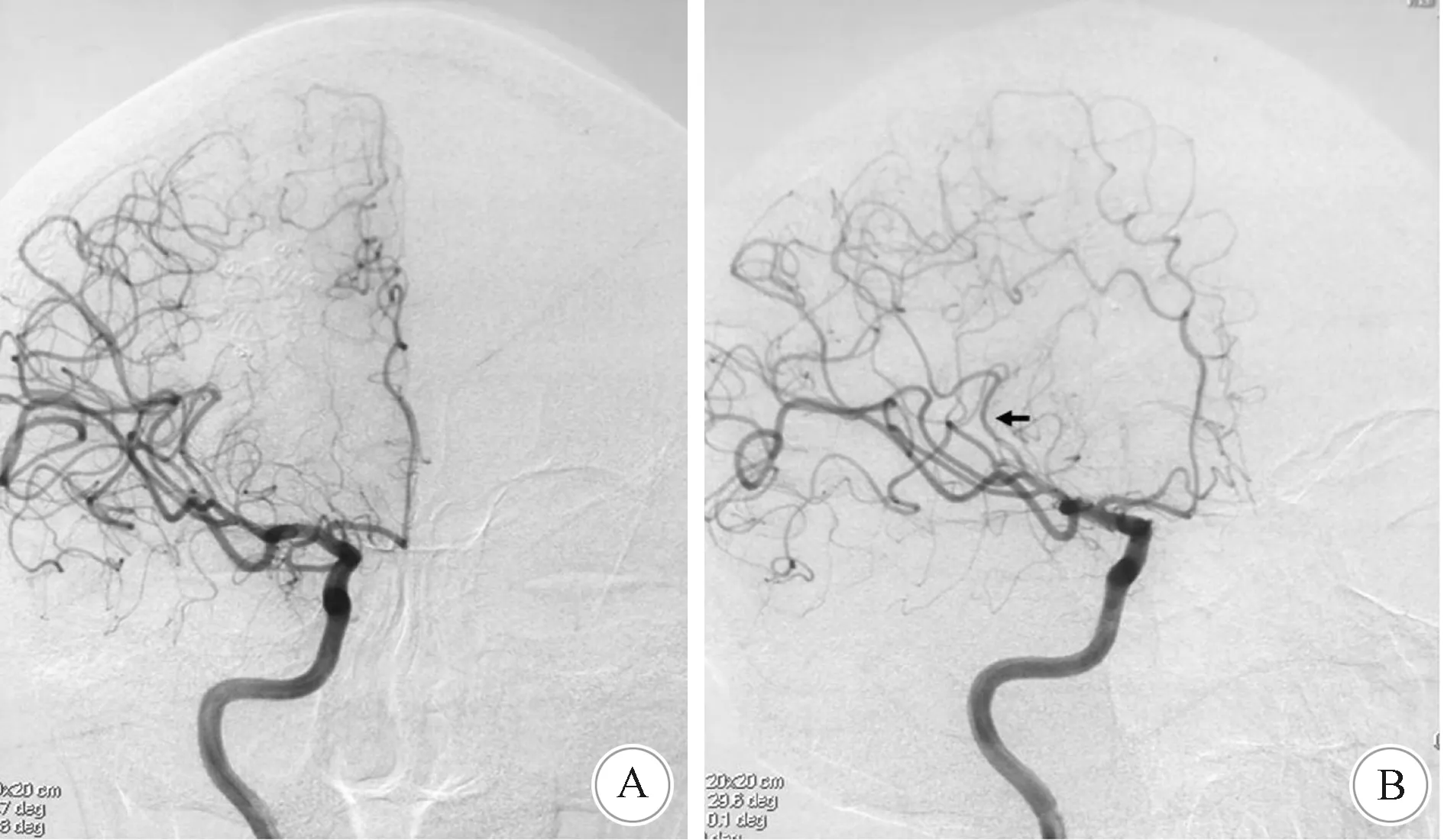
箭头示吻合血管通畅
1.2 病例2 患者男,36岁,因“反复头晕1月余伴呕吐”于2020年7月入院。1月余前患者无明显诱因下出现头晕,伴呕吐,时无心慌、胸闷、耳鸣、耳聋等,经休息后症状缓解,当时并未在意。后头晕症状反复发作,至当地医院头颅CT检查示,延髓左侧方见一圆形等高密度病灶,瘤壁钙化。行头颅MRI检查,怀疑左侧小脑后下动脉瘤,进一步行DSA检查示,左侧小脑后下动脉扁桃体延髓段动脉瘤(图4)。入院查体血压119/74 mmHg,神志清,双瞳孔等大等圆,光反射灵敏,对答切题,四肢按吩咐动作,肌力V级,病理反射阴性,Romberg征阳性。
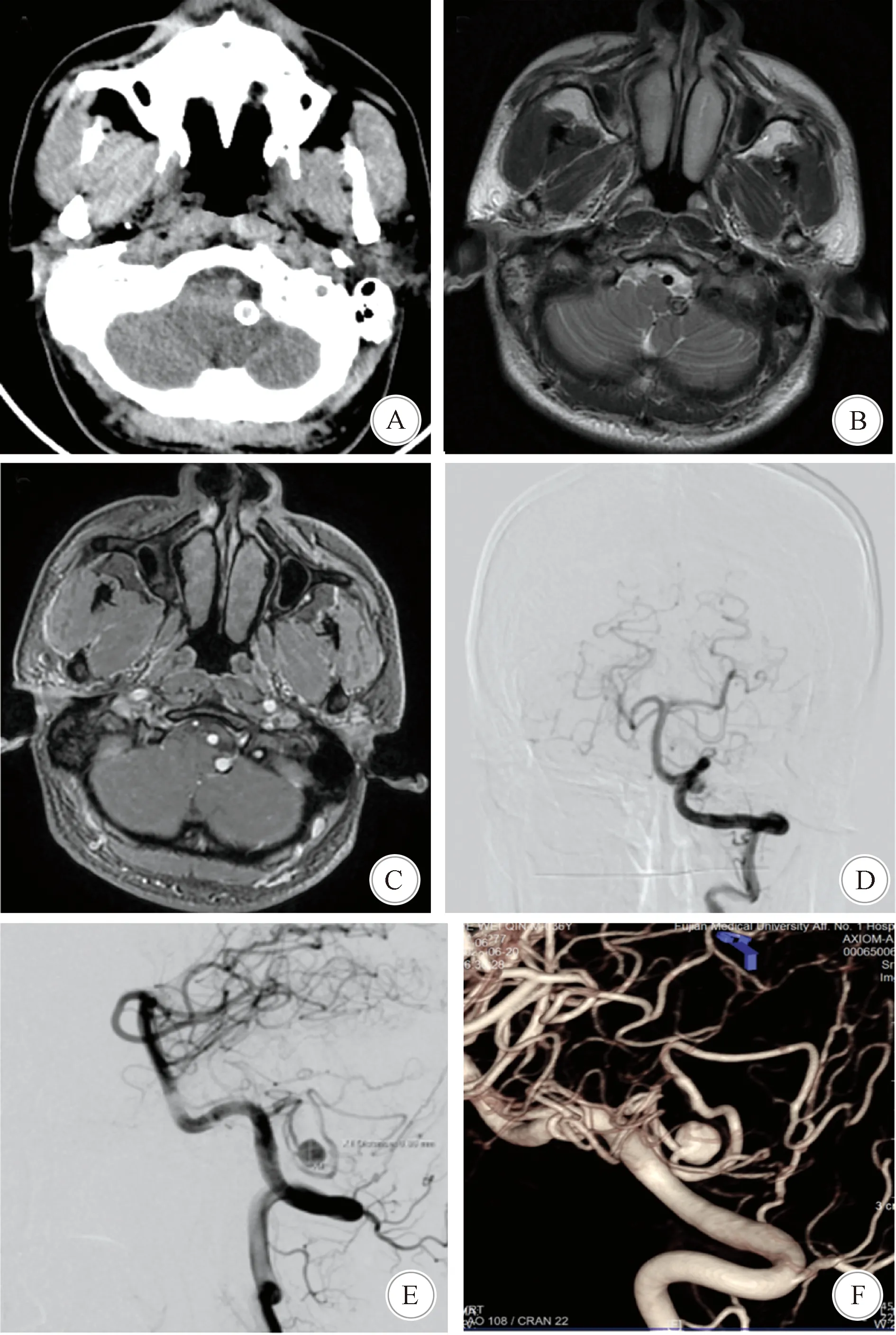
A:CT平扫示延髓左侧类圆形等高密度病灶; B、C:MRI考虑颅内动脉瘤; D、E、F:DSA示左侧小脑后下动脉梭形动脉瘤
入院后完善术前检查,2020年7月在全麻下给患者行左侧小脑后下动脉P3段梭形动脉瘤切除加端-端原位吻合。左耳后自C2棘突至枕外粗隆上方反“C”字形切口,皮瓣翻向后方,暴露左枕动脉帽状腱膜下段。将胸锁乳突肌肌腱向前方翻开,暴露附着于乳突的头夹肌。将头夹肌向下牵开可暴露枕动脉。将头长肌从乳突上分离并向下牵开,游离周围组织中枕动脉,头半棘肌充分游离后向中线方向牵开。游离的枕动脉全长从头皮切口向前牵开,保持供体枕动脉完成。暴露枕下三角,分离头后大、小直肌,行枕下外侧开颅。磨除部分枕骨髁,暴露横窦及乙状窦,打开枕大孔。斜形剪开硬膜,打开枕大池蛛网膜。暴露后组颅神经、左椎动脉及小脑后下动脉起始部,见一大动脉瘤位于左小脑后下动脉扁桃体延髓段。瘤壁蛋壳样钙化,临时阻断动脉瘤近端和远端,切除动脉瘤体,行端-端原位吻合(图5)。松开临时夹,多普勒及ICG证实血流通畅。吻合时间约25 min,术中电生理监测未见运动或体感诱发电位下降。复合手术室即刻复查DSA示,左小脑后下动脉血流通畅(图6),术后患者意识清楚,言语、肢体、吞咽功能正常,术后第10 d出院。
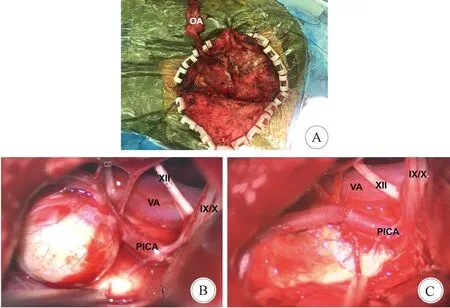
A:游离枕动脉; B:暴露椎动脉(VA)、小脑后下动脉(PICA)和后组颅神经(Ⅸ/Ⅹ/Ⅻ); C:动脉瘤切除加端-端吻合术后

图6 患者DSA复查结果
2 讨 论
20世纪60年代后期,Yasargil等[7]率先应用颞浅动脉-大脑中动脉搭桥术治疗颅内动脉瘤、烟雾病、颅内动脉粥样硬化和颈动脉闭塞等疾病的治疗,在大脑凸面操作简单的动脉端-侧吻合术取得良好的效果。头皮动脉与皮层受体动脉之间的搭桥属于第一代血管搭桥,然而其有限的血流促进了第二代血管搭桥颅外-移植血管-颅内血管搭桥的发展。Sundt等[8]使用大隐静脉作为移植血管从颅外颈动脉供体替代血流,与颅内血管吻合。尽管颅外-移植血管-颅内血管搭桥术使用同样的端-侧吻合技术,但连接颈动脉的移植血管使血流量增倍。移植血管搭桥需要桥血管的获取,皮下隧道,二次吻合,以及将不同口径的受体、供体和中间移植血管吻合的技术[9]。
第三代搭桥手术则是指颅内血流重建术,包括动脉瘤切除后载瘤动脉的再吻合,流出道分支的再植,利用供体血管原位重建流出道分支以及利用中间移植血管重建分叉部结构等血流重建技术[1,10-11]。再植术是指将自动脉瘤体分离的流出道分支与相邻的动脉行端-侧吻合,从相邻过路血管或动脉瘤体保留的另一流出道分支获得颅内血流。原位搭桥是将两条平行邻近走形的动脉通过侧-侧吻合连接起来,其中一支作为供体动脉,另一只作为受体动脉,避免了游离松解血管的必要。如果原位搭桥闭塞,作为供体动脉的供血区域也将发生缺血性梗死。再吻合术是动脉瘤病变切除后,将载瘤动脉的流入端和流出端重新吻合,重建动脉解剖并恢复血流。原位端-端吻合充分游离动脉瘤近远端,完全切除病变段以及无张力的吻合[12-13]。有时切断的动脉末端张力过大难以吻合,受体血管无法再植或原位搭桥时,可以利用桡动脉、大隐静脉等中间移植血管桥接吻合。中间血管移植颅内血管吻合可以避免皮下隧道,防止移植血管受颅脑外伤冲击[14]。
Lawton等[15]提出第四代搭桥手术,又将其分为4A和4B型。所谓4A型,搭桥方式类似于第三代搭桥中的端-侧或端-端吻合,而缝合时则采用了原位搭桥的侧-侧吻合技术。4A型搭桥术保持了常规的搭桥术式,而采用了非常规的缝合技术。4B型搭桥术则保持再植术或再吻合术的基本原则,但吻合方式发生改变。比如大脑中动脉分叉部的动脉瘤采用组合搭桥术时(颅外-颅内吻合及另一干再植术),第三代搭桥术式采用颞浅动脉-大脑中动脉M2吻合(端-侧吻合)和另一干M2再植到一干M2(端-侧吻合),而第四代搭桥术式则演变成颞浅动脉-大脑中动脉M2搭桥(端-侧吻合)和M2-M2远端原位搭桥(侧-侧吻合),或颞浅动脉-大脑中动脉M2搭桥(端-侧吻合)和M2-M2端-端吻合。第三代小脑后下动脉瘤的动脉瘤切除加端-端吻合术,则演变成第四代的动脉瘤近端远端的原位搭桥(端-端吻合)或者载瘤动脉远端与近端的端-侧吻合。
本组病例1为右侧大脑中动脉M2梭形动脉瘤,术前计划改良翼点开颅,保留颞浅动脉,备动脉瘤近端闭塞加颞浅动脉-大脑中动脉M2搭桥术。术中暴露动脉瘤后,发现可行颅内-颅内血管搭桥术,故未分离颞浅动脉。术中方案包括动脉瘤切除加端-端吻合、动脉瘤近端闭塞加远端再植术至另一干M2(端-侧吻合)或动脉瘤远端原位搭桥(M2-M2侧-侧吻合)。考虑再植术或原位搭桥需要阻断两根M2,为了减少缺血范围及发生率,选择动脉瘤切除加端-端吻合术。病例2为左侧小脑后下动脉P3梭形动脉瘤,术前计划远外侧开颅,游离枕动脉备用枕动脉-小脑后下动脉搭桥术。术中暴露动脉瘤后,可行动脉瘤切除加端-端吻合术、动脉瘤载瘤动脉远端与近端的端-侧吻合术。考虑动脉瘤占位效应,选择动脉瘤切除加端-端吻合术。
综上所述,动脉瘤切除加载瘤动脉瘤的端-端再吻合术是有效治疗颅内梭形动脉瘤的血流重建技术,避免颅外供体血管的获取。颅内梭形动脉瘤的颅内-颅内搭桥术宜个体化,搭桥术式取决于动脉瘤的部位、载瘤动脉长度和邻近有无受体血管等因素。
利益冲突:所有作者均声明不存在利益冲突。

