心功能指标与脓毒症患者死亡风险的相关性研究
李政军,邢向娈,杨丽婷,刘纯瑶,潘东峰
脓毒症(Sepsis)是由感染引起的全身炎症反应综合征,随着病情进展,进一步发展会导致脓毒性休克、多器官功能不全,脓毒症介导的心功能障碍是导致患者死亡的主要原因之一[1]。研究显示,合并心功能障碍的脓毒症患者病情急剧恶化,病死率可由20%上升至70%~90%[2]。超声心动图是临床上最为常用的一种心脏检查方法,主要通过显示心脏和血管的结构和运动,测定血流速度,来明确心脏器质性病变和心脏功能的一种常规检查。常规上临床医师仅关注射血分数对患者心功能损伤的指导价值,对超声心动图的其他心功能指标是否可以评估脓毒症患者的死亡风险,为临床提供预后判断依据需要探索研究。
1 资料与方法
1.1 一般资料:回顾性分析2019—2021年就诊于宁夏某三级医院ICU、EICU 符合脓毒症的患者289例病历资料,其中男160例,女129例;年龄18~93岁,平均(65.58±16.03)岁。采集患者一般情况、实验室检测指标和彩色多普勒超声心动图。以患者住院期间和90 d 电话随访为依据,根据预后情况分为存活组213例和死亡组76例。
1.2 纳入和排除标准:纳入标准,即出院诊断(主要诊断或前10个其他诊断)包括脓毒血症(ICD-10编码A41.901)或脓毒性休克(ICD-10编码A41.900x003)。排除标准:①年龄<18 岁;②既往有心律失常、左心室功能减退、急性冠脉综合征、急性冠状动脉缺血、急性或慢性心脏瓣膜病变、扩张性心肌病、出血性休克、心源性休克、心肌损伤(由于胸外按压、电除颤、直流电复律、胸部创伤、 胸廓切开术等);③数据资料不全;④90 d 内死亡与脓毒症无关的患者。
1.3 资料收集
1.3.1 临床资料:收集患者性别、年龄、既往史、心率、入住ICU 24 h 最差APACHEⅡ评分、入院第1天SOFA评分等。基于主要诊断和其他诊断,依据Charlson合并症指数评分体系评价患者共病情况。
1.3.2 实验室检测指标:收集入院第一次肌钙蛋白(cTnT)、肌酸激酶(CK)、酸激酶同工酶 (CK-MB),血浆 NT-proBNP水平等指标。
1.3.3 心脏彩色多普勒超声指标:收集入院第一次超声心动图相关指标,包括右室舒张末期内径(RVEDD)、右室前后径厚度、二尖瓣舒张早期峰值流速(MVE)、舒张晚期峰值流速(MVA)E/A值、总血管阻力(TVR)、压力阶差(PG)、肺动脉收缩压(PASP)、左心室的缩短分数(FS)、射血分数(EF)、左室每搏量(SV)、心输出量(CO)。

2 结果
2.1 死亡组与存活组患者一般情况和实验室检查指标比较:90 d随访期内脓毒症患者死亡率26.29%(76/289),死亡组与存活组患者性别、年龄比较,差异均有统计学意义(P<0.05)。死亡组与存活组患者白细胞(WBC)、超敏C反应蛋白(CRP)、乳酸脱氢酶(LDH)、肌酸激酶(CK)比较,差异均无统计学意义(P>0.05);死亡组患者N末端B型钠尿肽(NT-proBNP)、超敏肌钙蛋白(cTnT)和肌酸激酶同工酶(CKMB)均高于生存组(P<0.05),见表1。
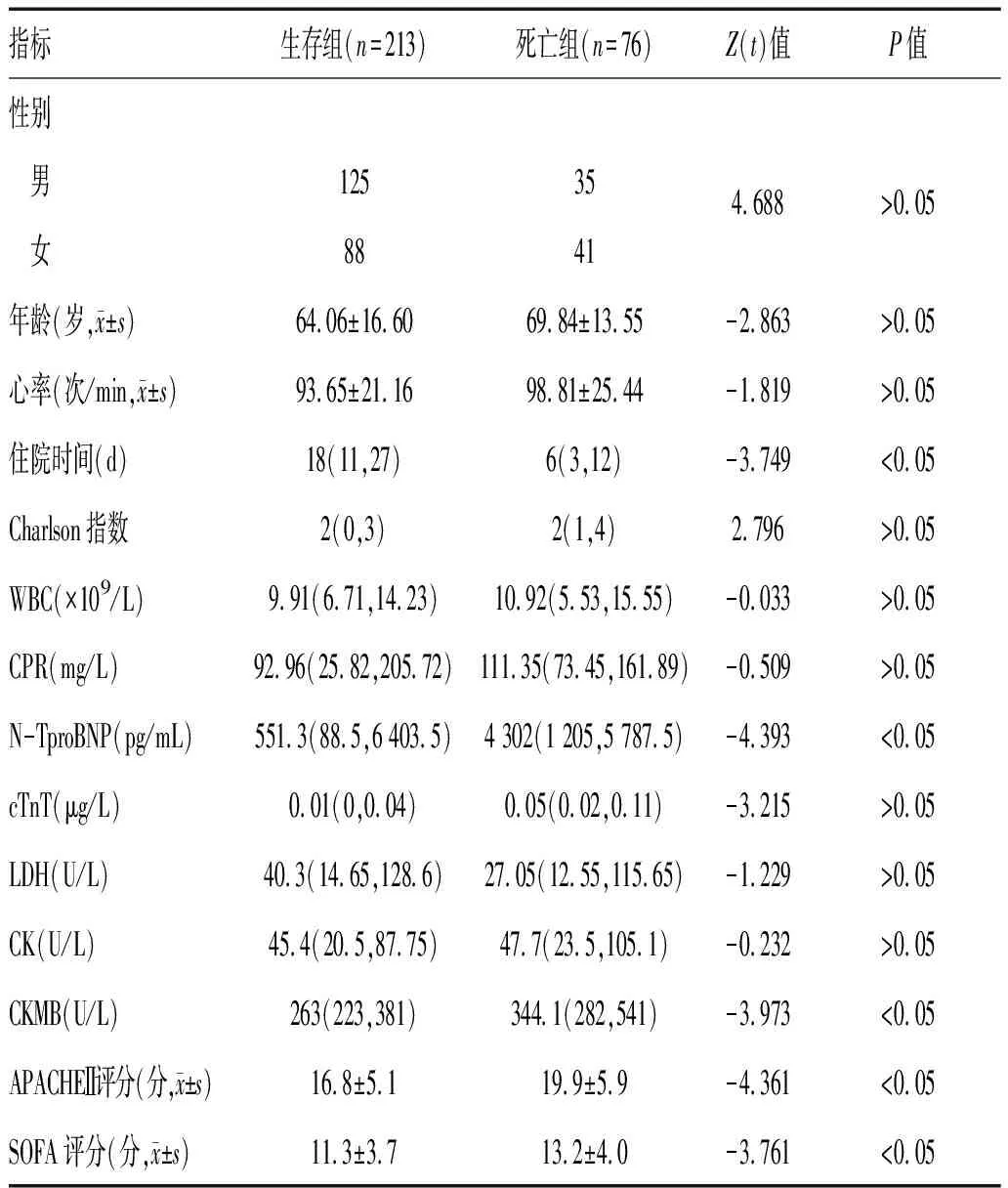
表1 脓毒症生存组和死亡组患者实验室指标比较
2.2 脓毒症死亡组与生存组患者心功能指标比较:死亡组与生存组患者左室舒张末期内径(LVEDD)、左室后壁舒张末期厚度(LVPW)、收缩末期内径(ESV)、心输出量(CO)差异均无统计学意义(P>0.05);死亡组患者RVEDD、右室前后径厚度、MVE、MVA、TVR、压力阶(PG)、PASP、FS、EF、左室每搏量(SV)与生存组比较,差异均有统计学意义(P<0.05),见表2。

表2 脓毒症生存组和死亡组患者心功能指标比较[M(P25,P75)]
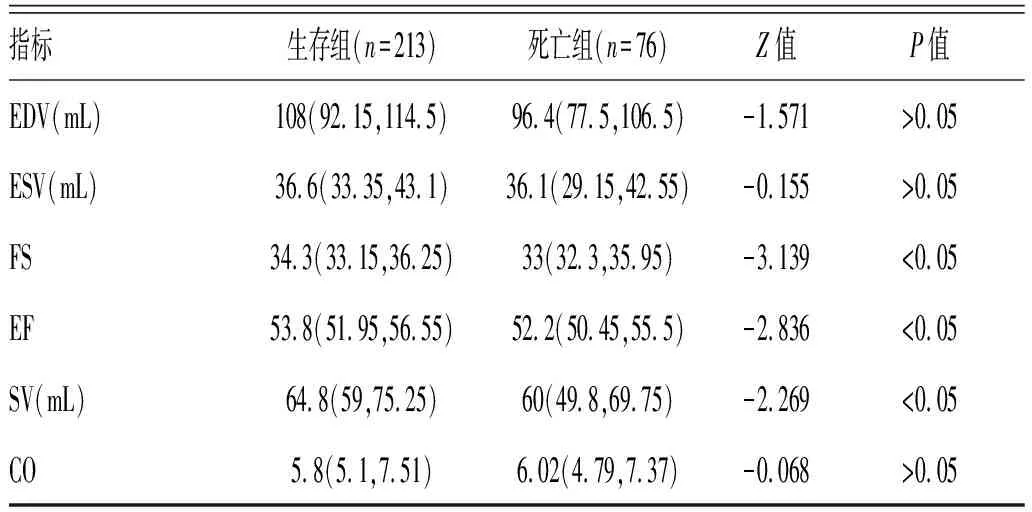
指标生存组(n=213)死亡组(n=76)Z值P值EDV(mL)108(92.15,114.5)96.4(77.5,106.5)-1.571>0.05ESV(mL)36.6(33.35,43.1)36.1(29.15,42.55)-0.155>0.05FS34.3(33.15,36.25)33(32.3,35.95)-3.139<0.05EF53.8(51.95,56.55)52.2(50.45,55.5)-2.836<0.05SV(mL)64.8(59,75.25)60(49.8,69.75)-2.269<0.05CO5.8(5.1,7.51)6.02(4.79,7.37)-0.068>0.05
2.3 脓毒症患者死亡危险因素分析:以死亡为结局事件,影响死亡的各项因素为自变量进行COX回归,结果显示Charlson指数(HR=0.231,P>0.05)、SOFA 评分(HR=0.734,P<0.05)、APACHE Ⅱ评分(HR=0.783,P<0.05)、NT-proBNP(HR=0.621,P<0.05)、射血分数(HR=-0.546,P>0.05)、左室每搏量(HR=-0.026,P>0.05)、肺动脉收缩压(HR=0.033,P<0.05)是脓毒症患者死亡的危险因素,见表3。
3 讨论
脓毒症死亡率高,危害性大,尽管医疗技术的改变使脓毒症的预后有极大改善,但其病死率仍高达20%~50%[2]。早期评估脓毒症患者的病情严重程度,预测患者预后目前仍是医学界关注的热点。临床中与脓毒症死亡相关的指标很多,包括SOFA 评分、APACHEⅡ评分、NT-proBNP等。但目前研究发现各种各样的心脏改变可能都与脓毒症有关[3]。虽然脓毒症患者,特别是伴有脓毒性休克患者治疗的重点是积极的液体复苏和血管升压药,通过优化心脏前负荷、心输出量和外周灌注来提升心肌功能,但是通过常规的心脏超声心动图来评估基础的心功能仍然非常重要。
既往研究对右心功能障碍、左心舒张功能障碍均有报道,其中左室射血分数是左室收缩功能的常用指标,但是由于左室射血分数依赖于前负荷和后负荷之间复杂的生理相互作用情况,因此,左室射血分数并不能完全准确地反映内在心肌收缩力的真实变化[4]。本研究结果显示,左室射血分数、左室每搏量、肺动脉收缩压是脓毒症患者死亡的危险因素,提示这些指标可以在临床中指导脓毒症死亡风险的判断。左室每搏量等于心舒末期容积与心缩末期容积之差值,心肌收缩力、静脉回心血量(前负荷)、动脉血压(后负荷)均可影响左室每搏量[5-6]。肺动脉收缩压为肺动脉内的血液对血管壁的压强与大气压之差,反映右心室的收缩能力,提示除左心功能改变外,右心功能在脓毒症的心肌损伤中也可能发挥着重要的作用[7-8]。脓毒症患者的右心功能障碍是多因素综合作用的结果,可能与直接心肌抑制或前负荷改变有关,也可能与急性呼吸衰竭、高碳酸血症、低氧血症等导致右心后负荷增加有关。
综上所述,左、右心脏功能均与脓毒症心肌抑制患者的死亡风险有关,临床中应该常规进行床旁心脏超声心动图检查来全面反映心功能状态。

