THS患者早期不同液体复苏效果及对血气指标和凝血功能的影响
唐海峰,关玉东,卫 娜,赵 磊△
1.西安市红会医院急诊医学科,陕西西安 710054;2.空军军医大学第一附属医院急诊科,陕西西安 710032
创伤失血性休克(THS)在临床非常多见,其多由交通事故和高空坠落等原因导致,该病病情变化迅速,一旦发生则会导致患者机体的血容量快速下降,进而出现重要脏器灌注不足,导致患者缺血、缺氧而对患者的生命造成严重的威胁[1-2]。对THS患者在发生休克后的1 h内进行抢救是治疗的关键,通过实施有效的抢救治疗可以挽救患者的生命[3-4]。临床对THS患者的抢救原则为积极补液、恢复循环血容量,但是不同的液体复苏方式所产生的效果不一,据相关研究显示,限制性液体复苏可以促进缺血器官的血流恢复,还有利于内环境的稳定,进而减少缺血再灌注的损伤[5-6]。本文对2019年10月至2020年10月于西安市红会医院(以下简称“本院”)抢救治疗的110例THS患者进行回顾性分析,探讨不同液体复苏在THS患者抢救治疗中的效果,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2019年10月至2020年10月间在本院抢救治疗的110例THS患者,研究前经本院伦理委员会的批准,运用随机抽样法把110例患者分成传统组和限制组,每组55例。传统组男33例,女22例;年龄18~65岁,平均(38.55±8.64)岁;受伤类型:24例交通伤、16例暴力致伤、12例坠落伤、3例其他;损伤严重程度(ISS)评分为(32.04±6.57)分;从受伤到入院的时间为(55.27±9.38)min。限制组男34例,女21例;年龄18~66岁,平均(39.24±9.20)岁;受伤类型:25例交通伤、15例暴力致伤、11例坠落伤、4例其他;ISS评分为(31.95±7.06)分;从受伤到入院的时间为(54.88±10.05)min。两组患者的一般资料比较,差异均无统计学意义(P>0.05),具有可比性。纳入标准:(1)所有患者符合《现代创伤学》[7]关于THS的诊断标准;(2)所有患者家属知晓研究并同意;(3)所有患者人院时的ISS评分高于16分。排除标准:(1)排除其他类型失血休克的患者;(2)伴有心、肝、肾等严重疾病的患者;(3)抢救后生存时间小于24 h的患者;(4)排除妊娠和哺乳期的女性患者。
1.2方法 当患者急诊入院即开始生命体征监测和吸氧,对受伤的肢体进行固定和止血,开放建立静脉通路,然后进行各项常规检查[8-9]。在患者置入静脉导管后即开始监测血流动力学,再给予止血药物,同时为患者补充晶体液和胶体液,再给予成分输血。传统组运用常规的液体复苏,根据早期、足量、快速补液的治疗原则快速进行抢救,复苏目标为收缩压在90~120 mm Hg。限制组患者运用限制性液体复苏治疗,需要注意输注时应当先快后慢,并在手术前保持平均动脉压处于50~60 mm Hg,中心静脉压高于2 mm Hg,收缩压保持在70~80 mm Hg,然后逐步降低补液的速度,以及控制补液量。
1.3观察指标 详细记录两组患者在复苏前和复苏2 h的血气和凝血功能各项指标,以及并发症和抢救效果。血气指标主要包括血乳酸(BL)、动脉氧分压(PaO2)、动脉二氧化碳分压(PaCO2);凝血功能指标主要包括凝血酶时间(TT)、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT);并发症主要包括肺部感染、弥散性血管内凝血(DIC)、多器官功能障碍综合征(MODS)、急性呼吸窘迫综合征(ARDS)。
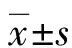
2 结 果
2.1两组患者血气指标比较 两组患者在复苏前的BL、PaO2、PaCO2水平比较,差异均无统计学意义(P>0.05);而复苏2 h后,限制组患者PaO2水平高于传统组患者,而BL和PaCO2则低于传统组患者,差异均有统计学意义(P<0.05);和复苏前比较,两组患者的PaO2、PaCO2水平均降低,而BL水平则升高,差异均有统计学意义(P<0.05)。见表1。
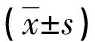
表1 两组患者血气指标比较
2.2两组患者凝血功能比较 两组患者在复苏前的TT、PT、APTT水平比较,差异均无统计学意义(P>0.05);而复苏2 h后,限制组患者TT、PT、APTT水平低于传统组患者,差异均有统计学意义(P<0.05);和复苏前比较,两组患者的TT、PT、APTT水平均升高,差异均有统计学意义(P<0.05)。见表2。
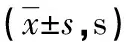
表2 两组患者凝血功能比较
2.3两组患者并发症比较 两组患者在肺部感染方面差异均无统计学意义(P>0.05);而在DIC、MODS、ARDS方面,限制组发生率低于传统组,差异均有统计学意义(P<0.05)。见表3。
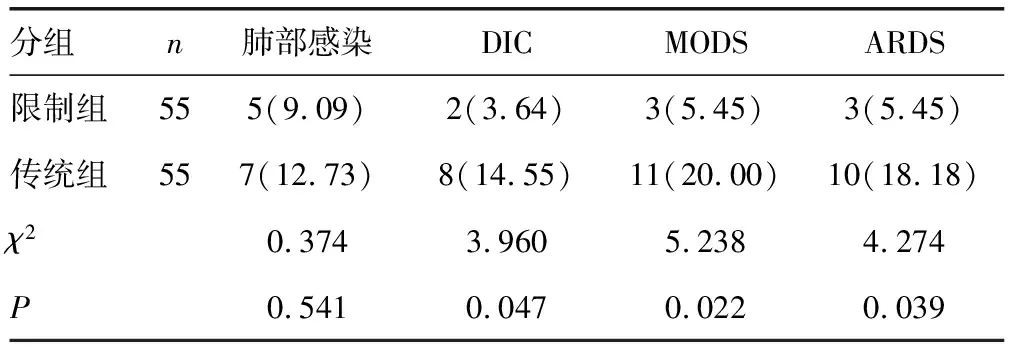
表3 两组患者并发症比较[n(%)]
2.4两组患者抢救效果比较 限制组中有49(89.09%)例患者康复出院,6例患者出现死亡;而传统组中则有41(74.55%)例患者康复出院,14例患者出现死亡,限制组抢救成功率高于传统组,差异有统计学意义(χ2=3.911,P=0.048)。
3 讨 论
在以往的THS抢救治疗中,多使用积极复苏的方式,即重视早期、足量、快速补液的基本原则,在必要时则进行成分输血,以此来达到改善患者机体脏器血流灌注的目的[10-11]。还有一些学者认为,在对THS患者进行抢救时,运用血管活性药物和糖皮质激素等进行治疗有利于促进血压的恢复,进而增加血流的灌注量,避免休克症状的加重[12-13]。传统的常压液体复苏在临床被广泛应用,其能够提升患者的抢救成功率,并进一步改善患者的预后[14-15]。然而,相关临床实践证实,大约有30%的THS患者在抢救治疗后出现不同程度的内环境紊乱,多表现为凝血功能异常和代谢性酸中毒等[16-17]。还有部分研究表明,在保障机体重要器官得到基本的血流灌注基础时,可以不用积极盲目地对患者进行补液,限制性液体复苏方案对改善患者内环境的紊乱具有非常重要的作用,但当前的研究较少[18-19]。
本研究结果显示,在复苏2 h后,限制组患者PaO2水平高于传统组患者,而BL和PaCO2则低于传统组患者(P<0.05);和复苏前比较,两组患者的PaO2、PaCO2水平均降低,而BL水平则升高(P<0.05)。提示限制性液体复苏可以有效改善患者血气指标。在复苏2 h后,限制组患者TT、PT、APTT水平低于传统组患者(P<0.05);和复苏前比较,两组患者的TT、PT、APTT水平均升高(P<0.05)。进而提示限制性液体复苏治疗可以有效改善患者的凝血功能,对于降低出血具有非常重要的意义。两组患者在肺部感染方面,差异无统计学意义(P>0.05);而在DIC、MODS、ARDS方面,限制组发生率低于传统组(P<0.05),并发症发生率更低可能主要与限制性液体复苏时的输血量、补液量及出血量少有关,其降低了对凝血和血管收缩功能的影响。限制组的抢救成功率(89.09%)高于传统组(74.55%),差异有统计学意义(P<0.05)。
综上所述,在 THS患者的抢救治疗中,运用限制性液体复苏可以有效地改善患者血气指标和凝血功能,并降低患者并发症发生率,提升抢救治疗的效果,改善患者预后。

