甲状腺双侧腺叶切除并Ⅱ~Ⅵ区淋巴结清扫与中央区淋巴结清扫对甲状旁腺功能的影响
刘国利,张宝成,任小峰
(河南省武陟县人民医院,武陟454950)
甲状腺切除并淋巴结清扫是甲状腺癌患者最佳治疗方式,是唯一可能根治的方法。在行甲状腺手术时,由于甲状腺与邻近的组织、血管和神经在解剖学上的关系非常复杂,在操作时很容易影响血液供应造成功能障碍。有研究表明,甲状旁腺功能会受到各类不同的甲状腺手术方式的影响[1],术中甲状腺切除不完全或淋巴结清扫不彻底,会增大甲状腺癌术后复发的概率,然而扩大手术范围会增加甲状旁腺受损的概率,不仅会导致甲状腺功能减退,还存在各种并发症[2]。甲状腺手术后甲状腺癌患者出现甲状旁腺功能减退的原因可能有以下几点:(1)手术过程中医生误切了甲状旁腺,尤其是下旁腺解剖位置有较大的变异性,其与脂肪颗粒颜色和外形相近,较难辨认,加之术中若有出血,增加辨认难度,术中若没有准确的辨别则会误切到患者的甲状旁腺。(2)患者的甲状旁腺出现挫伤,整个腺体出现供血功能障碍。主要原因是医生对甲状旁腺有不正确的提拉、钳夹或者缝扎。血供障碍是造成甲状旁腺功能减退的主要原因之一,大部分甲状腺术后患者出现甲状旁腺功能减退是因为结扎甲状腺下动脉主干造成的。本研究探讨了甲状腺双侧腺叶切除+Ⅱ~Ⅵ区淋巴结清扫与甲状腺双侧腺叶切除+中央区淋巴结清扫对甲状腺癌患者甲状旁腺功能的影响,以期了解手术方式对甲状腺患者的影响,为临床甲状腺癌患者的治疗提供新思路。
1 资料与方法
1.1 一般资料 选取2019年1月至2020年7月收治的206例甲状腺癌患者,男41例,女165例,年龄45~60岁,平均年龄(52.06±4.13)岁。纳入标准:术前明确有甲状腺癌手术指征患者[3],经本院的伦理委员会通过,患者及家属了解知情并签署同意书。排除标准:对本研究在手术中使用的药物过敏的患者;有凝血功能障碍者;患有严重的心血管疾病。根据患者侧方淋巴结是否术前有转移(彩超引导下淋巴结穿刺活检是否提示转移癌)将甲状腺癌患者分为观察组(n=103)和对照组(n=103)。观察组男20例,女83例,年龄46~60岁,平均年龄(52.11±4.24)岁,对照组男21例,女82例,年龄45~59岁,平均年龄(52.01±4.01)岁。两组年龄、性别等一般资料无显著差异(P>0.05)。
1.2 治疗方法 两组患者均接受全身麻醉,在术中均需注射纳米碳混悬注射液(重庆莱美药业股份有限公司,批准文号:国药准字H20073246,规格:0.5 mL/支,25 mg/支),注射时间为暴露患者的甲状腺之后,注射方式是在患者近峡部周围被膜选择1~2点,每点注射0.1~0.2 mL,手术过程中的止血操作均使用电刀或者超声刀。所有患者在甲状腺手术过程中均采用精细被膜解剖法来原位保留甲状旁腺[4]。在发现甲状旁腺后,夹住甲状旁腺旁筋膜组织,沿筋膜间隙慢慢地分离甲状旁腺和血管蒂。若术中发现甲状旁腺血运障碍,且属于静脉淤血,建议使用针刺破淤血的甲状旁腺,观察片刻,若淤血的旁腺好转,不需要把甲状旁腺剪成薄片,移植到同侧胸锁乳突肌内。
对照组患者进行甲状腺双侧腺叶切除+中央区淋巴结(Ⅵ区)清扫术,在淋巴结黑染显色之后行相应术式。观察组患者进行甲状腺双侧腺叶切除+Ⅱ~Ⅵ区淋巴结清扫术,在淋巴结黑染显色之后行相应术式。
1.3 观察指标 血清甲状旁腺激素(PTH)正常值为15~68.3 pg/mL,术后任何时间出现PTH<15 pg/mL即可认为患者的甲状旁腺功能减退。血钙水平的正常值为2.1~2.8 mmol/L,一旦血钙水平<2.1 mmol/L,即可认为患者出现低钙血症。采用化学发光法测定两组患者在甲状腺手术前和术后1 d、3 d和7 d时的PTH水平,采用血钙浓度检测试剂盒(由北京伊塔生物科技有限公司提供)在甲状腺手术之前和术后的第3 d检测患者的血钙浓度水平。记录两组患者手术之后出现甲状旁腺功能减退与低钙血症的情况,计算其概率并进行比较。随访情况,所有甲状腺癌患者在手术结束4周后需来院进行复查,如果患者的PTH水平恢复正常,每3个月复查1次,如果患者的PTH水平仍然低于正常水平,则第二次复查安排在4周后,随访一直到手术结束后的第24周,如果患者的PTH水平仍然<15 pg/mL,则认为该患者的甲状腺功能减退现象为永久性的。
1.4 统计学处理 采用SPSS 25.0统计学软件进行数据分析,满足正态分布且方差齐的计量资料采用(±s)表示,采用两样本独立t检验比较组间差异,计数资料用[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术前后PTH水平的变化 甲状腺手术之前,患者的PTH水平无明显差异(P>0.05),术后第1 d、第3 d和第7 d时,观察组的PTH水平明显低于对照组,且均明显低于术前(P<0.05),见表1。
表1 两组患者手术前后PTH水平的变化(±s,pg/mL)
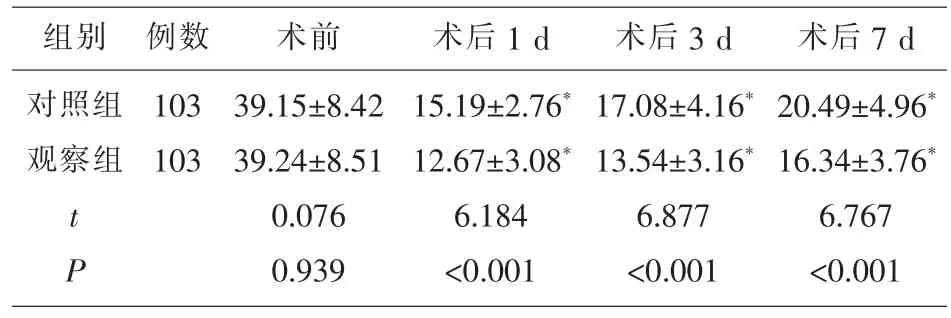
表1 两组患者手术前后PTH水平的变化(±s,pg/mL)
注:与治疗前相比,*P<0.05。
组别 例数 术前 术后7 d对照组观察组103 103 t P 39.15±8.42 39.24±8.51 0.076 0.939术后1 d 15.19±2.76*12.67±3.08*6.184<0.001术后3 d 17.08±4.16*13.54±3.16*6.877<0.001 20.49±4.96*16.34±3.76*6.767<0.001
2.2 两组患者的血钙水平比较 甲状腺手术之前,两组患者的血钙水平无明显差异(P>0.05),甲状腺手术之后的第3 d,观察组患者的血钙水平明显低于对照组,此时两组患者的血钙水平明显低于治疗前(P<0.05),见表2。
表2 两组患者的血钙水平比较(±s,mmol/L)
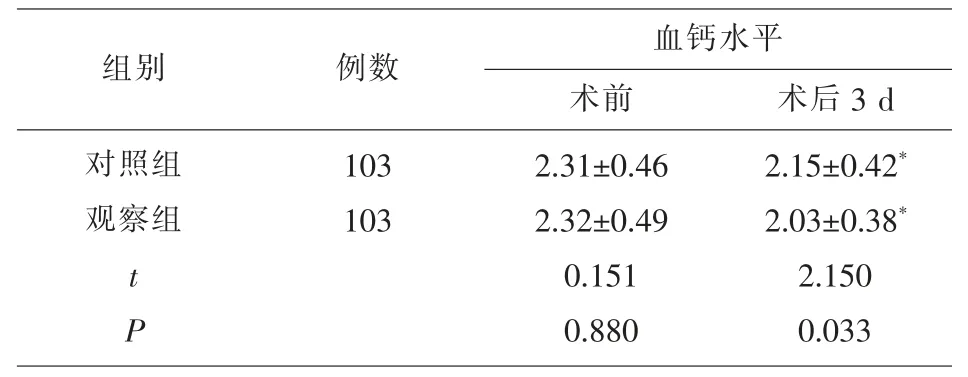
表2 两组患者的血钙水平比较(±s,mmol/L)
注:与治疗前相比,*P<0.05。
组别 例数血钙水平术前 术后3 d对照组观察组103 103 t P 2.31±0.46 2.32±0.49 0.151 0.880 2.15±0.42*2.03±0.38*2.150 0.033
2.3 各组术后甲状旁腺功能减退与低钙血症发生情况 观察组患者术后发生甲状腺功能减退的概率为35.67%,明显高于对照组患者发生甲状腺功能减退的概率17.48%(P<0.05),观察组患者术后出现低钙血症的概率为50.49%,明显高于对照组患者出现低钙血症的概率19.42%(P<0.05),见表3。
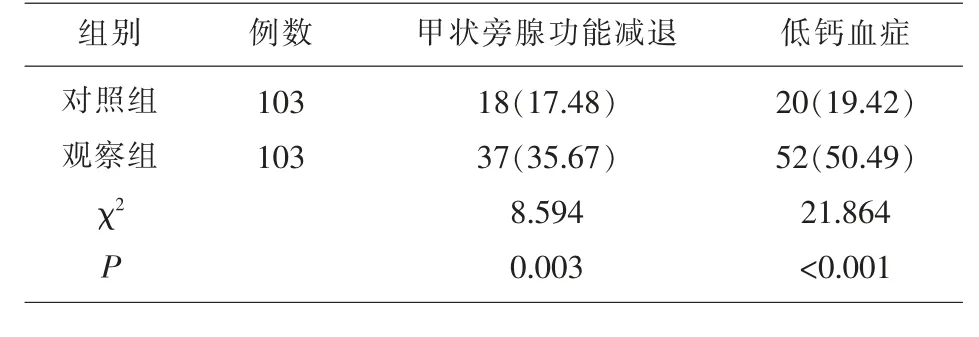
表3 各组术后甲状旁腺功能减退与低钙血症发生情况[n(%)]
2.4 随访情况 本研究中所有被纳入的甲状腺癌患者在12周以内的PTH水平均恢复正常,没有出现永久性甲状旁腺功能减退情况。
3 讨论
甲状旁腺一般位于双侧甲状腺的后方,其分泌甲状旁腺激素,维持机体内的钙磷代谢平衡[6]。由于其解剖位置通常有较大的变异,甲状腺癌手术易影响甲状旁腺的血液供应或误损伤而导致其功能障碍,继而出现低钙血症[7];因此甲状旁腺功能减退和低钙血症是甲状腺癌手术之后较容易出现的并发症。本研究发现行甲状腺双侧腺叶切除+Ⅱ~Ⅵ区淋巴结清扫的甲状腺癌患者两种并发症的发生概率均明显高于行甲状腺双侧腺叶切除+中央区淋巴清扫的患者。研究指出甲状腺癌患者手术之后发生暂时性甲状旁腺功能减退的概率和低钙血症的概率都比较高[8-10],且手术范围越大,概率越高,这与本研究的结果一致。因为甲状旁腺在手术范围比较大的手术中,其中央区淋巴结转移概率较高,中央区淋巴结清扫时局部解剖相对复杂,更容易损伤甲状旁腺血液供应或被误切,从而导致甲状旁腺的功能减退。对于甲状旁腺功能减退这种并发症,最重要的预防措施还是要靠手术过程中的积极避免,术者要完全了解熟悉局部解剖结构,怀着认真仔细严谨的手术态度,从而能精确无误地操作。在医生进行手术的时候,无论是采用哪种手术方式,选择多大的手术范围,医生都需要对甲状旁腺加以一定的保护措施,必须时刻注意避开甲状旁腺的常见解剖位置,对于残留的甲状腺,不要缝扎太深,以免患者的甲状旁腺由于缺血而出现坏死,导致甲状旁腺功能减退。另外,目前纳米碳负显影以及红外线甲状旁腺识别技术对甲状旁腺识别有较大帮助。
本研究发现两组术后的PTH含量和血钙浓度水平在术后第1 d达到最低点,之后会随着时间的推移逐渐升高,但相较术前均有所下降,且随着手术范围的增大,PTH和血钙浓度下降的程度越来越大。既往研究显示,不论何种甲状腺术式都会对甲状旁腺产生一定影响和不同程度的损伤[11-12],从而导致甲状腺癌患者的甲状旁腺功能发生减退。这与本研究结果一致,可能是因为PTH可以起到促使血浆中的钙离子浓度升高的作用,它也会促进人体肠道对钙离子的吸收,血浆钙离子的浓度与PTH的分泌呈现出正相关的关系。
综上所述,甲状腺手术范围越大,发生甲状旁腺功能减退的概率越高。甲状腺双侧腺叶切除+Ⅱ~Ⅵ区淋巴结清扫对甲状腺癌患者甲状旁腺功能的影响明显大于甲状腺双侧腺叶切除+中央区淋巴结清扫。本研究的不足之处在于还有许多不同入路甲状腺术式没有纳入研究,未来仍需进一步探索不同入路甲状腺手术和甲状旁腺功能的关系。

