双源螺旋CT的诊断膀胱癌的临床价值及准确性分析
李 祥,谢文静,曹 勇
(1日照市中心医院放射科 山东 日照 276800)
(2日照市中心医院血液净化中心 山东 日照 276800)
(3日照市中心医院泌尿外科 山东 日照 276800)
膀胱癌是恶性肿瘤的一种,疾病的发生是多种因素作用的结果,患者患病后,健康水平会严重受损,甚至会威胁生命安全,因此,强化患者疾病的诊断,并实施针对性的治疗干预来改善患者的预后十分必要[1]。膀胱癌症状缺乏特异性,与腺性膀胱炎较为相似,若误诊,则会影响患者最佳的治疗时间[2]。膀胱镜下活检在膀胱癌与腺性膀胱炎诊断中应用,虽然可获得一定的效果,但是其属于有创性的检查方法,会增加出血、感染等的风险,应用价值并不理想。随着研究的深入,使得影像学检查的应用价值得以提高,具有可重复、无创、安全性高等特点,在肿瘤类疾病诊断中应用,可获得较好的效果[3]。CT是影像学方法的一种,CT重建技术的发展,双源螺旋CT成像在膀胱癌诊断中的准确性得以提高[4]。本研究主要对双源螺旋CT的诊断膀胱癌的临床价值及准确性作观察,报道如下。
1 资料与方法
1.1 一般资料
以日照市中心医院2020年1月—2021年12月收治的膀胱癌患者50例为试验组,选取同期收治的50例腺性膀胱炎患者为对照组,均进行双源螺旋CT检查,对其检查的结果进行分析。试验组患者年龄47~69岁,平均年龄(53.69±6.38)岁,病程7~16个月,平均(12.52±3.06)个月,包括男37例,女13例。对照组患者年龄46~70岁,平均年龄(54.01±5.96)岁,病程6~15个月,平均(12.74±2.85)个月,包括男36例,女14例。两组患者的基本资料相比,差异无统计学意义(P>0.05),有可比性,所有患者均知情同意并签署知情同意书。
纳入标准:①疾病确诊者;②肝肾心等功能基本正常者;③依从性较好者;④可正常交流沟通者。排除标准:①妊娠期或哺乳期者;②对比剂过敏者;③血液或免疫系统疾病患者;④拒绝配合本研究者。
1.2 方法
采用西门子双源螺旋CT仪实施检查,实施检查前,禁食时间为8 h,在检查前1.5~2 h内饮用1 000~1 500 mL的水,在存在尿意后,实施CT检查,首先进行CT平扫,之后将85~95 mL的对比剂(碘海醇)注入,控制流速为3.5~4.0 mL/s。在动脉期(对比剂注入20~25 s)、静脉期(对比剂注入60~70 s)、平衡期(对比剂注入3~5 min)实施扫描,患者首先为仰卧位,之后转为俯卧位,再转为仰卧位,患者连续进行体位的变换,15 min后,再次实施CT扫描,此时为多排泄期。扫描时,电压设置为120 kV,Pitch为0.9,管电流为260 mA,层厚设置为5 mm。对患者的膀胱、输尿管以及双侧肾脏实施扫描,将扫描的原始数据传输至工作站中,实施重建处理,并对MPR图像重建,重组层厚为0.6 mm,间隔为0.6 mm。通过不同时相后处理图像进行膀胱壁的观察,记录病变的大小、位置以及数目。
1.3 观察指标
对两组病灶大小、局部膀胱壁厚度、病灶边界(清楚、不清楚)、病灶形态(丘地状、菜花状/乳头状)、壁外浸润(是、否)、钙化(是、否)进行观察,并分析双源螺旋CT对膀胱癌的诊断效能情况,包括准确性、灵敏度、特异度、阳性预测值、阴性预测值。
1.4 统计学方法
采用SPSS 22.0统计软件进行数据处理。计量资料以(± s)表示,行t检验;计数资料以频数(n)、百分比(%)表示,行χ2检验。各组数据服从方差相同的正态分布,P<0.05则差异有统计学意义。
2 结果
2.1 两组CT表现特征分析
两组病灶大小、局部膀胱壁厚度、壁外浸润、钙化等情况相比,差异无统计学意义(P>0.05);试验组病灶边界清楚率、病灶形态菜花状/乳头状发生率均低于对照组,差异有统计学意义(P<0.05)。见表1。
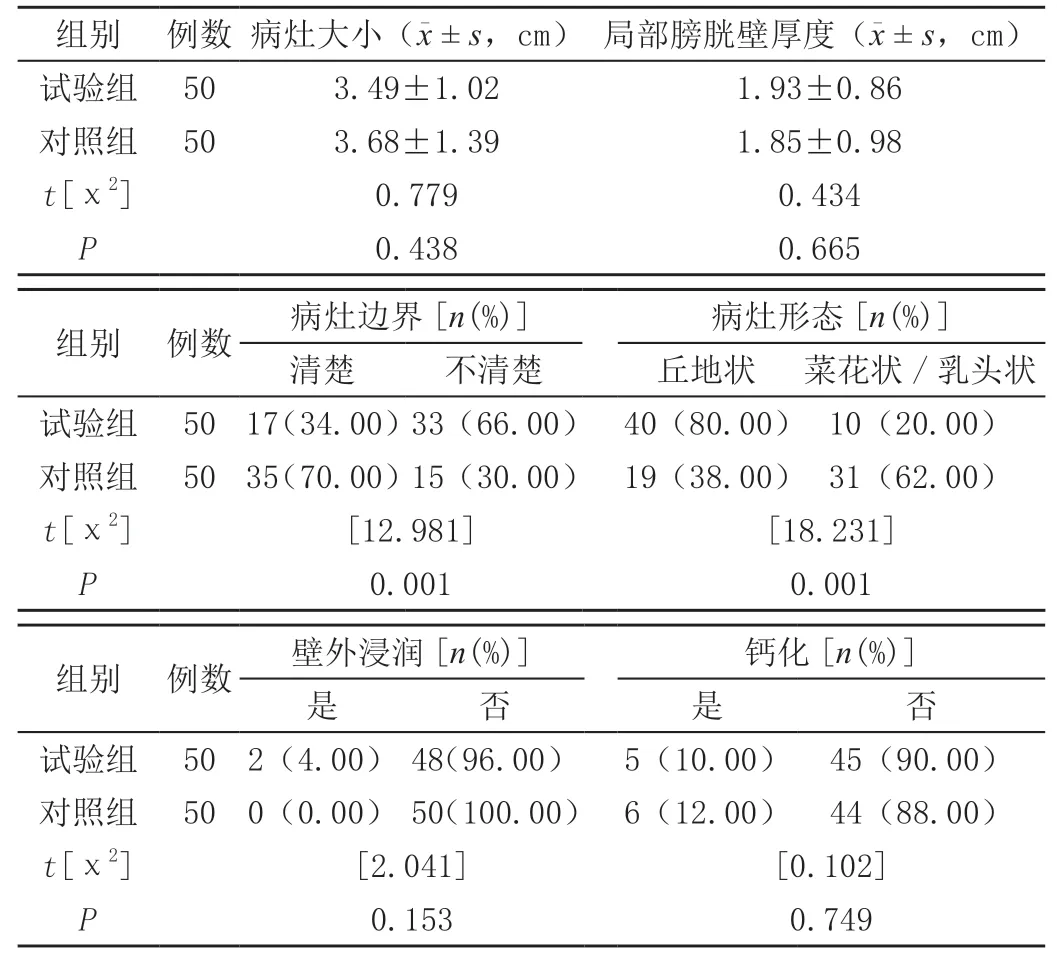
表1 两组CT表现特征分析
2.2 双源螺旋CT对膀胱癌的诊断效能分析
双源螺旋CT对膀胱癌的诊断灵敏度为96.00%(48/50),特异 度为94.00%(47/50),准确 性为95.00%(95/400),阳性预测值为94.12%(48/51),阴性预测值为95.92%(47/49),见表2。

表2 双源螺旋CT对膀胱癌的诊断结果 单位:例
3 讨论
膀胱癌是恶性肿瘤的一种,属于泌尿系统疾病,患者疾病发生后,会严重损伤患者的机体健康水平,降低其正常生活质量,积极采取有效措施为患者诊治十分必要。为膀胱癌患者治疗前,应准确判断其病灶的形态、数目、大小、部位、侵袭程度以及是否有转移的情况,以此最大程度保证患者治疗的安全性与有效性[5]。膀胱镜检查是诊断膀胱病变的金标准,但是其创伤较大,有着一定的局限性[5-6]。传统CT技术、单螺旋CT技术的应用,在病灶显示、诊断中具有一定的局限性。医疗技术水平的进步,使得双源螺旋CT的应用价值得以提高,其通过清晰的成像和后处理技术,可准确将膀胱病灶的数目、大小、部位等显示出来,且可精确显示病灶的肌层和侵袭情况,并显示膀胱壁外组织或淋巴结、器官转移情况,以此提高疾病的检出率[7-8]。
本研究中,两组病灶大小、局部膀胱壁厚度、壁外浸润、钙化等情况相比,差异无统计学意义(P>0.05);试验组病灶边界清楚率、病灶形态菜花状/乳头状发生率均显著低于对照组(P<0.05);双源螺旋CT对膀胱癌的诊断灵敏度为96.00%,特异度为94.00%,准确性为95.00%,阳性预测值为94.12%,阴性预测值为95.82%。即代表双源螺旋CT的应用,可较好反映膀胱癌患者的病情,提高疾病的诊断效能。双源CT成像可从矢状位、冠状位、轴位及各种角度对肿瘤的数目、大小、部位与周围器官、组织的关系观察,相较于传统周围CT,具有以下优势:①密度分辨率高,扫描速度快,图像清晰,可避免尿液充盈不理想所致漏诊的情况[9-10];②对于淋巴结转移、膀胱壁外浸润等有着较高的诊断准确率;③可准确了解病灶的大小、形态,指导患者疾病的诊治[11];④对于突入膀胱内的相关前列腺占位,可准确进行肿物来源的区分;⑤可更加准确、清晰显示特殊部位,能够通过三维重建,清晰将膀胱颈部、底部的病变、结构等显示出来,提高疾病诊断的准确率;⑥造影剂排泄进入膀胱和输尿管后,可清晰将输尿管的形态显示出来,以此判断输尿管有无占位、扩张、狭窄,准确评价患者输尿管末端的受累程度[12];⑦实施增强扫描可判断术前分期情况,更好指导膀胱癌的诊治。膀胱肿瘤与膀胱内容、膀胱壁之间缺乏天然的密度对比,较易出现漏诊的情况,实施CT平扫难以准确显示膀胱和其病变情况,特别是肿瘤直径5 mm以下者,较易出现漏诊的情况。同时,膀胱下壁紧密连接前列腺,会对炎症、肿瘤等因素所致膀胱充盈的观察造成影响,患者膀胱壁未能充分展开,也是患者疾病漏诊的主要原因[13]。与小病灶相比,若图像重组厚度过大,而其重叠率较小,也易出现漏诊的情况。双源螺旋CT虽然在各个时期,对膀胱肿瘤的检出率一致,但是对于静脉期肿物的强化,则更加的明显,与邻近膀胱壁之间的密度对比,更为强烈,以此更好观察病灶情况[14]。
综上所述,双源螺旋CT应用于膀胱癌的诊断中,可较好反映患者的病灶情况,有着较高的诊断效能,对患者疾病的诊治有着积极的意义,值得推广。

