妊娠期宫内感染对早产儿外周血T细胞亚群、免疫球蛋白及炎症因子影响
邓舒尹 练文杰 张 颖
1.广东医科大学(珠海,519000);2.广东省珠海市中西医结合医院;3.广东医科大学附属医院
早产是导致新生儿发育不良以及死亡率较高的主要原因之一,在我国分娩产妇中占10%,其中与宫内感染相关的早产较多[1-2]。宫内感染是导致产妇早产、胎儿致畸、胎儿窘迫甚至胎儿宫内死亡的重要原因[3-4]。可引起宫内感染的病原微生物种类多样,以病毒感染最为常见[5]。目前临床上主要采用检测微生物(Torch)手段来检测产妇宫内感染[6]。由于宫内感染的早产儿常出现免疫功能缺陷,且可进一步导致其他缺陷,故了解免疫功能情况十分重要[7-8]。本研究对宫内感染早产儿的外周血T淋巴细胞亚群、免疫球蛋白及炎症因子进行检测,探究宫内感染对早产儿免疫功能的影响。
1 资料与方法
1.1 一般资料
2010年1月-2020年1月本院年均分娩早产率为8.7%,其中自发性早产和治疗性早产分别为541例、359例共900例。纳入标准:①出生孕周在26~37周;②初生体重1000~2500g;③有正常生命体征;④单胎妊娠,且符合宫内感染诊断标准[9]。排除标准:①产妇分娩前1个月使用过抗生素药物;②分娩1周内死亡;③产妇患有其他可能影响新生儿免疫功能的疾病。本研究所有入选者已由监护人同意且签署书面知情同意书。本研究已通过医院伦理委员会批准并备案。
1.2 检测方法
外周血获取:在早产儿出生24h和7d时由护理人员采头皮静脉血4ml,分装于抗凝管中,室温静置2h后离心得到血清。T细胞亚群,CD3+、CD4+、CD8+通过单克隆抗体酶联免疫法(ELISA)联合流式细胞计数仪进行检测。免疫球蛋白,IgG、IgM、IgE通过速率散射比浊法联合特种蛋白分析仪测定。炎症因子检测,白细胞介素(IL)-1β、IL-6、IL-8和肿瘤坏死因子(TNF)-α通过双抗体夹心法联合酶联免疫检测仪测定[10-12]。所得数据均详细记录并保存后续分析研究。
1.3 统计学方法
2 结果
2.1 宫内感染情况
经诊断,早产产妇900例中,发生宫内感染122例(感染组),感染发生率13.6%,其中病毒感染103例(乙型肝炎病毒感染51例、单纯疱疹病毒感染23例、巨细胞病毒感染11例、其他病毒感染18例);其他病原体感染19例。非宫内感染778例,随机数编号机器抽样法从中随机选取150例纳入研究(非感染组)。
2.2 早产儿临床资料
宫内感染与非宫内感染早产儿临床资料对比无差异(P>0.05)。见表1。

表1 两组早产儿临床资料比较
2.3 早产儿外周血T淋巴亚群细胞水平
感染组早产儿外周血在24h和7d的CD3+、CD4+、CD8+T淋巴细胞水平均高于非感染组(P<0.05)。见表2。

表2 两组早产儿出生不同时刻T淋巴细胞亚群水平
2.4 早产儿外周血免疫球蛋白水平
早产儿出生后24h和7d外周血免疫球蛋白水平,免疫球蛋白IgG、IgM、IgE水平感染组均低于非感染组(P<0.05),见表3。
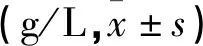
表3 两组早产儿不同出生时刻免疫球蛋白水平比较
2.5 早产儿外周血炎症因子水平
检测结果表明:感染组早产儿在出生24h和7d时的IL-1β、IL-6、IL-8和TNF-α水平均高于非感染组(P<0.05)。见表4。

表4 两组早产儿不同出生时刻细胞因子水平
3 讨论
3.1 宫内感染的诊治现状及指标
目前已有多项研究表明,宫内感染是产妇发生早产的重要诱发因素,同时也会对早产儿产生重大影响,尤其以免疫系统为显著,进一步导致新生儿免疫功能缺陷的发生。宫内感染这一病理生理过程主要在于促进前列腺素分泌,增高的前列腺素可调控下游细胞因子最终产生级联效应,出现胎膜早破、宫颈扩张,导致早产[13-14]。目前,分析妊娠期宫内感染发病情况发现,尽管医疗水平逐步提升、居民卫生条件不断改善,但妊娠期宫内感染发生率依然没有明显下降,表明宫内感染发病原因具有复杂性,因此在临床中应保持警惕,尽早诊断可有效降低产妇和新生儿并发症发生。宫内感染导致的早产中,新生儿往往伴有发绀、黄疸等临床病理性表现,这类体征的发生率与非感染的早产儿对比具有显著差异,且宫内感染的早产儿罹患先天性心脏病、畸形、先天性脑损伤、肝炎综合症等感染相关疾病的比率显著增加,这一现象的出现与这些早产儿受到宫内感染病原体的影响以及自体免疫功能的下降有较高相关性[15-16]。因此,明确宫内感染对早产儿相关指标影响,可指导临床对早产儿的治疗和处理[17]。
3.2 T淋巴亚群、免疫球蛋白及炎症因子的差异
本文比较两组早产儿外周血的T淋巴亚群细胞水平,感染组早产儿外周血的CD3+、CD4+、CD8+水平在出生后24h和7d均高于非感染组。分析原因在于T细胞是免疫系统中进行细胞免疫的主要淋巴细胞,CD3+、CD4+、CD8+亚群在细胞免疫中具有不同作用,宫内感染新生儿T细胞亚群失调,患儿体内出现了细胞免疫应答的相关反应,由于免疫系统尚不完善,因此这种免疫应答发生可能进一步造成新生儿免疫功能缺陷。
本文比较两组早产儿外周血的免疫球蛋白水平,感染组早产儿外周血IgG、IgM、IgE水平在出生后24h和7d均低于非感染组。分析原因在于免疫系统中进行体液免疫的主要成分是由B淋巴细胞分泌的各类抗体Ig,其中IgG、IgM、IgE在体液免疫应答中发挥中和抗原、介导免疫反应、激活补体、调节吞噬等重要作用,宫内感染新生儿抗体含量较低,表明新生儿体内体液免疫应答机制尚不完善,在遭遇病原体时无法形成有效的体液免疫反应,甚至体液免疫系统可因为病原体的侵入遭到削弱,进一步导致免疫功能缺陷。
本文比较两组早产儿外周血炎症因子水平,感染组早产儿在出生24h和7d时的IL-1β、IL-6、IL-8和TNF-α水平均高于非感染组。分析原因在于白细胞介素和肿瘤坏死因子均可引起严重的炎症反应,宫内感染新生儿在病原体刺激下大量产生IL-1β、IL-6、IL-8和TNF-α等炎症因子,对体内免疫系统以及各个器官组织均产生了严重的刺激作用,进而可导致免疫功能缺陷以及其他并发症。
3.3 本次研究反思及改进
本次研究仍有可以完善的方面:①样本选择缺乏充分随机性与全面性,可能存在抽样偏移;②随访时程不长、观察指标不多,未对远期早产儿外周血T细胞亚群、免疫球蛋白及炎症因子水平进行随访评价;③样本量不足,仍需改进方法,实施长时程、大样本量研究。
综上所述,妊娠期宫内感染可对早产儿外周血T细胞亚群、免疫球蛋白及炎症因子水平产生显著影响,该影响可能导致新生儿免疫功能紊乱甚至缺陷,可进一步导致多种严重并发症。提示临床应加以关注。

