新型实时MRI导航技术治疗静脉畸形一例
周经纬,张紫旻,顾 豪,陈 辉,胡 丽,刘泓源,徐梓安,杨 希,林晓曦
上海交通大学医学院附属第九人民医院 1整复外科 2放射科,上海 200011
患者男性,30岁,因“右髋部胀痛4年余”于2019年9月20日收住上海交通大学医学院附属第九人民医院整复外科。患者自2015年起出现间断性右髋部胀痛,活动时疼痛加剧,皮肤无明显皮损,无髋关节活动障碍,未予诊治。2018年11月起髋关节疼痛逐渐加重并进展为持续性疼痛,患者无法正常行走,右髋部不能承重。于外院诊断为“右侧股骨头坏死”,未予特殊治疗。2019年1月至我院就诊,MRI示右髋部、大腿、臀部、右侧会阴部、阴囊及右侧盆腔软组织病变,右侧髋臼、股骨头骨质信号异常,综合临床表现考虑诊断为静脉畸形(venous malformation, VM)。因患者髋关节周围软组织弥漫性病变,无法行髋关节置换术,拟行血管内硬化治疗以创造手术入路。患者分别于2019年3月18日、5月28日、7月1日行数字减影血管造影(digital subtraction angiography,DSA)引导下血管内硬化治疗。硬化剂采用3%聚多卡醇+注射用博来霉素(15 000 U)按气液比1∶4制成泡沫硬化剂,对患者右侧股骨大转子区及髋部软组织浅表病灶予以治疗。治疗后患者右侧大腿部浅表病灶部分消退,静息痛缓解,但大量活动后仍出现髋关节疼痛及活动障碍症状。为进一步对深部病灶进行治疗,患者于2019年9月20日就诊于我院整复外科。
VM是最常见的先天性血管畸形,全人群患病率高达1%,病变多发现于儿童或成年早期。病灶由内皮发育异常导致失去正常形态且迂曲扩张成团的畸形静脉构成,属于典型的低流量脉管畸形[1]。VM多为散发,可见于全身各处,以头颈部以及四肢病灶最为常见。病灶不会自行消退且随患者生长发育而增大;患者临床表现为局部疼痛、外观畸形以及受累组织功能障碍,病情严重者可因并发症导致死亡[2]。本例患者早期仅表现为右髋部间歇性疼痛,由于未进行诊治,病情逐渐进展为持续性疼痛且疼痛逐渐加重,并引起右侧髋关节功能障碍,以致无法正常行走。根据MRI图像以及临床表现综合诊断为VM。
VM的治疗方法主要包括局部加压、药物治疗、硬化剂注射、消融术、激光、手术等[3- 4]。手术主要用于治疗病灶较小的孤立性VM,对于弥漫性病灶,易引起大出血[2]。血管内硬化治疗已替代手术成为VM的一线治疗方式[3,5],其通过将穿刺针直接经皮插入病灶并注射硬化剂以达到治疗效果,创伤小、操作简便,但对医者临床经验、穿刺定位的精准度要求极高。由于硬化剂本身的理化性质,一旦其进入周围正常血管,可引起皮肤水疱、溃疡,周边组织/器官或肢体坏死、神经损伤等严重并发症,若硬化剂进入全身循环,还可诱发肺栓塞、心力衰竭等全身毒副作用[6]。因此,如何精准地穿刺病灶,成为目前VM血管内硬化治疗的关键。
目前血管内硬化治疗辅助穿刺技术主要依赖X线透视和超声导航技术,前者多在DSA引导下进行,根据术前MRI或CT血管造影资料,在皮肤表面标记穿刺点,并估计穿刺深度[7- 8]。术中确认穿刺位置时,X线仅能凭借对比剂提供充盈范围内的局部二维图像,无法显示病灶与周围正常组织的解剖关系,进一步评估需借助MRI扫描[9]。此外,根据术前影像资料和手感进行穿刺,很难消除软组织形变的影响,尤其深部病灶,穿刺失败的风险较高,要求手术医生具有极为丰富的治疗经验。除X线透视外,超声亦是常用的穿刺引导手段,具有操作简便、实时反馈、无辐射的优点,广泛用于浅表VM的治疗[10]。然而对于深部组织病变,超声图像的分辨率受限,无法全面展示病灶与周围组织的解剖信息,不利于精确穿刺[11]。Clemens等[12]研究发现,对于较为复杂的VM,多数患者需多次进行硬化治疗。多次治疗不仅增加患者和医生的辐射暴露风险,且穿刺失败的风险较大。对于下肢浅表处VM,该患者此前先后进行3次DSA引导下血管内硬化治疗,消除了部分病灶,静息痛得到了缓解,但由于深部关节处病灶未完全清除,尚存在髋关节受累的临床症状。
患者自发病以来,精神、睡眠、饮食、大小便、体质量无明显变化。否认高血压、糖尿病等慢性病史。个人史、家族史无特殊。入院后追问病史,患者10岁时曾发现右侧膝关节上方紫红色压缩性肿物伴明显胀痛,影响膝关节活动。于外院就诊行肿物切除,术后恢复可,至今未出现明显疼痛或膝关节活动受限。
入院查体:体温36.6 ℃,心率 80次/min,呼吸频率20次/min,血压 120/80 mm Hg(1 mm Hg=0.133 kPa)。右髋部表面无明显异常皮损,右髋关节深压痛、伴活动受限,活动后疼痛加剧,静息状态下疼痛缓解;无法正常行走,右髋部无法承重;右侧膝关节上方可见纵向长约8 cm陈旧性瘢痕。
完善相关检查:MRI示右侧髋部周围软组织内弥漫性高信号病灶,股骨头、股骨颈被病灶包绕(图1)。血常规:白细胞计数5.3×109/L,血红蛋白120 g/L,血小板计数170×109/L。凝血功能:凝血酶原时间(prothrombin time, PT)11.2 s,活化部分凝血活酶时间(activated partial thrombo-plastin time, APTT)26.6 s,纤维蛋白原1.15 g/L,凝血酶时间(thrombin time, TT) 18.9 s,国际标准化比值(international normalized ratio, INR)0.96,D-二聚体 34.49 mg/L(↑),纤维蛋白原降解产物(fibrinogen degradation proucts, FDP) 115.00 mg/L(↑)。
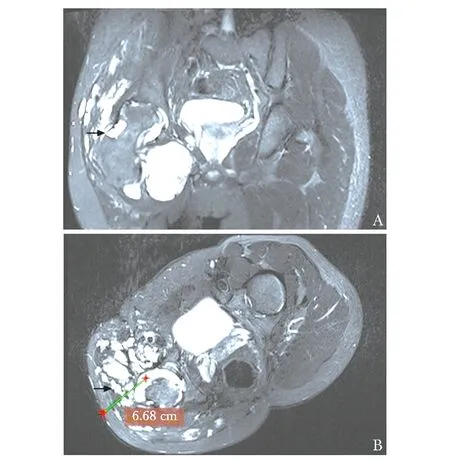
图1 MRI检查示右侧髋部周围软组织内弥漫性高信号病灶,股骨头、股骨颈被病灶包绕(A,箭头),左侧髋部皮肤至髋臼窝病灶中心的距离超过6 cm(B,箭头)
患者经前期治疗后临床症状得到缓解,髋臼内存在的大量病灶是导致患者髋部疼痛以及活动受限的主要原因。本次入院后,MRI示右侧髋关节深部VM病变明显,且由于局部VM病变引起的血供障碍,患者已出现右侧股骨头坏死,严重影响日常生活。实验室检查示存在以D-二聚体和FDP升高为主要表现的凝血功能障碍,其为大面积VM常见的临床表现,若不及时治疗,病情将进一步发展。但由于病灶位置深,且周围组织解剖结构复杂,DSA和超声引导下难以精确进行穿刺,因此,拟采用最新的实时MRI导航系统(EMT- 100)对患者实施血管内硬化治疗。
患者于2019年9月22日局部麻醉后进行实时MRI导航下血管内硬化治疗,手术在安装有导航套件的MRI检查室中进行,由整复外科与放射科医师协作完成。其中放射科医师负责操作MRI仪器,对病变部位进行术前、术中、术后扫描,并协助整复外科医生完成病情评估。术前需对病灶进行MRI扫描,具体扫描序列根据病情需要选择。患者取俯卧位(右髋部下方垫高)于MRI检查床,双臂置于身体两侧。MRI检查床安装光学定位支架(图2A),MRI仪器磁体双侧、床旁定位架、手持穿刺针均安装了可追踪标记;在红外摄像仪(图2B)光学空间内纳入统一的空间坐标系进行校准定位。根据反射光线的标记点与算法标定器械、检查床的相对位置,在软件中转化为穿刺针(图2C)与患者病灶的实时空间关系,并于显示屏上实时显示。采用3.0 T核磁共振仪(德国Siemens公司)进行T2WI多平面病灶扫描,并将DICOM格式的图像传送至MRI导航系统,由整复外科医师在配套软件中设置穿刺路径。

图2 实时MRI导航系统主要定位设备及穿刺针A.可拆卸式床旁定位架,可根据治疗部位安装在检查床的不同位置; B.红外摄像仪可捕捉追踪标记反射的光线以推算器械、检查床和MRI设备的相对位置; C.18G/5 cm和18G/10 cm两种型号的磁兼容钛合金穿刺针
路径设置完成后,将检查床移出MRI线圈。术区常规消毒铺巾,局部利多卡因浸润麻醉,予以横断位、冠状位双平面实时引导,采用18G/10 cm钛合金穿刺针进行穿刺,医生可在显示屏上实时监控穿刺针的位置(图3、4)。自右髂胫束由右向左进针,突破肌层至髋臼窝病灶后回抽见淡红色液体(血液与关节腔内囊液混合物),推注钆对比剂后进行术中T1WI扫描,再次确认穿刺针尖位于病灶内且病灶显影。经穿刺针注入0.25%利多卡因溶液进行病灶内麻醉,并注入泡沫硬化剂5 mL(3%聚多卡醇4 mL、注射用博来霉素15 mg,液气比为1∶4)。以同样方法经大转子与坐骨结节间穿刺股骨颈内下方较大的病灶,注入泡沫硬化剂15 mL。硬化剂注射完毕后进行术后T2WI扫描,确认硬化剂位于病灶内。将穿刺针拔出,穿刺点轻压止血后纱布覆盖。观察5 min,除右髋部深部肿胀感外,患者未诉肢端疼痛等特殊不适。术毕,患者返回病房。

图3 实时MRI导航系统示意图
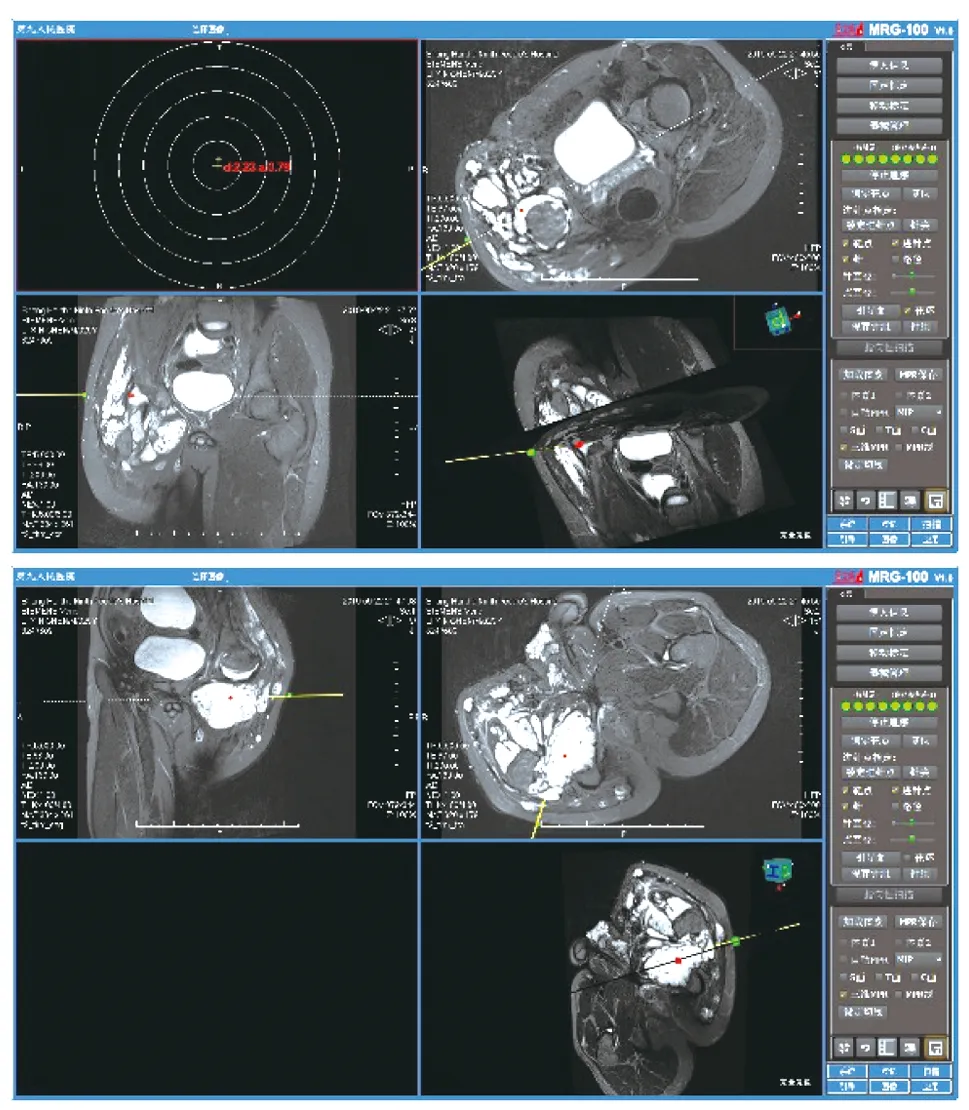
图4 术中MRI导航操作界面
根据中华医学会制定的《血管瘤和脉管畸形的诊断与治疗指南(2019版)》[13],MRI被推荐为深部VM的首选检查手段。鉴于病灶内丰富的血窦组织,MRI加权扫描不仅能清晰显示VM的病变范围,还可从多个平面观察病灶与周围组织的位置关系,极大推动了VM诊疗进展[14- 16]。目前,已有多个研究团队尝试采用MRI进行VM血管内硬化治疗的术中引导[17- 22],虽取得一定疗效,但具有以下局限性:(1)依据在患者体表放置MRI可见的标记物或使用MRI仪器自带的激光标记定位穿刺点,病灶体表定位精确度差;(2)此前研究主要有两种引导方式:一种与传统CT引导类似,每次进针均需将患者移出MRI线圈,花费时间长,手术引导过程不连续;第二种引导方式无需将患者移出MRI,利用TrueFISP等快速扫描序列对进针部位进行小范围层面连续扫描,但由于MRI的扫描间隔,穿刺进针操作与图像显示有数十秒延迟,不能实时显示穿刺路径,且医师进针时需将手臂伸入MRI线圈进行穿刺,无法直视病灶,穿刺操作可视性差,易造成穿刺偏差。
本病例中,首次将新型实时MRI导航技术引入VM的血管内硬化治疗,是目前国内相关设备在VM治疗方面的首例报道。该设备在保留常规MRI图像良好软组织分辨率的同时,可避免术中穿刺间断、精确度差等关键问题。该新型实时MRI导航系统基于增强现实技术的思路,借助光学引导,通过图像获取、路径规划、器械配准、光学追踪及可视化5个过程,由算法构建光学导航空间,将MRI仪器、患者、穿刺针纳入其中,使操作医生可根据屏幕上实时显示的图像进行精准操作,同时避免对相邻组织、器官的损伤,防止医源性损伤事件发生。该病例术后9个月随访时,右侧关节肿胀疼痛较前明显缓解,关节静息痛消失,活动时无明显疼痛,但关节活动仍存在一定程度的受限,MRI示穿刺病灶较前明显减小(图5)。此次治疗显著缓解了疼痛症状,改善了患者的生活质量。但由于髋关节周围仍存在病灶,尚需进一步血管内硬化治疗,以待后续转至骨科行髋关节置换术。

图5 术后9个月复查MRI示穿刺部位高信号病灶明显减小(箭头)
综上,新型实时MRI导航技术具有成像清晰、可视化角度多、实时成像、无辐射等优点,配合光学引导系统可提高穿刺准确率,突破VM治疗的困境,实现对深部VM病变的精确微创治疗。由于新型实时MRI导航技术在VM治疗中的应用属于全新的领域,手术操作流程及相关应用规范仍需临床指南进一步完善与优化。此外,该设备亦存在不足之处:(1)由于导航的光学定位标记固定于检查床,以借此间接对患者进行定位,治疗时患者需保持不动,对患者的配合度要求较高;(2)无法解决软组织形变的问题,利用术前扫描的图像进行引导穿刺,无法观察穿刺过程中软组织被挤压后的形态变化,可能会造成穿刺误差,有待后续进一步改进。
作者贡献:周经纬、张紫旻负责收集资料,撰写论文;顾豪协助疏理撰稿思路;陈辉、胡丽负责提供技术支持,审阅论文;刘泓源、徐梓安负责收集、核对资料;杨希、林晓曦负责指导论文修订。
利益冲突:所有作者均声明不存在利益冲突

