门诊2型糖尿病患者处方降糖药物使用情况研究
陈婷芬
广州医科大学附属第二医院药学部,广东广州 510260
2型糖尿病(T2DM)是慢性代谢性疾病,发病的年龄多在40~60岁,从40岁起患病率逐渐增加,中老年肥胖群体为发病高峰人群。近几年,患病率呈现明显上升的趋势[1],因此合理用药作为规范治疗活动的重中之重,受到全面关注。有学者研究表明,合理用药可延缓糖尿病患者的病程,减少并发症的发生,对于提高患者生存质量也有重要价值[2],而加强临床药师对慢病的管理,可对药物进行评价和分析,及时点评[3-4],价值显著。临床研究发现,年龄和遗传等因素是该病的危险因素,临床多应用药物控制患者血糖水平,但是应用降糖药物会存在不合理情况,难以控制血糖水平,加重患者病情[5-6]。基于此,该研究选取该院2019年10月—2020年10月186例2型糖尿病患者的处方(4 261张)进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
选取该院186例2型糖尿病患者的4 261张门诊处方进行统计分析,入组患者中男109例,女77例;年龄34~75岁,平均(68.41±2.52)岁。所有患者均同意该次研究,且通过该院医学伦理委员会批准,临床资料完整。
1.2 方法
该研究参照药品说明书、《处方管理办法》《中国成人2型糖尿病诊疗指南2017年版》《医疗机构处方点评管理规范》进行用药规范和合理评估[7]。
1.3 观察指标
统计患者的一般资料,对患者的处方降糖药物情况,降糖药物的选择和联用情况,用法用量,给药方式以及合并其他疾病相关用药进行分析。得出DDDs,DDDs=总耗量/DDD。
1.4 统计方法
采用SPSS 17.0统计学软件对数据进行分析,计数资料采用[n(%)]表示,进行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者一般资料分析
186例2型糖尿病,年龄在34~75岁之间,男性占比58.60%,女性占比41.40%,见表1。
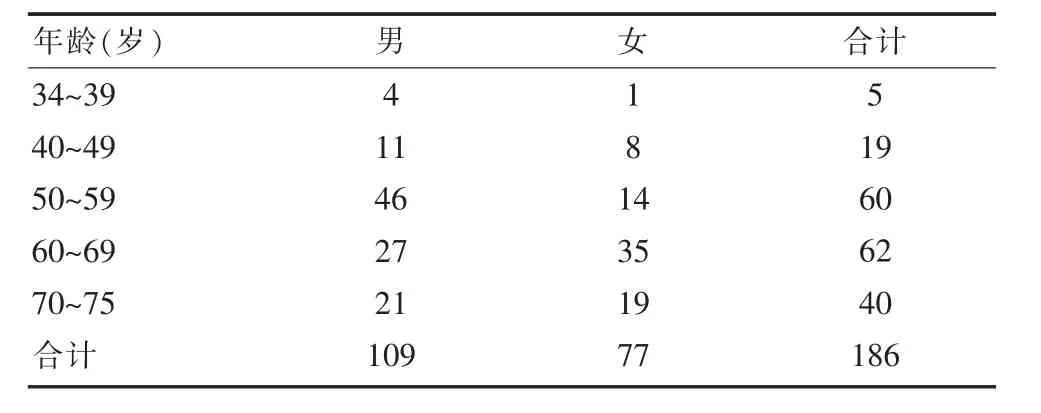
表1 患者一般资料分析
2.2 降糖药物给药方式分析
186例2型糖尿病患者降糖药物用药有5种给药方式,其中占比最高为双药口服(41.94%),最低为注射+注射(9.14%),见表2。

表2 降糖药物给药方式分析
2.3 降糖药物选择
186例患者中,有18例选择胰岛素(9.68%),包括1例精蛋白重组人胰岛素混合注射液,8例门冬胰岛素30注射液,2例精蛋白锌重组赖脯胰岛素混合注射液,4例甘精胰岛素注射液,3例重组人胰岛素。而口服胰岛素包括二甲双胍、噻唑烷二酮类以及磺脲类促泌剂等,共12个品种,见表3。
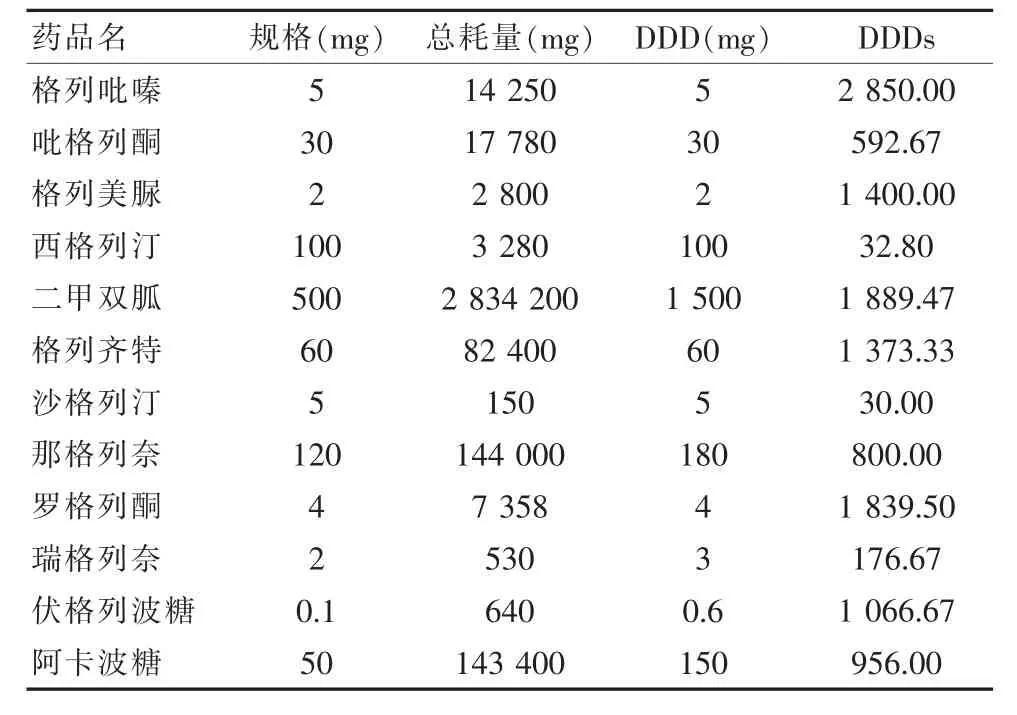
表3 降糖药物选择情况分析
2.4 降糖药物联用情况
186例患者中,单用非胰岛素降糖药物占比为16.67%;联合用药中,双联非胰岛素降糖药物占比为42.47%,见表4。

表4 降糖药物联用情况
2.5 处方点评情况
186例患者中,共22例处方不合理,所占比例为11.83%,包括2例用药与诊断不符合:2型糖尿病开苯溴马隆;16例用药频次不合理;4例给药剂量不合理:苯磺酸左旋氨氯地平10 mg,bid,p.o。
3 讨论
糖尿病属于临床常见病之一,具有病程长[8],发病率高的特点,对于2型糖尿病合并其他病症的患者来说,需要避免多药治疗的情况,保证降糖药物使用的合理[9]。有学者研究发现,多数患者在单药治疗后,血糖水平维持效果好,对于降糖药物用药方案的选取,需要结合患者情况选择,以此达到促进患者恢复的目的。近几年,有学者研究早期应用胰岛素治疗2型糖尿病的临床效果,结果表明,在病情发展的早期单独行胰岛素治疗或是联合口服用药可以在短时间内控制患者的血糖水平,减少不良反应[10]。老年患者在应用胰岛素时,风险较高,很容易出现低血糖,且由于药物的种类多,所以在转换的过程中会出现剂量错误的情况,严重影响患者的预后和生命安全[11-13]。另外,2型糖尿病患者在应用胰岛素治疗时,需要谨慎用药,评估低血糖风险,提示:该院二甲双胍用药不符合指南推荐的要求,分析可能与老年患者体质量较轻有相关性。口服降糖药物是目前治疗2型糖尿病患者的主要给药方式,分析原因为:与注射给药相比,口服药物具有方便简单的优势;与联合治疗比较,单独应用药物的治疗方式简单,且符合老年患者用药心理,对于促进患者用药依从性有显著价值[14-15]。随着疾病的发展,人体胰岛素分泌不足[16-17],血糖水平不断升高,多数患者应用胰岛素治疗会降低血糖水平,早期用药可预防糖尿病并发症,可促进患者早日康复[18-20]。
该研究结果可知:186例2型糖尿病中,男性占比58.60%,女性占比41.40%;2型糖尿病患者降糖药物用药有5种给药方式,其中双药口服占比最高(41.94%),注射+注射最低(9.14%);单用非胰岛素降糖药物占比16.67%,双联非胰岛素降糖药物占比42.47%,3种非胰岛素降糖药物联合用占比19.89%,未使用降糖药物占比5.38%。186例患者中有18例选择胰岛素(9.68%),包括1例精蛋白重组人胰岛素混合注射液(5.56%),4例甘精胰岛素注射液(22.22%),8例门冬胰岛素30注射液(44.44%),3例重组人胰岛素(16.67%),2例精蛋白锌重组赖脯胰岛素混合注射液(11.11%);口服胰岛素包括二甲双胍、噻唑烷二酮类以及磺脲类促泌剂等,共12个品种。所有处方中,共22例处方不合理(11.83%),包括2例用药与诊断不符合、4例给药剂量不合理、16例用药频次不合理。这一研究结果与甘洁琳等[21]的研究结果相似,在其研究中,主要对196例2型糖尿病患者进行分析,结果显示,使用单药降糖占比23.0%,双联用药降糖占比45.9%,处方存在用药不合理12.8%。由此可见,临床医生在开处方时需要与药师多沟通,加强用药安全管理。
综上所述,临床给予患者降糖药物时,需要为患者提供治疗空间,降糖药物使用合理,联合用药可能提高低血糖风险,但需谨慎选择。

