儿童社区获得性肺炎病情严重程度评价相关危险因素分析
王 丽, 于玉梅, 邓清秀, 封丽洁, 何双龙
(1.河北省沧州市中心医院, 河北 沧 州 061000 2.河北医科大学第二医院儿科, 河北 石家庄 050000 3.河北省河间市人民医院儿科, 河北 河 间 062450)
肺炎是导致全球5岁以下儿童死亡的主要原因之一,每年因罹患肺炎死亡的儿童逾100万,且多数为社区获得性肺炎(community-acquired pneumoniae,CAP)[1],以发热、咳嗽、胸痛为主要症状,是最常见的儿科呼吸系统疾病。鉴于儿童呼吸系统解剖特点和免疫功能不完善,儿童CAP发展为重型社区获得性肺炎(severe community-acquired pneumoniae,SCAP)的几率极高。SCAP病情发展迅速,死亡率极高,因此准确诊断和及早对症治疗十分重要。本研究通过对本院住院治疗的CAP患儿开展回顾性研究,探讨儿童CAP病情严重程度的相关危险因素,为准确判断CAP的病情严重程度,早诊断、早治疗、早干预提供参考。
1 资料与方法
1.1一般资料:选取2020年10月至2021年9月在本院住院治疗的CAP患儿494例,其中男322例,女172例,年龄5个月至15岁。根据SCAP诊断标准将患儿分为普通型和重型两组。普通型患儿428例,其中男272例,女156例,年龄8个月至12岁;重型患儿66例,其中男50例,女16例,年龄5个月至15岁。本研究通过医院伦理委员会批准,所有患儿家属知情同意。
1.2纳入与排除标准
1.2.1CAP诊断标准符合诸福棠实用儿科学第8版中社区获得性肺炎诊断标准,①年龄<16岁;②X线胸片有肺部浸润影像学证据;③同时具有以下任意2个症状和体征:体温≥38.5℃,咳嗽,脓痰,胸部听诊异常,白细胞计数>10×109/L或<4×109/L。
1.2.2SCAP诊断标准:参照《儿童社区获得性肺炎诊疗规范(2019年版)》[2],①持续发热,腋温>38.5℃,伴三凹征,特别出现胸壁吸气性凹陷和呼吸增快(除外因哭吵等所致);②呼吸频率明显增快,出现呼吸困难(呻吟、鼻翼扇动、三凹征等);③一般状况差,拒食、脱水或者意识障碍;④X线胸片显示肺浸润范围>1/3或多肺叶受累;⑤CAP伴有胸腔积液;⑥静脉血氧饱和度低于0.92;⑦出现肺外并发症。CAP患儿出现以上任何一项表现即可诊断。
1.2.3排除标准:①医院获得性肺炎;②罹患基础疾病;③真菌、结核分枝杆菌、原虫等感染。
1.3方 法
1.3.1一般情况:记录收集所有患儿的一般资料,包括性别、年龄、发病季节、症状(发热、咳嗽、肺外并发症等)、体征(包括肺部啰音、呼吸音减弱)等。肺外并发症是指其他系统(不含呼吸系统)受到损害的症状。
1.3.2实验室检查:患儿于入院24h内采集静脉血,测定血常规、C反应蛋白(CRP)、乳酸脱氢酶(LDH)、肌酸激酶同工酶(CK-MB)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、白介素(IL)-4、IL-6、IL-10等[3]。
1.3.3影像学检查:根据发病5d内胸片(或CT)确定是否存在大叶性肺不张、肺大片实变影以及是否存在胸腔积液等[4]。

2 结 果
2.1普通型CAP和重型CAP患儿一般情况比较:普通型CAP与重型CAP患儿年龄差异有统计学意义;在性别、发病季节等方面差异无统计学意义。见表1。

表1 普通型CAP患儿与重型CAP患儿一般情况比较n(%)
2.2普通型CAP患儿和重型CAP患儿临床表现比较:重型CAP患儿出现心动过速、肺外并发症的比例大于普通型CAP患儿,差异有统计学意义(P<0.05);而出现发热、咳嗽、发绀、气促等症状的比例差异无统计学意义(P>0.05)。见表2。
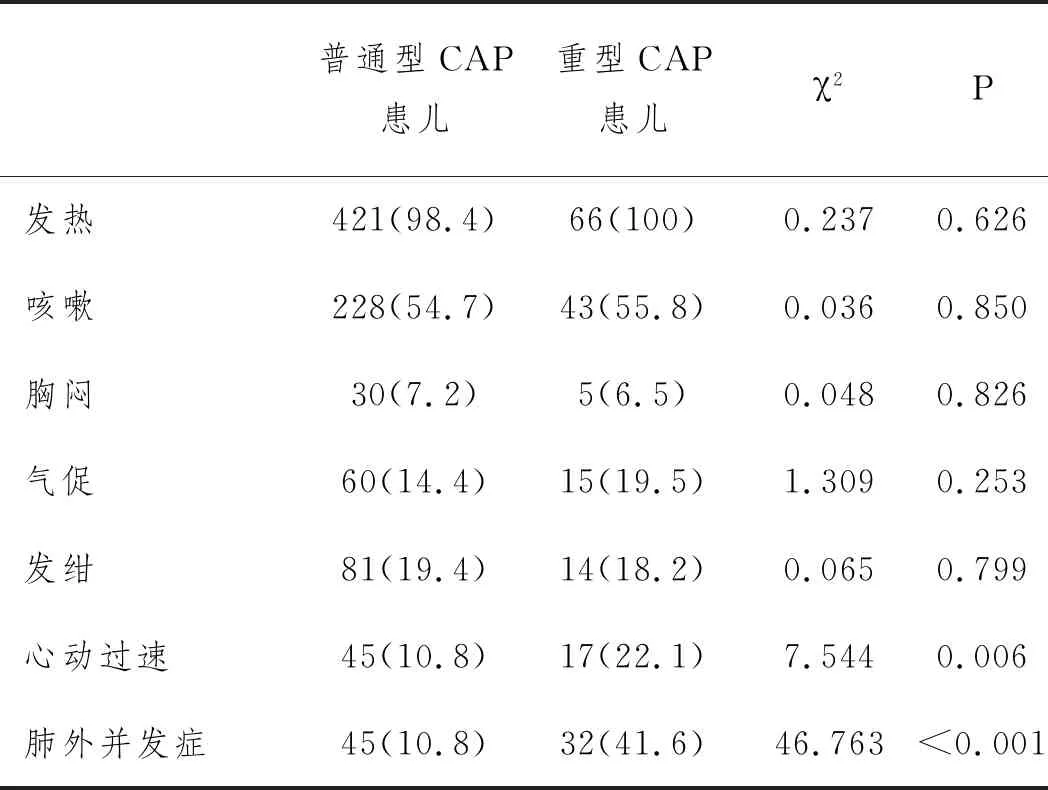
表2 普通型 CAP患儿与重型CAP患儿临床表现比较n(%)
2.3普通型CAP患儿和重型CAP患儿体征比较:重型CAP患儿呼吸音减弱的比例明显高于普通型CAP患儿,差异有统计学意义(P<0.05);但两组患儿出现肺部啰音比例差异无统计学意义(P>0.05)。见表3。
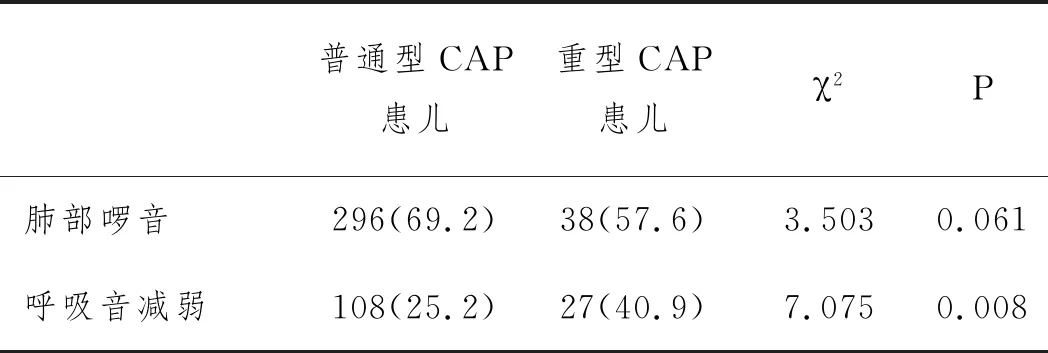
表3 普通型CAP患儿和重型CAP患儿体征比较n(%)
2.4普通型CAP患儿和重型CAP患儿实验室指标比较:重型CAP患儿的CRP、LDH、CK-MB、IL-6、IL-10明显高于普通型CAP患儿,差异有统计学意义(P<0.05);而WBC、AST、ALT、IL-4水平两组患儿无明显差异(P>0.05)。见表4。
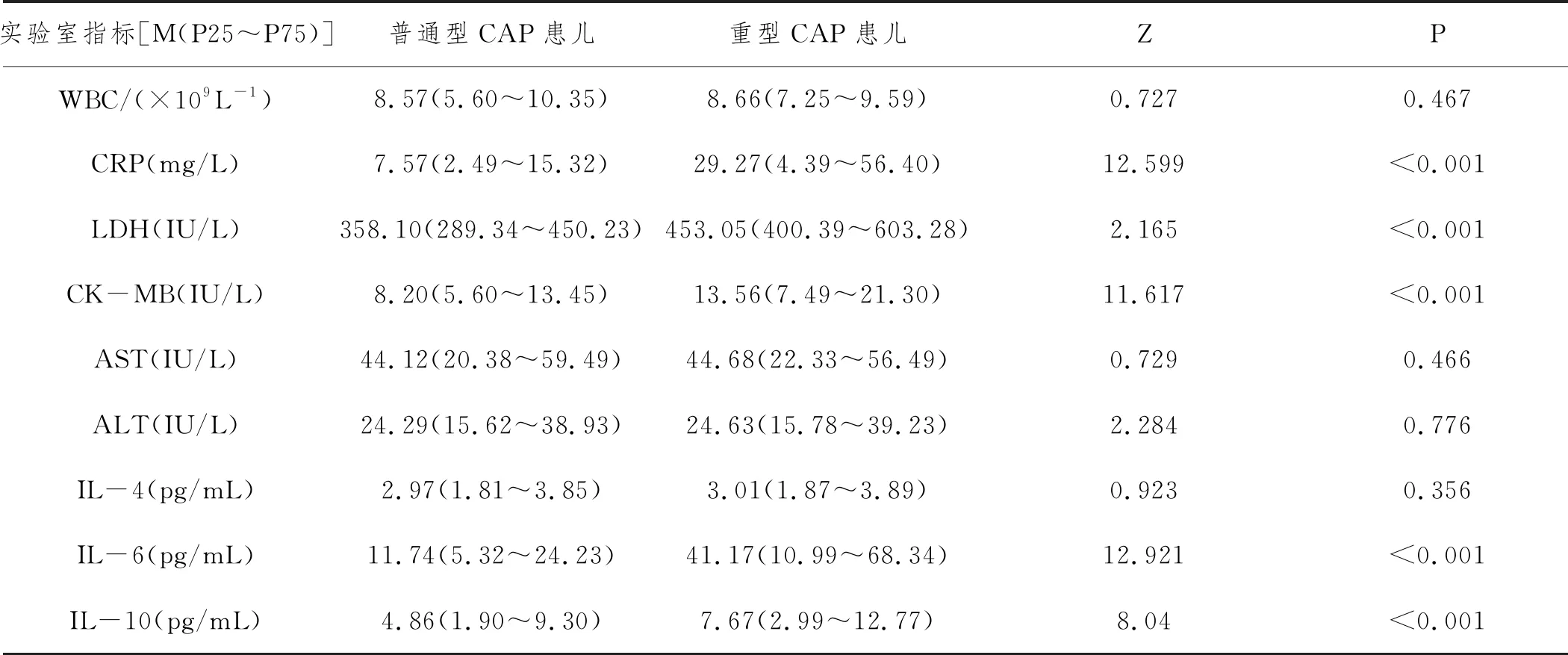
表4 普通型CAP组患儿和重型CAP组患儿实验室指标比较
2.5普通型CAP患儿和重型CAP患儿影像学特征比较:重型CAP患儿出现胸腔积液、大叶性肺不张的比例高于普通型CAP患儿,差异有统计学意义(P<0.05)。见表5。

表5 普通型CAP患儿和重型CAP患儿影像学特征比较n(%)
2.6Logstic回归分析重型CAP的高危因素:将单因素分析中有统计学意义的因素包括:年龄、心动过速、呼吸音减弱、肺外并发症、CRP、CK-MB、LDH、IL-6、IL-10、胸腔积液、大叶性肺不张纳入Logistic回归方程,根据逐步回归分析结果,发现CRP和IL-6是独立危险因素。见表6、表7。

表6 变量赋值
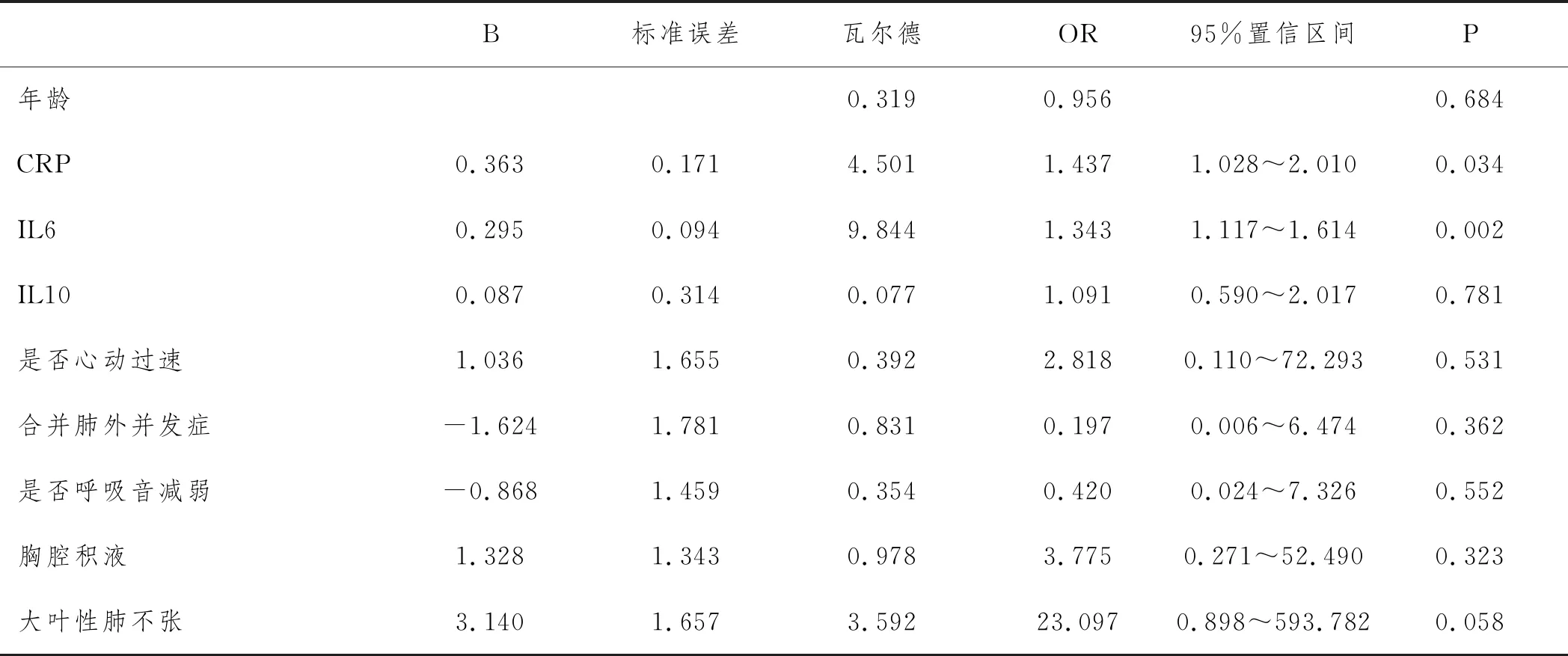
表7 重型CAP组患儿高危因素分析
3 讨 论
社区获得性肺炎是全球5岁以下儿童致死的主要原因之一,据有关调查结果显示,发展中国家2010年儿童社区获得性肺炎患病率为0.29次/儿童,是发达国家6倍多,但其住院治疗率尚不到发达国家的1/6,可见肺炎对世界儿童,特别是发展中国家儿童的健康造成极大威胁。
近年来,无论是成人还是儿童的重型社区获得性肺炎都得到了国内外学者的广泛关注。凌莉等的研究表明,自身罹患基础疾病、腺病毒和流感病毒感染是儿童重症社区获得性肺炎的高危因素,而年龄越大,儿童确诊为重症社区获得性肺炎的比例越少[5]。本研究结果显示,和普通型社区获得性肺炎相比,重型社区获得性肺炎患儿年龄偏小,与凌莉等的研究结果一致,考虑与自身抵抗力有关。同时,本研究发现重型社区获得性肺炎的患儿更易出现心动过速和肺外并发症,实验室检查结果中CRP、LDH、CK-MB、IL-6、IL-10均明显较普通型社区获得性肺炎患儿升高,影像学常伴有胸腔积液和大叶性肺不张,与黄艳智等的研究结果基本一致[6]。另外,应用Logistic回归分析结果显示CRP和IL-6是重型社区获得性肺炎的独立危险因素,考虑与免疫系统炎性因子表达有关。研究广西省社区获得性肺炎患儿发现,机体炎症的发生、发展都与促炎细胞因子和抗炎细胞因子有密切关系。机体产生IL-2、IL-6等促炎细胞因子清除病原体,同时产生IL-4和IL-10等抗炎细胞因子,抑制促炎细胞因子的过度表达。因此,患儿体内CRP及IL-6的水平越高,炎性因子刺激越强,其临床表现越严重,发生重症社区获得性肺炎的可能性越大。可见上述指标可以较好的鉴别普通型和重型社区获得性肺炎,判断患儿的病情严重程度,对早期明确重型社区获得性肺炎诊断具有重要的参考价值。
综上所述,临床上血清CRP和IL-10水平明显升高的社区获得性肺炎患儿,要首先考虑到发展为重症社区获得性肺炎的可能。鉴于本研究仅对某一地区个别单位的病例进行回顾性研究,具有局限性,可能存在偏倚;而两组患儿的病例数相差较大,也有可能会影响研究结果,因此将来还需进行大规模的前瞻性研究予以验证。

