女性盆腔少见囊实性病变MSCT表现及临床特征分析
黄振东,钟春燕,黄莲英,李瑞雄
(1. 右江民族医学院研究生学院,广西 百色 533000;2. 右江民族医学院附属医院放射科,广西 百色 533000;3. 广西南宁市邕宁区人民医院,广西 南宁 530000;4. 右江民族医学院附属梧州医院医学影像科,广西 梧州 543000)
女性盆腔内囊实性病变并不罕见,较常见为来源于附件区的肿瘤及附件囊肿,如上皮源性肿瘤、囊肿,影像诊断相对容易。但对于部分少见肿瘤,如卵巢甲状腺肿、卵泡膜细胞瘤、盆腔结核性包块、淋巴瘤、透明细胞癌及颗粒细胞瘤等,其发病率较低,临床症状、实验室检查及影像学表现缺乏特异性,术前诊断存在较大困难。MSCT是目前显示盆腔病变的常用影像学检查方法,对于定性及定位具有巨大优势[1]。本文收集2020年1月—2021年9月在右江民族医学院附属医院就诊的18例经手术病理证实的盆腔内少见囊实性病变患者资料,对其MSCT征象及临床特征进行分析,旨在提高对盆腔少见囊实性病变的术前诊断水平。现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2020年1月—2021年9月在右江民族医学院附属医院就诊的18例经手术病理证实的盆腔少见囊实性病变患者的MSCT征象及临床特征,包括卵巢甲状腺肿、卵巢卵泡膜细胞瘤、盆腔结核性包块、淋巴瘤、卵巢透明细胞癌及卵巢颗粒细胞瘤。
1.2 检查方法 采用美国GE revolution 256层能谱CT或德国西门子Definite AS 128层螺旋CT机扫描。扫描前嘱患者充分饮水充盈膀胱,全部患者均行平扫及增强扫描。扫描参数:管电压120 kV,管电流250 mA,扫描层厚及层间距均为5 mm,扫描范围从双肾下极至股骨上端水平。增强使用高压注射器经肘静脉注射碘佛醇,对比剂用量2 ml/kg,速率3 ml/s,增强扫描2期(动脉期30 s,静脉期60 s)。扫描图像均取层厚为5 mm、重建间隔1 mm软组织算法重组,窗宽250~350 Hu,窗位40 Hu。薄层重组后图像传入影像工作站进行后处理,并行多平面重组等后处理。
1.3 结果分析 所有的CT检查结果由两名主治医师分别在影像工作站上进行独立阅片,对病灶进行判读及分析,如意见不一致则共同讨论协商统一意见,对于病灶的征象包括:病灶的位置、病灶的大小、病灶的形状、病灶的边界、病灶的密度、增强扫描病灶强化情况、病灶邻近组织改变。
2 结果
2.1 组织病理类型 卵巢甲状腺肿5例、卵巢卵泡膜细胞瘤3例、盆腔结核性包块2例、淋巴瘤2例、卵巢透明细胞癌1例、卵巢颗粒细胞瘤5例。
2.2 临床特征 大多患者以腹部隐痛、腹胀、月经不调就诊,少数患者于体检时发现,临床特征见表1。

表1 18例女性盆腔包块性病变患者的临床资料
2.3 MSCT表现 ①卵巢甲状腺肿5例,均为单发,类圆形,边界清楚,最大横径5~16.6 cm,均呈囊实性,2例囊性部分CT值>50 Hu呈高密度,其余3例囊性部分为低密度(15 Hu
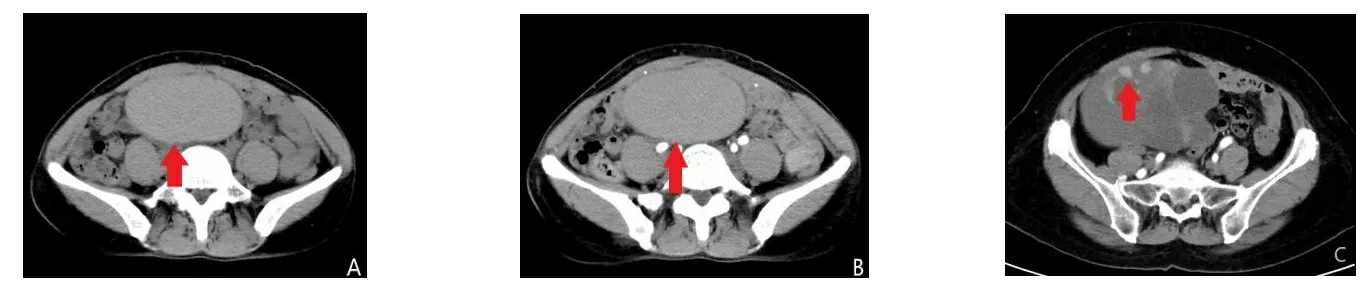
A、B:盆腔右侧卵巢甲状腺肿,病变边界清晰,其内含有高密度囊腔(CT值约58 Hu),增强扫描囊腔未见明显强化(箭头部分);C :另1例盆腔右侧卵巢甲状腺肿,增强扫描实性部分明显强化,呈“甲状腺强化”。
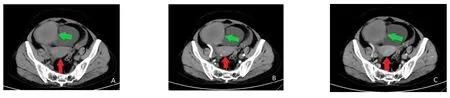
A:平扫右侧附件区囊实性肿块,以实性为主,肿块实性部分密度(绿色箭头部分,CT值约39 Hu)与同层面子宫肌壁密度相似(红色箭头部分,CT值约38 Hu);B:动脉期肿块轻度强化(绿色箭头部分,△Hu=6 Hu),低于子宫肌壁(红色箭头部分,△Hu=28 Hu);C:静脉期强化对比差异更加明显。
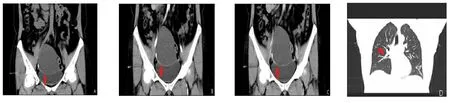
A:盆腔内膀胱上方囊实性包块,以囊性为主,实性部分见条状钙化灶;B、C:增强扫描实性部分呈延迟强化;D:行胸部CT平扫于右肺上叶见浅淡的结核病灶。
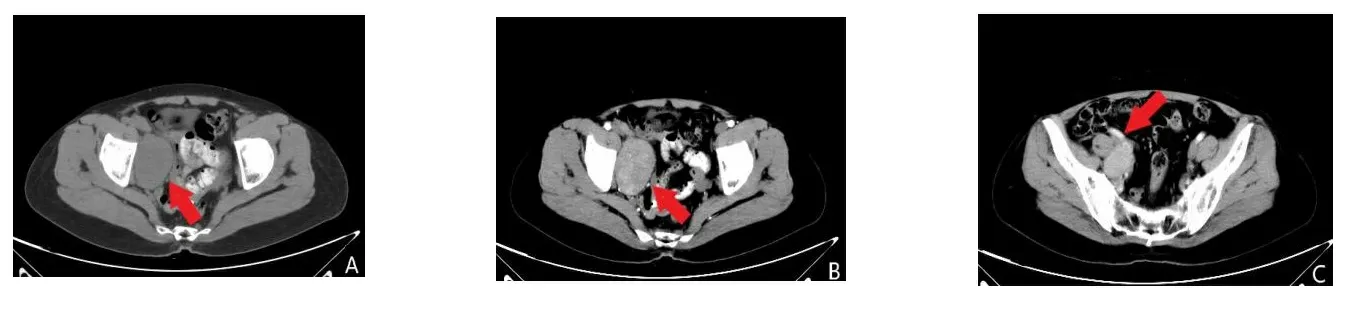
A、B:右侧髂窝区见一类圆形软组织密度影,边界清,密度均匀,增强扫描肿块轻度均匀强化,未见低密度不强化区;C:肿块包绕周围动脉但不侵犯。
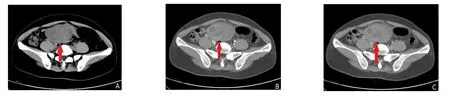
A:平扫盆腔右侧多房囊实性肿块,内见多发分隔状囊性低密度区;B、C:增强扫描明显持续性强化。
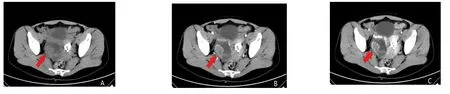
A:平扫右侧附件区囊实性肿块,内见囊性低密度区,边界尚清;B、C:增强扫描实性部分明显强化,其内可见多发迂曲血管影,呈“毛细血管网”分布。
3 讨论
3.1 卵巢甲状腺肿 卵巢甲状腺肿(struma ovarii,SO)是一种罕见的单胚层成熟性畸胎瘤,定义为卵巢结构中存在异位甲状腺组织[2],其主要成分为甲状腺组织(含甲状腺组织50%以上),以良性为主,本病的发病率较低,占卵巢肿瘤的0.3%~1%[3]。本研究5例患者中有1例患者因腹部疼痛就诊,该患者病灶大小为17 cm×10 cm×19 cm,子宫及周围肠管明显受压移位,临床症状可能与病灶压迫周围组织有关,1例以月经不调就诊,其余3例无明显症状,因体检或自身触及盆腔包块就诊,17%的SO患者可出现Meigs综合征,即出现胸腹水、CA125升高,本组5例SO有1例CA125升高,所有患者均无甲亢症状,甲功全套均未见异常。有文献报道,SO通常表现为单侧附件区囊实性肿块,双侧较少见,本研究收集5例,均为单侧,与既往研究一致[4];且4例表现为囊实性,有2例囊腔内CT值>50 Hu,高密度的囊腔是SO较为特异性征象,研究认为这并非囊腔本身的密度增加,而是可能与滤泡内含有丰富的甲状腺素有关,甲状腺素有很强的衰减X线能力[5],增强扫描SO实质部分有不同程度强化或明显强化,部分病变呈“甲状腺样强化”,这与SO实性部分含有甲状腺组织有关,当SO实性部分含有甲状腺成分越高时,强化越为明显。如女性盆腔内出现囊实性包块,囊性部分密度较高,增强扫描出现实性部分有明显强化提示SO可能。
3.2 卵巢卵泡膜细胞瘤 卵泡膜细胞瘤(ovarian thecoma,OT)来源于卵巢性索间质,是最常见的良性卵巢实性肿瘤,几乎全部为良性,术后极少复发[6],好发于绝经期前后妇女,30岁以下发病率极低,本研究3例患者的年龄分别为23岁、62岁、76岁,与既往研究不相符[7]。可能与样本量较小有关,临床表现:下腹部疼痛、腹胀,仅有1例CA125升高、1例HE-4升高。本组3例患者的CT平扫表现为盆-腹腔单发囊实性肿物,以实性为多见,实性部分密度与子宫肌层密度相似,边界清晰,CT值约35~47 Hu,本组有1例密度不均匀,大小约21 cm×13 cm×21 cm,可见囊性低密度区,笔者推断肿块本身较大,可能与囊性变有关,增强扫描呈轻度强化(△Hu<20 Hu),强化程度明显低于子宫肌壁的强度(△Hu>50 Hu),两者强化后形成明显对比,故盆腔包块性病变出现以下CT征象应考虑卵泡膜细胞瘤的可能:绝经前后妇女,单发的附件区肿块,CT平扫以实性为主,实性部分密度与子宫肌壁相同,增强扫描强化程度明显低于子宫肌层。
3.3 盆腔结核性包块 盆腔结核是盆腔炎性包块性病变的常见类型之一,极易误诊为附件肿瘤性病变[8],多数盆腔结核患者继发于肺结核,有3%~15%肺结核患者可伴有盆腔结核,其中女性最常见为输卵管结核,是女性不育的重要因素[9]。本组1例盆腔结核在术后病理确诊之后行胸部CT扫描,于右肺上叶尖后段发现浅淡的结核病灶,另1例已经进行抗结核治疗2年且胸部结核病灶基本吸收,后因下腹部不适就诊;盆腔结核临床症状缺乏特异性,大多以腹痛、腹胀就诊,部分患者因原发性不孕就诊,而结核的典型症状:消瘦、午后低热、夜间盗汗等较为少见[10]。本组2例患者均以下腹部不适就诊;实验室检查并无特异性,有1例C反应蛋白轻度升高,其余未见明显异常,在MSCT中,2例平扫均表现为囊实性病变且以囊性为主,病灶实质内可见条状钙化灶,增强扫描包块实性部分呈延迟强化,这同肺内结核瘤强化原理类似,与含有大量的成纤维细胞及反应性增生有关,增强实性部分对造影剂摄取较慢,囊性部分未见明显强化,与其内含有大量干酪样坏死物质有关;故当盆腔包块表现为囊实性、边界不清,实性部分伴有钙化,增强扫描实性部分呈延迟强化,应考虑盆腔结核可能,行胸部CT发现肺部结核性病灶则可进一步增强诊断的信心。
3.4 淋巴瘤 淋巴瘤是淋巴结及淋巴组织起源的恶性肿瘤,常表现为淋巴结无痛性肿大及局部肿块,若肿瘤侵犯周围免疫器官则相应组织器官受累,侵犯血液系统则表现为血液恶性肿瘤,临床上表现为颈部、纵膈、腹部淋巴结肿大,并伴有发热、消瘦、盗汗等全身症状,但以盆腔包块为首发症状的淋巴瘤较为少见,常常误诊为卵巢恶性肿瘤而进行手术治疗[11]。本组盆腔淋巴瘤MSCT 主要表现为盆腔右侧类圆形软组织肿块,边界清晰,密度均匀,未见液化坏死低密度区,动脉期肿块呈轻度强化,静脉期强化进一步提高,强化较为均匀,肿块对周围血管包饶但不侵犯,血管壁保持完整,此为其较特异性的征象,本组中1例伴有纵膈淋巴结肿大。盆腔淋巴瘤的MSCT表现为边界清楚、密度均匀的软组织肿块,伴有全身其他部位淋巴结肿大,增强扫描均匀强化,肿块不侵犯血管,淋巴瘤多采用全身化疗或分子靶向治疗[12],因此,术前诊断对于后续治疗方案的制定尤为重要。
3.5 卵巢透明细胞癌 卵巢透明细胞癌(ovarian clear cell carcinoma,OCCC)是一种起源于卵巢上皮的恶性肿瘤,目前发病机制尚不明确,有可能与苗勒上皮有关,在临床上发病率较低,其是卵巢上皮性肿瘤预后最差的类型,复发率高,对化疗药物并不敏感,因此,术前诊断对疾病预后尤为重要[13]。卵巢透明细胞癌好发于成年女性,且早期临床症状并不明显,本组患者以腹痛、腹胀为主要症状就诊,患者术前肿瘤全套CA125、CA153、CA199、HE-4升高,血钙升高,在MSCT平扫中,均呈囊实性,且以多房囊性部分为主,这与时晓清等[14]报道相符,实性部分向腔内突出,边界清晰,均合并少量盆腔积液,增强扫描动脉期明显强化,静脉期仍然表现为持续强化,本病 MSCT相对缺乏特异性,但出现以下征象则提示透明细胞癌可能:呈单侧囊实性、多房性囊肿,增强扫描为明显持续均匀性强化,最后确诊需要病理活检,术前MSCT可清晰显示肿瘤的大小、位置、边缘、血供、淋巴结转移等情况。
3.6 卵巢颗粒细胞瘤 卵巢颗粒细胞瘤(granulosa cell tumor of the ovary,GCTO)是来源于性索-间质的低度恶性肿瘤,以成人型颗粒细胞瘤多见,本组5例患者,4例为成人型,1例为幼儿型,均为单侧卵巢发病,与既往报道[14]一致。颗粒细胞瘤的病因及发病机制尚不明确,有学者认为其可能与内分泌紊乱、肥胖等因素导致卵巢颗粒细胞异常性增生有关[15],肿瘤有分泌雌激素功能,故患者常以月经紊乱、阴道不规则流血就诊,本组5例患者平均年龄42.2岁,3例以月经紊乱就诊,2例以腹痛就诊,雌激素水平实验室检查中1例出现雌二醇水平升高;在MSCT表现为囊实性肿块为主,均为单侧卵巢发病,形态规则,包膜完整,平扫呈不均匀低密度影,含有多发囊性低密度区,增强扫描后3例患者病灶内部出现迂曲的供血动脉,实性部分轻中度强化,在毛旭等[16]研究中,13例卵巢颗粒细胞瘤,有6例病灶周围及内部可见供血动脉网,这与本研究存在一致性。
综上所述,虽然MSCT对于女性盆腔少见囊实性病变的术前诊断及鉴别诊断仍有一定困难,但部分少见病变仍有其特异性的影像表现。出现囊实性包块,囊性部分密度较高,增强扫描出现实性部分有不同程度的强化提示卵巢甲状腺肿;绝经期前后妇女,单发的附件区肿块,CT平扫实性部分密度与子宫肌壁相同,增强扫描强化程度低于子宫肌层则提示卵泡膜细胞瘤;原有结核病史,实性部分伴有钙化,增强扫描实性部分呈延迟强化,应考虑盆腔结核可能;淋巴瘤表现为密度均匀软组织肿块,坏死少见,肿块不侵犯血管;卵巢颗粒细胞瘤患者内分泌紊乱,实验室检查雌激素水平有不同程度升高,MSCT表现为病灶内部出现增粗迂曲的供血动脉。

