基于DRG的主诊组医疗服务能力综合评价*
——胡靖琛 李 煜 刘明孝 马宗奎 程羿嘉 张媛媛
主诊医师负责制是指由1位主诊医师带领若干医师组成1个医疗小组(又称“主诊组”),为患者提供从门诊接诊、住院收治、诊疗手术、康复治疗到出院复诊的全过程医疗服务[1]。主诊医师在科主任带领下,对本组医疗质量、经济效益等承担主要管理责任。大型综合医院实施主诊医师负责制,有利于提高医疗质量,改进服务流程,加强人力管理,完善竞争机制[2]。现阶段,提升各主诊组医疗服务产出之间的可比性,是科学评价其医疗服务能力的重要手段。
疾病诊断相关组(Diagnosis Related Group,DRG)是根据疾病诊断、治疗方式、年龄、合并症、并发症、病症严重程度及转归等因素,将患者分入若干诊断组进行管理的体系。近年来,DRG在医院服务绩效评价中得到广泛应用[3-5],有学者利用DRG指标探索主诊组医疗质量管理的新模式[6]。本研究在此基础上引入加权秩和比法,赋予各评价指标相应权重并对主诊组实施综合评价,旨在更加有效地发挥DRG等指标的作用,进一步提升医疗服务质量和医院管理水平。
1 资料与方法
1.1 资料来源
本研究资料来源于湖北省某三甲医院2019年病案首页数据。病案首页中,同一主任(副主任)医师 或同一主治医师或同一住院医师确定为同一主诊组。通过CN-DRG分组器进行自动分组获得各主诊组DRG指标,同时利用医院二次分析平台采集药占比、耗占比、抗菌药物使用率等其他相关指标。
1.2 评价指标
参考研究组前期进行临床医师专业技术能力评价的相关指标[7],本研究新增反映医疗安全的住院患者医院获得性指标发生率(%)和反映医疗服务收益的绩效收入(元)两个指标。其中,住院患者医院获得性指标是指患者住院期间发生的不良情况或疾病[8]。评价体系最终包含6个维度,13个指标:
(1)能力指标。包含DRG组数、病例组合指数(Case Mix Index,CMI)和住院总权重,分别反映治疗病例所覆盖疾病类型的范围、收治病例的整体技术难度[9]以及运用DRG进行风险调整后的住院服务总产出。其中,住院总权重以DRG为风险调整工具,对每个DRG组赋予相应权重,病例类型越复杂,权重值越高,各DRG组权重与病例数乘积加和为住院总权重[10]。
(2)效率指标。包含时间消耗指数和费用消耗指数,分别反映收治同类疾病所消耗的时间和费用[11]。
(3)质量指标。包含低风险组死亡率(%)、中低风险组死亡率(%)和高风险组死亡率(%),分别反映疾病本身导致死亡概率极低病例的死亡率、死亡概率较低病例的死亡率和急危重症病例未能成功抢救的概率[12]。
(4)安全指标。住院患者医院获得性指标发生率(%),即按出院人数计算的获得性指标发生率,包含《2019年国家医疗服务与质量安全报告》[8]中列出的术后肺栓塞、术后深静脉血栓、术后败血症等获得性指标。
(5)目标管理指标。包含药占比(%)、耗占比(%)和抗菌药物使用率(%)。
(6)经济效益指标。绩效收入(元)=医疗总费用-药品费用-耗材费用。
各指标对应统计表代码见表1。

表1 主诊组医疗服务能力综合评价各指标对应统计表代码
1.3 评价方法
为使不同科室的主诊组之间更具可比性,更好地反映其医疗服务能力在当地和院内的发展水平,本研究选取院外(该地区4家同级别医院均值)和院内(本院近3年均值)两套标杆,分别对7个DRG指标(DRG组数、CMI、时间消耗指数、费用消耗指数、低风险组死亡率、中低风险组死亡率、高风险组死亡率)及3个目标管理类指标(药占比、耗占比、抗菌药物使用率)进行标化,对各指标赋予相应权重进行综合评价。各指标权重反映各指标在综合评价中的重要程度,通过专家咨询,同时参考院管理者、科主任意见,经过多轮测算确定。住院总权重、住院患者医院获得性指标发生率、绩效收入3个指标无需标化,直接进行比较。
1.4 统计学方法
本研究中,为使各指标排名符合常规,即指标较优者排名靠前,故在编秩时采用逆向编秩,对于高优指标,最大的指标值编以最低秩次,最小的指标值编以最高秩次;对于低优指标,最大的指标值编以最高秩次,最小的指标值编以最低秩次。RSR值越小,综合排名越靠前。
采用Excel表格和SPSS 21.0软件进行数据统计处理和分析。
2 结果
2.1 综合评价结果
该院共104个科室,507个主诊组。部分科室主诊组数量见表2。其中,神内Ⅰ科主诊组数量最多,为11个。以院外、院内标杆标化后的综合评价结果见表3、表4。消化Ⅱ科主诊组2、心血管外科主诊组3、骨Ⅱ科主诊组1、肾内Ⅰ科主诊组1、儿Ⅱ科主诊组3、消化Ⅰ科主诊组3、东院消化内科主诊组1在两类排名中均位居前10,反映出其在当地的发展状况和自身发展速度均处于较高水平。
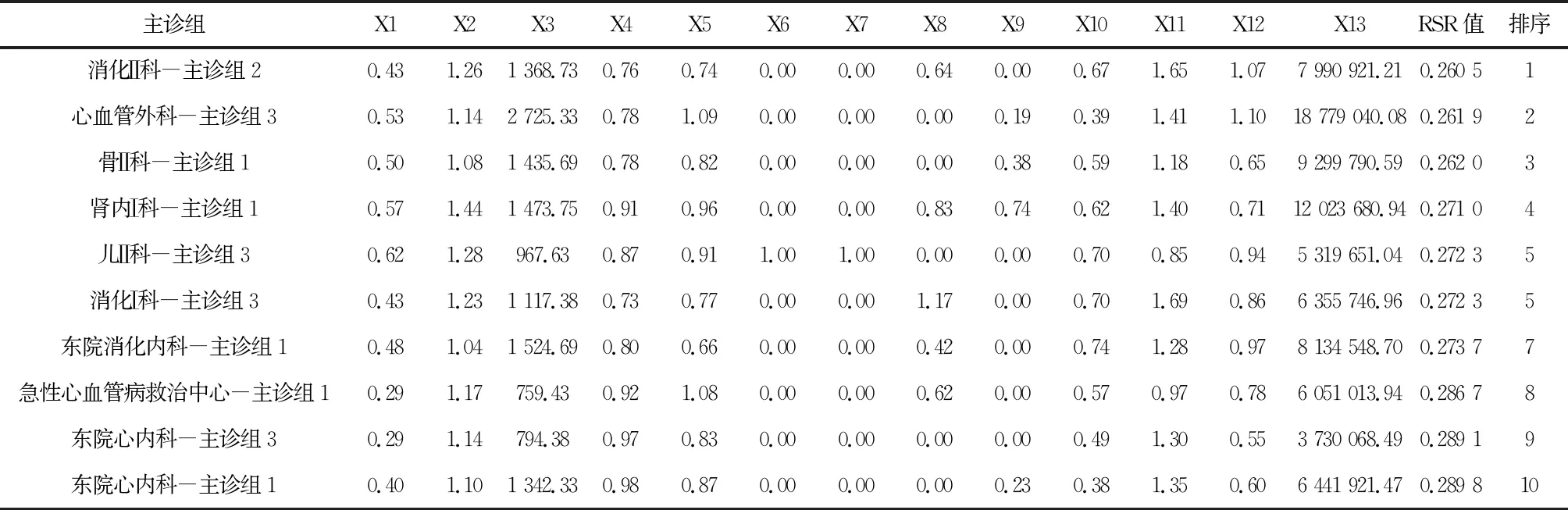
表3 主诊组医疗服务能力综合评价结果(与院外标杆进行比较)
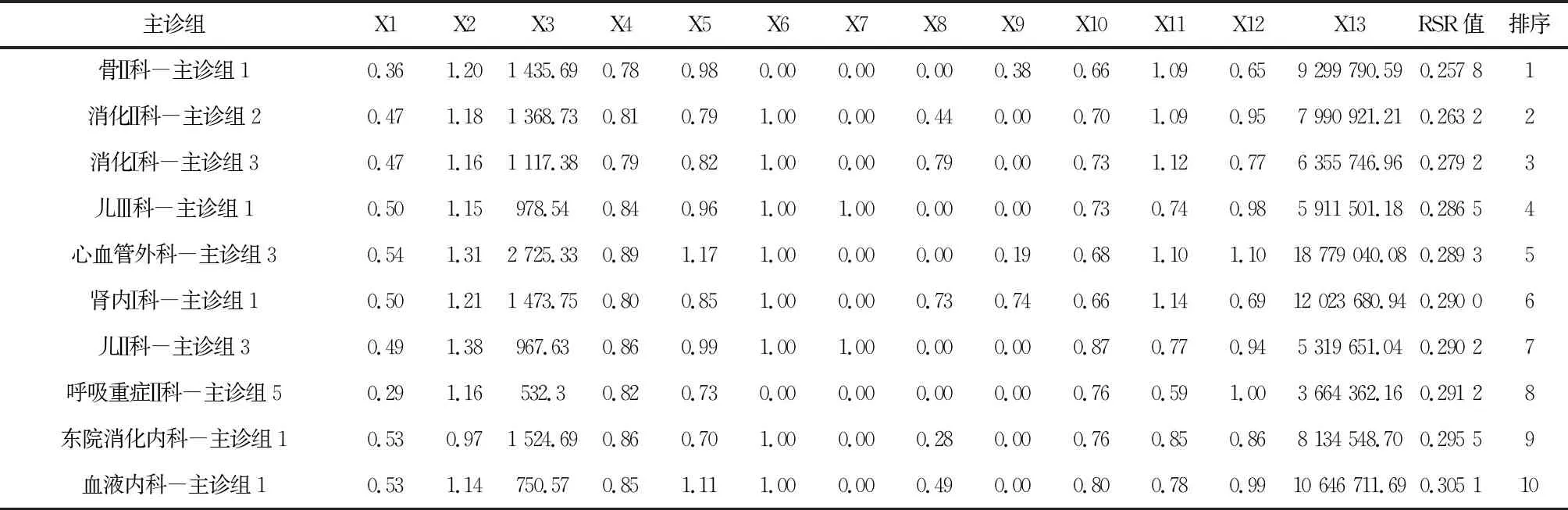
表4 主诊组医疗服务能力综合评价结果(与院内标杆进行比较)
2.2 两种排名结果比较
从表5可知,排名前10的各主诊组在两类排名中位次变动不大。两类排名中差异较大的主诊组有9个排名变动在100名以上,见表6。临床心理科多个主诊组以院外标杆标化后的综合排名较优,主诊组3、4、2排名第117、149和165位,但在以院内标杆标化后的综合评价中,其排名跌至第222、275和319位,排名下降100名以上。

表5 主诊组医疗服务能力综合排名前10结果比较
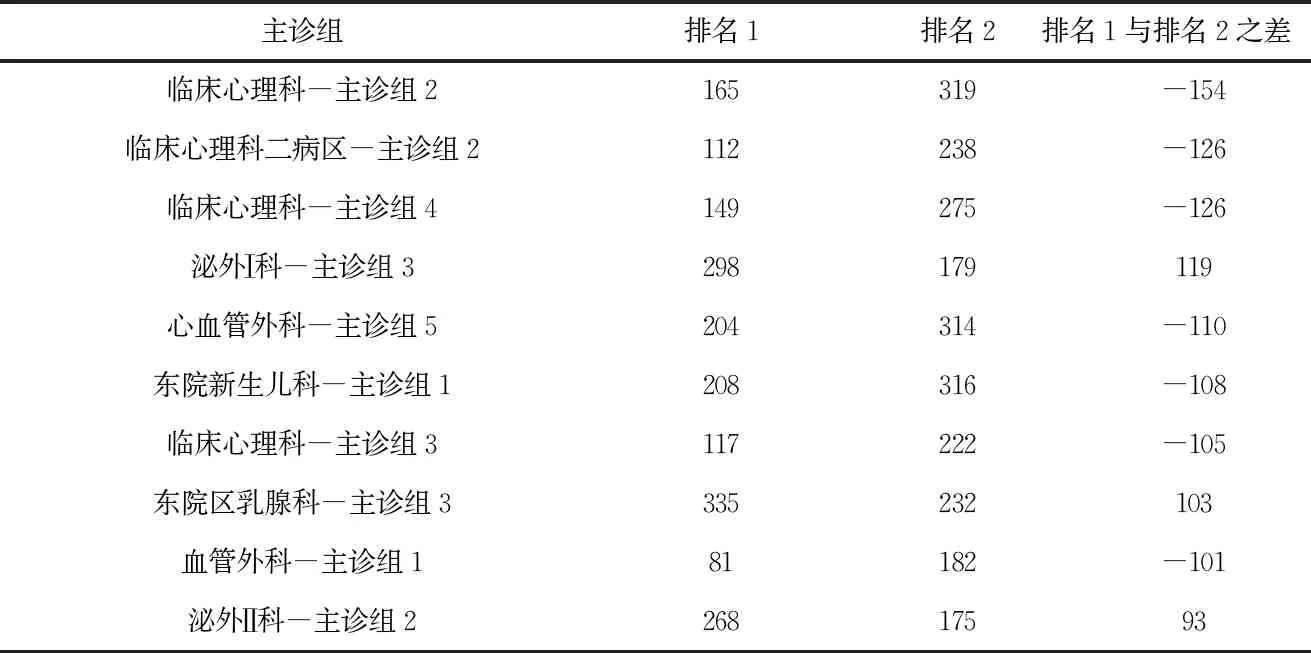
表6 主诊组医疗服务能力综合排名变动幅度较大的前10结果比较
泌尿外科、老年病科主诊组情况与之相反。泌外Ⅰ科主诊组3、泌外Ⅱ科主诊组2在以院外标杆标化后的综合评价中排名第298、268位,但在以院内标杆标化后的综合评价中,其排名升至第179、175位,排名上升90名以上(表6)。另外,老年病科主诊组2、5、3排名上升均在70名以上。而在两类排名中均靠后的主诊组主要集中在东院疼痛科,其中主诊组1、3、5、6在两类综合评价中均居500名之后。
3 讨论
3.1 应用DRG指标能够评价主诊组医疗服务能力
既往医院实行院-科两级负责制,在分析评价各类医疗质量数据时只能具体到科室,未能深入到各主诊组,使科主任对各类指标管控乏力,没有具体数据作为评价参考。本研究参考前期实践[9],将DRG管理办法扩展至主诊组评价中,使各主诊医师的医疗服务情况得到直观反映。同时,结合安全类、目标管理类指标,科主任可以从能力、效率、质量、安全等多方面精准定位医疗质量指标发生变动的原因,有计划地实施整改。这将院-科两级负责制进一步细化到院-科-组三级负责制,为医院管理者提高临床科室医疗服务能力、加强重点环节监管等提供了帮助与指导[14]。
3.2 病案首页数据的完整准确是评价的基础
课题组前期已对病案首页信息进行多轮整改,纠正了大量逻辑错误,使病案首页数据基本能够满足本次评价的需求。同时,课题组重点核查获得性指标填写情况时发现,部分科室情况填写有误,如病案首页提取妇Ⅰ科手术患者输血反应发生41例,其发生率为1.42%,但经科室查实,41例中仅有2例为实际发生,其余39例为误填。获得性指标错误填写不能真实反映各主诊组的医疗质量,也将直接影响主诊组的综合排名。这提示医生在填写病案首页时应更加客观、真实,也提醒医疗质控部门需加强对病案首页质量的监管和督导。
3.3 创新性使用两套标杆为后期管理提供思路
本研究在主诊组评价中选用院外、院内两套标杆,其评价结果能在一定程度上说明主诊组医疗服务能力在当地的发展水平及近年来自身发展状况。针对不同科室、不同主诊组的能力定位,医院管理者可选取不同评价方式。如在创建临床重点专科或区域医疗中心时,可选取院外标杆标化后的评价结果。如从科室自身发展水平角度评价,可选取院内标杆标化后的评价结果。若要综合评价各科室或主诊组医疗服务能力,可将两种结果相结合进行考核。
3.4 本研究局限
DRG评价体系在主诊组医疗服务能力评价中需要具体分析。对于无明确亚专业方向的主诊组评价,利用DRG等指标能够获得较为客观合理的结果,但对于有具体专业方向的主诊组,由于各主诊组间可比性较差,可能需要探究更加切合专业实际的评价方法[15]。此外,医疗服务能力评价还包含医务人员的服务态度、对患者权益的尊重等,在后续的主诊组评价中有待进一步扩展和完善。

