贝利尤单抗治疗系统性红斑狼疮效果观察
姜清丽,宋珂欣,张 燕,白艳艳,李学俭,姜 虹
(山东第一医科大学附属省立医院 山东济南250021)
系统性红斑狼疮(SLE)是风湿免疫科常见病,多发于20~40岁青年女性[1-2]。本病病因至今尚未明确,但研究表明与遗传、环境、内分泌等因素密切相关[3]。SLE患者早期表现不明显,严重者随病情发展累及脏器,影响患者生活质量,甚至威胁患者生命安全,及时有效治疗,对控制病情极其重要[4-5]。目前没有根治方法,临床治疗多使用糖皮质激素和免疫抑制剂控制病情进展[6]。但因药物副作用、患者不耐受或治疗效果欠佳,患者常自行停药,不规律服药或擅自停药可加重病情,甚至造成不可挽回的损失[7]。近年来,随着生物制剂的不断研发,贝利尤单抗于2011年在FDA成功获批成为用于SLE的第一个生物制剂,并于2019年在中国获批上市,应用于临床。但是目前国内对其临床疗效及安全性观察研究较局限。基于此,我们整理了我院风湿免疫科2020年5月1日~2021年6月30日住院接受贝利尤单抗治疗的11例患者的临床资料,分析其临床疗效及安全性。现报告如下。
1 资料与方法
1.1 临床资料 选择2020年5月1日~2021年6月30日,在风湿免疫科接受贝利尤单抗治疗的住院患者。纳入标准:①符合1997年美国风湿病学会修订的SLE诊断标准;②依据贝利尤单抗说明书要求,符合在标准治疗基础上仍具有疾病活动;③心、肺、肝功能检查未发现异常;④对贝利尤单抗无过敏反应。排除标准:①合并严重神经系统病变;②哺乳期或妊娠期。最终纳入11例患者,男1例、女10例,年龄15~51(26.45±10.11)岁;病程2~144(41.36±47.79)个月;其中不同程度关节痛3例,皮肤损害2例,水肿2例,蛋白尿2例,发热2例,乏力1例,头晕1例,胸痛1例;实验室检查结果显示:抗ds-DNA升高8例,补体3下降7例,补体4下降6例,人血白蛋白下降8例,肌酐增高2例,尿素氮增高2例。入组患者均给予激素和免疫抑制剂(他克莫司、赛可平、纷乐等)治疗。
1.2 治疗方法 贝利尤单抗(规格120 mg)推荐剂量是10 mg/kg,患者体重(kg)×10 mg=总剂量(mg)。加入生理盐水250 ml静脉输液。前3次治疗间隔期2周,后续间隔期1个月。
1.3 用药护理 本品用冻干粉形式包装于单次给药瓶中,应使用复溶和稀释指南进行无菌操作。建议使用21~25号针头刺穿瓶塞进行复溶和稀释。①贝利尤单抗复溶:从冰箱取出贝利尤单抗1支120 mg,于室温下静置10~15 min,用无菌注射用水1.5 ml的水流朝向药瓶一侧,以尽量减少泡沫形成;复溶期间,将药瓶置于室温条件下,轻轻转动药瓶60 s,每5 min 1次,直至粉末溶解,切勿摇晃,通常在加入无菌注射用水后10~15 min完成复溶,但也可能长达30 min。复溶后的溶液避光保存。②贝利尤单抗稀释:从250 ml生理盐水输液袋中抽出部分液体弃去,随后将所需相同体积的复溶溶液加入至生理盐水输液袋中,倒置输液袋混合溶液。给药前肉眼检查,如果发现颗粒物或变色,则禁用。③贝利尤单抗静脉输液给药:使用精密输液器,输液前用生理盐水冲管,地塞米松5 mg静脉推注,然后将配置好的贝利尤单抗溶液用输液泵泵入,注意输液时间至少1 h,输液后使用生理盐水冲管。
1.4 病情评估 患者入院后,详细询问有无过敏史,有无肿瘤、结核、感染等病史;全面评估病情,记录生命体征,抽血化验。应用贝利尤单抗前后,检查患者ANA抗体、SM抗体、抗ds-DNA抗体、补体、人血白蛋白、血常规、肝功能、肾功能、免疫球蛋白等指标。判断患者有无禁忌证。记录患者体重,并计算贝利尤单抗用量。
1.5 并发症观察 输液治疗过程中,严密观察病情变化,应用心电监护仪监测患者生命体征变化,观察患者血压及心率变化,询问患者感受(有无胸闷、皮疹等不适),判断有无过敏反应,输液后仍应继续观察病情变化,防止不良反应发生。①过敏反应:静脉输液过程中或输液后数日内,特别是应用贝利尤单抗前2次的患者,严密观察患者有无过敏反应,如皮疹、瘙痒、荨麻疹、恶心、头痛、头晕、呼吸困难、低血压等。一旦发生过敏反应,立即停药,同时给予抗过敏处理。②感染:观察患者是否存在发热、咳嗽、咳痰等上呼吸道感染以及有无尿频、尿急等尿路感染症状。③消化系统反应:观察患者有无恶心、呕吐、腹痛、肝功损坏等消化系统相关不良反应。④血液系统反应:观察患者有无贫血、血小板下降、白细胞降低等表现。⑤神经精神疾病:观察患者是否存在头痛、失眠、抑郁、自杀倾向等。
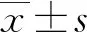
2 结果
2.1 患者治疗前后临床症状比较 行贝利尤单抗治疗的系统性红斑狼疮患者11例,其中行贝利尤单抗治疗≥8次者5例、治疗5~7次者6例。行贝利尤单抗治疗后,关节痛3例减轻,皮肤损害2例好转,水肿2例减轻,蛋白尿2例好转,发热2例体温降至正常,乏力1例减轻,头晕1例好转,胸痛1例减轻。11例患者症状均好转。
2.2 患者治疗前后免疫指标比较 治疗后,患者狼疮活动度降低(P<0.01)。治疗前抗ds-DNA抗体滴度高8例,治疗后7例下降、1例未复查;治疗前补体3下降7例,治疗后均升高。治疗前补体4下降6例,治疗后均升高。治疗前人血白蛋白下降8例,治疗后均升高。治疗前肌酐升高2例,治疗后2例仍上升。治疗前尿素氮升高2例,治疗后2例仍上升。具体见表1。
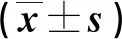
表1 11例患者治疗前后免疫指标比较
3 讨论
SLE是一种弥漫性累及全身多个系统的自身免疫性结缔组织病,多侵染中枢神经系统、肌肉及重要器官,可通过血清中自身抗体及免疫异常诊断[8]。近年来,SLE发病率逐渐上升,我国发病率为0.4%~0.8%,且多发于生育期女性[9]。据统计,我国SLE患者五年生存率和十年生存率分别为98%、84%,而英国十年生存率高达92%[10]。肾衰竭、脑损害和心力衰竭是导致SLE患者死亡的常见原因,对患者生命健康造成巨大威胁,给患者及家庭造成极大痛苦,有些患者同时伴有心力衰竭、肾衰竭、大量腹腔积液等,临床治疗困难。
贝利尤单抗是一种生物制剂,也是目前美国食品药品监督管理局批准治疗SLE的唯一生物制剂。尽管SLE的病因未明,但是目前认为B细胞异常激活是SLE发病过程中关键环节,SLE患者体内B细胞处于高度活化状态,导致机体产生大量的自身抗体[11-12]。B细胞激活因子对B细胞异常激活至关重要[13]。贝利尤单抗是一种完全人源化的免疫球蛋白(Ig)G1-u单克隆抗体,可特异性地与血清中可溶性BAFF结合,阻止其与B细胞表面受体结合,从而抑制B细胞增殖,分化及抗体产生,促进B细胞凋亡,减少血清中自身抗体的产生,实现治疗SLE的目的[14]。
本研究对11例接受贝利尤单抗治疗的患者进行疗效观察,患者均接受5次及以上贝利尤单抗治疗,患者狼疮活动度、抗ds-DNA抗体、补体4及人血白蛋白水平均改善,且治疗前后比较差异有统计学意义(P<0.01),补体3、肌酐、尿素氮水平亦得到改善,但治疗前后比较差异无统计学意义(P>0.05);表明贝利尤单抗在控制疾病活动的同时能减少激素用量,并且患者耐受性较好,未出现不良事件,安全性较好。但目前贝利尤单抗主要用于轻型患者,本次研究未对重症患者进行研究,有待将来继续积累资料。另外,本组观察例数较少、研究时间较短,有待今后进一步完善。

