成都市曼氏裂头蚴病1例
凌 攀 赵 仪 李 彦
(四川省疾病预防控制中心,成都 610041)
曼氏迭宫绦虫Spirometramansoni成虫寄生在猫、狗的肠道中,偶寄生于人的肠道;其幼虫——裂头蚴在全世界分布较广,主要见于东亚、东南亚、非洲、欧洲及美洲等地区(崔晶等,2012)。我国目前报道千余例,散在分布于广东、福建等21个省市的农村地区(王翠等,2014),患者年龄最小3岁,最大58岁(蔺西萌,2011),年轻人居多,男女比例约3∶1(杨光大,2016)。2019年3月四川省疾病预防控制中心寄生虫门诊接收1例裂头蚴病人,现报告如下。
1 病例资料
患者,女,54岁,成都市双流区人。患者左手臂外侧疼痛半年,在药店购外敷消炎药,使用后症状减退。停药后症状反复发作。近日,患者患处红肿加剧,呈直径3 cm的明显包块隆起,边界清,质稍硬,瘙痒伴疼痛难忍,遂到医院就诊。查体无其他异常,血常规:白细胞计数9.4×109/L,嗜酸性粒细胞0.52×109/L,嗜酸性粒细胞百分比5.5%,凝血功能、乙肝抗原抗体、肝肾功、心电图均正常。行包块切除引流,术中发现包块内有一白色线型蠕动物,遂取出标本送我中心寄生虫病门诊行虫体鉴定。进一步询问患者的相关病史,无半生食蛙、蛇、鸡、猪等动物肉类史,无吞服活蝌蚪史及生饮湖塘沟渠水或游泳时咽入湖塘水史。
实验室检查显示,虫体呈长带状,白色,长16 cm,宽0.6 cm(李朝品,2012)(图1-A)。伸缩能力很强。头端膨大,中央有一明显凹陷;体不分节,有不规则横皱褶,肉眼即可见到每个节片中部凸起的子宫,后端呈钝圆形。40倍光学显微镜下,头段膨大,颈部较短,呈指状,其顶端中央有一孔,向内凹陷呈隧道状,背、腹面各有1条纵行的吸槽(图1-B)。体部不分节,但有不规则横皱褶,结构基本相似(图1-C)。尾端与头端相似,略有膨大,但没有向内凹陷的隧道盲管(图1-D)。
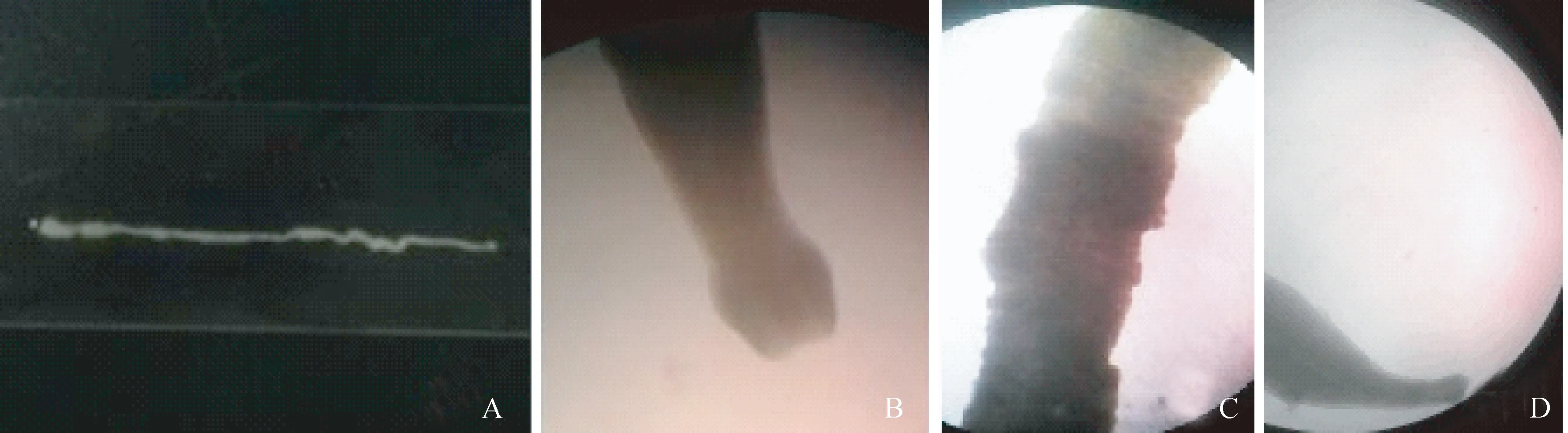
图1 患者患处取出的裂头蚴
根据标准(崔晶等,2007)诊断标本为曼氏迭宫绦虫裂头蚴,此患者为曼氏迭宫绦虫裂头蚴病。术后服用吡喹酮25 mg/kg,顿服,效果良好,随访2年内未复发。
2 讨论
裂头蚴的生活史中需要2个宿主。第一中间宿主是剑水蚤,第二中间宿主主要是蛙、蛇、鸟类和猪等,多种脊椎动物可作其转续宿主,人可作为第二中间宿主、转续宿主甚至终末宿主。裂头蚴可在人体内存活25年之久,其成虫在体内可存活3~5年,因此裂头蚴对人体的危害远大于成虫。
随着医疗检测手段的不断发展,被确诊的裂头蚴病例呈逐年递增的趋势,然而,裂头蚴病的检出率依然较低,血液常规检查白细胞和嗜酸性粒细胞异常变化不明显,全国范围内报道病例数仅千余例,症状体征很容易与其他疾病混淆,误诊或漏诊多发。在诊疗过程中,需重视患者的流行病史调查,结合患者生活史和接触史,做出正确判断,提高寄生虫病检出率。同时也应加快诊断试剂盒的研制和开发,更科学有效地诊治患者,以免延误病情。
曼氏迭宫绦虫裂头蚴具有很强的收缩和移动能力,常迁移到蛙的肌肉,特别是在大腿或小腿的肌肉中寄居,感染人体后大多寄生在人体眼部、四肢躯体皮下、口腔颌面部和内脏(诸欣平等,2013),也可寄生于脑部、肺、乳房、阴囊等部位,并可能引发皮疹等并发症(史冬梅 等,2020),在部分地区,野生蛙感染率高达26.59%,而在蛇类则以寄生于皮下为主。裂头蚴感染人体主要通过生食蛇、蛙类或污染水源,也可以经皮肤接触感染,因此,患者多出现在农村和有特殊饮食经历的人群中。报道病例中多为农村居民,本病例感染途径不明,城市社区内居民感染虽十分少见,但裂头蚴的感染在城市中也存在潜在危险,不容忽视。今后应重视城市卫生防疫,加强对城市小区卫生环境系统性管理。

